Характерные симптомы заболевания
Клинические признаки болезни специфичны и позволяют поставить правильный диагноз в 90% случаев. Пациенты с импиджмент-синдромом жалуются на появление болей во время поднятия и опускания руки. Неприятные ощущения беспокоят их при надевании верхней одежды, резких движениях плечом, освоении новых видов спорта и т. д.
При патологии трудно поднять руку или закинуть ее за голову.
Поначалу болевой синдром слабо выражен и не доставляет больному видимого дискомфорта. Однако со временем боль усиливается, что приводит к уменьшению амплитуды движений в плечевом суставе. У многих пациентов развивается субакромиальный бурсит – воспаление суставной сумки, расположенной под «крышей» плеча.
Таблица 1. Диагностические тесты, помогающие выявить заболевание
| Тест | Особенности проведения | Причины появления боли при выполнении теста |
| Тест Хокинса | Больного просят выполнить переднее сгибание плеча и слегка повернуть руку кнутри | Сужение субакромиального пространства между большим бугорком плечевой кости и клювовидно-акромиальной связкой |
| Знак Нира | Одной рукой врач фиксирует лопатку, а второй – поднимает руку и вращает ее кнутри | Соприкосновение большого бугорка с так называемой «крышей» плечевого сустава |
| Болезненная дуга | Пациента просят поднять вверх прямую руку. Боль должна появиться на 60-120 градусах | Ударение головки плеча о структуры, расположенные над плече-лопаточным сочленением |
| Тест тревоги | Специалист аккуратно отводит руку человека, слегка поворачивая ее наружу | Разрыв или отрыв суставной губы, которая находится в полости плечевого сустава |
Лечение
Принципы
- Рекомендуется дифференцировать источник боли, используя знания и навыки оценки.
- Расскажите своему пациенту об анатомии и возможных причинах симптомов.
- Устранение факторов хронической боли с использованием биопсихосоциального подхода.
- Управление нагрузкой.
Тендинопатия хамстрингов
- Избегайте становой тяги и других упражнений на сгибание.
- Избегайте растяжек хамстрингов, таких как выпрямление ноги до 90 градусов сгибания бедра.
Поражение седалищного нерва
- Во время вождения передвиньте кресло автомобиля ближе к рулевому колесу, чтобы снять напряжение с седалищного нерва.
- Для бегунов необходимо уменьшить длину шага, чтобы облегчить симптомы.
Поражение полового нерва
- Вам может потребоваться направить пациента к физиотерапевту, специализирующемся на женском или мужском здоровье, чтобы помочь справиться с такими симптомами, как боль в прямой кишке, недержание кала или недержание мочи.
- Направьте пациенток старше 50 лет к гинекологу, чтобы разобраться с их гормональным статусом. Также рекомендуется изменение образа жизни и снижение веса.
Общие рекомендации
- Контроль веса.
- Изменение образа жизни.
- Гигиена сна.
- Отказ от курения.
Миофасциальный релиз и мануальная терапия в сочетании с соответствующей реабилитацией и консультациями профильных специалистов являются полезными клиническими инструментами в лечении синдрома глубокой ягодичной боли.
Также могут быть эффективными блокады анестетиками под контролем визуализации или инъекции стероидов.
Методы лечения
Лечение импинджмент синдрома тазобедренного сустава осуществляется традиционными консервативными и хирургическими методами. Медикаментозное лечение дает лишь временный результат. При помощи ограничения подвижности сустава и противовоспалительных препаратов можно снизить уровень болевых ощущений, но при возобновлении двигательной активности проблема вернется вновь.
По этой причине сегодня в качестве основного метода лечения используется оперативное вмешательство. Хирурги-травматологи проводят пластику суставной губы, корректируют форму вертлужной впадины и шейки бедра. Такие мероприятия проводятся методом артроскопии.
Малоинвазивные хирургические вмешательства несут и диагностическую функцию. Во время операции на коже делается несколько проколов, через которые вводится тонкий артроскоп. Здесь установлена мощная камера, позволяющая в режиме реального времени оценить форму, размер, расположение частей сустава, исправить аномалии.
Операции помогают в 90% случаев. Восстановление длится недолго, уже на следующий день после вмешательства пациента поднимают и заставляют ходить. Полное восстановление длится не больше месяца.
При соблюдении рекомендаций врача больной быстро возвращается к полноценной жизни и никогда больше не сталкивается с проблемой импинджмент конфликта.
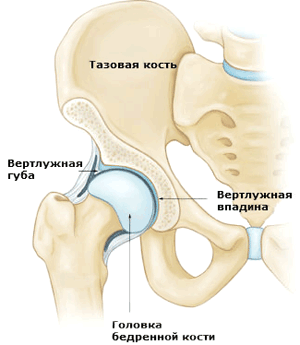
Анатомическое строение ТБС
Тазобедренный сустав (ТБС) относится к шаровидным костно-хрящевым образованиям. Вертлужная впадина, представляющая собой часть массивной тазовой кости, формирует чашку, в которую входит головка бедренной кости.
Суставные поверхности, то есть впадину и головку бедренной кости, покрывает гладкая ткань под названием суставной хрящ. Она обеспечивает возможность беспрепятственного скольжения костей друг относительно друга без малейшего трения.
Вертлужная впадина ограничена прочным кольцом из волокнистого хряща, который формирует так называемую вертлужную губу. Вертлужная губа обеспечивает плотное прилегание костей друг к другу и стабильность ТБС за счет его уплотнения.
Какие болезни и травмы выявляет исследование
Патологии, которые можно рассмотреть на рентгене, это:
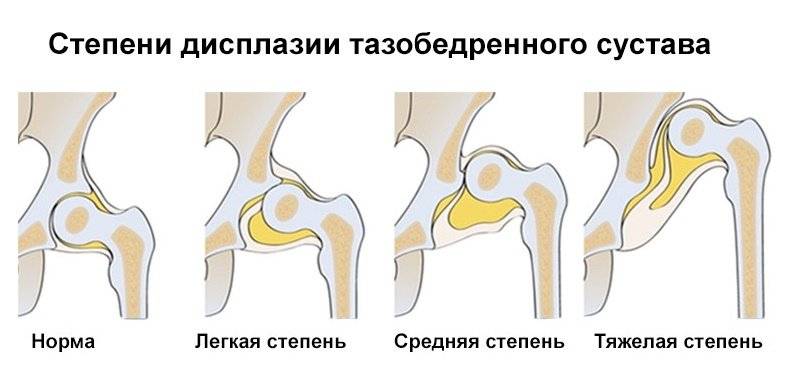
- Дисплазия тазобедренного сустава. Выявляется в раннем детском возрасте и проявляется в виде отставания окостенения ядер, подвывиха бедренной кости (головка находится не в полости суставной впадины).
- Переломы и трещины. На рентгене можно рассмотреть локализацию травмы, наличие смещения и количество отломков и осколков, степень смещения костных структур.
- Вывихи. Визуализируется выход большого вертела бедренной кости из суставной поверхности вертлужной впадины.
- Остеоартроз. Дегенеративное заболевание хрящевой ткани сустава, которое на рентгенограмме выглядит как сужение суставной щели, формирование костных наростов на суставных поверхностях (остеофитов).
- Артрит тазобедренного сустава. Возникает в результате аутоиммунных реактивных изменений мягких тканей сустава, сопровождается выраженной болью, отёчностью, возможно появление выпота в полости. На рентгенограмме выявляют уплотнение мягких тканей, расширение суставной щели, при необходимости проводят контрастное исследование с внутривенным введением йодсодержащего вещества, наблюдают усиление сосудистого рисунка в месте воспаления.
- Некротические изменения. Возникают при нарушении кровообращения в полости сустава при переломе шейки бедра, так как нарушается трофика головки бедренной кости и она отмирает.
- Остеопороз. Дегенерация костной ткани, связанная с возрастными изменениями и гормональным дисбалансом. Характеризуется вымыванием кальция из костей. На рентген-снимке выглядит как снижение плотности костных структур, повышение их прозрачности.
- Болезнь Бехтерева. Стойкие изменения суставов, которые проявляются в виде окостенения, отсутствия движений. На рентгенограмме формирование стойких анкилозов, отсутствие суставной щели, костная мозоль в месте сочленения.
- Остеомиелит. Воспалительное заболевание костного мозга, возникающее при попадании инфекции гематогенным путём или в результате травматического повреждения. При этом происходит лизис костной ткани, что на рентгене выглядит как размытость контуров, просветление в центре кости, гипертрофия надкостницы над местом очага поражения. Возможно проведение исследования с контрастированием.
- Онкологические заболевания костей. Доброкачественные или злокачественные опухолевые разрастания внутри костей, метастатические отсевы. Выглядят как патологические очаги (затемнения при «плюс-ткани» и просветления при появлении кист, секвестр, полостей) с размытыми нечёткими контурами, неправильной формы.
Причины
Поскольку тазобедренный сустав является основным местом скелета человека, на которое приходится основная нагрузка во время двигательной активности и переносе тяжестей, чаще всего импинджмент возникает именно в этой области скелета человека.
Наиболее подвержены заболеванию люди, ведущие активный образ жизни, вынужденные длительное время находиться на ногах, профессиональные спортсмены, страдающие заболеваниями, которые связаны с костями.
Импинджмент тазобедренного сустава условно подразделяется на два вида:
- первичный, который возникает при патологическом процессе в суставном аппарате, вызванным постоянным механическим повреждением сочленений;
- вторичный, возникающий под воздействием других сопутствующих патологических процессов.
Первичные причины развития заболевания подразумевают следующие признаки:
- врожденное аномальное строение тазобедренного сустава;
- утолщение костной ткани в районе сочленения, создающее препятствие для движений;
- клиническая картина, характеризующаяся наличием патологического разрастания тканей (остеофит).
К вторичным причинам развития патологического процесса относятся:
- разрыв связок, сухожилий в нижней конечности;
- воспалительный процесс, образующийся в заполненной жидкостью полости в области соприкосновения мягких тканей с костями (бурсит);
- окостенение мягких тканей;
- патологическая деформация сустава со смещением;
- мышечный паралич конечностей;
- осложнения после перенесения травмы.
Провокаторами развития импинджмента тазобедренного сустава являются частые переохлаждения ног, перенесенные хирургические вмешательства, тяжелые заболевания (туберкулез, диабет).
Стадии и виды
В медицинской практике выделяют три стадии заболевания:
- 1 стадия чаще всего происходит у людей, чей средний возраст составляет 25 лет. При этом характерными симптомами являются отечность, кровоизлияния;
- 2 стадия наблюдается у пациентов, достигших 40 – 45 лет. В этом возрасте происходит изменение структуры сухожилий, наблюдается фиброз и тендинит;
- 3 стадия заболевания затрагивает людей пожилого возраста. При проведении лабораторных исследований обнаруживаются разрывы манжеты, шпоры.
Также выделяется три вида фемороацетабулярного конфликта:
- ацетабулярный импинджмент характеризуется аномальным анатомическим строением, при котором происходит вертлужное соударение при нормальном проксимальном отделе кости бедра;
- бедерный конфликт проявляется в нарушенном сочленении костной ткани на шейке и головке при нормальном состоянии вертлужной впадины;
- смешанный тип конфликта в большинстве случаев встречается у пациентов с фемороацетабулярным конфликтом.
Анатомия
Форму тазобедренного сустава можно представить в виде шара, расположенного в глубоком гнезде округлой формы. Лобковый симфиз и крестцово-подвздошный сустав малоподвижны, а в шаровидном (или, точнее, чашеобразном) тазобедренном суставе, обеспечивающем одновременно устойчивость тела и подвижность ноги, возможен большой объем движений. Тазобедренный сустав является одним из самых крупных суставов нашего тела. Из-за того, что человек в результате эволюции встал на две ноги, тазобедренный сустав у него является основным опорным суставом и несет значительную нагрузку при ходьбе, беге, переносе тяжестей.
Суставная впадина тазобедренного сустава образована тазовой костью и называется вертлужной (ацетабулярной) впадиной. По краю впадины располагается вертлужная губа — волокнисто-хрящевое образование. Она увеличивает глубину впадины на 30%, повышая площадь контакта головки бедренной кости и вертлужной впадины и, таким образом, способствует стабильности сустава. Но главная функция вертлужной губы — синтез синовиальной (суставной) жидкости, которая равномерно смазывает суставной хрящ головки бедренной кости и питает его. Создавая присасывающий эффект, вертлужная губа укрепляет тазобедренный сустав. Кроме того, вертлужная губа содержит нервы, которые определяют положение головки бедренной кости в пространстве. Подробнее об анатомии тазобедренного сустава вы можете прочитать в общей статье, посвященной причинам болей в области тазобедренного сустава.
Строение тазобедренного сустава: для того, чтобы показать вертлужную губу, головка бедренной кости на рисунке «вывихнута» из сустава
Поперечный срез тазобедренного сустава: вертлужная губа, окаймляя вертлужную впадину, увеличивает площадь контакта с головкой бедренной кости
Тазобедренный сустав устроен таким образом, чтобы имелась возможность до определенного предела беспрепятственного скольжения головки бедренной кости в вертлужной впадине: отведение вбок и приведение, сгибание и разгибание. Кроме того, возможны и вращательные (ротационные) движения в тазобедренном суставе. Все это возможно благодаря шаровидной форме тазобедренного сустава. Движения в суставе ограничиваются капсулой сустава, в которую вплетены связки. Именно натяжение капсулы и связок определяют максимальную амплитуду, с которой возможны движения в тазобедренном суставе.
Стадии
Первая стадия обычно встречается в молодом возрасте, в период от 20 до 40 лет. Проявляется она умеренной болью после физических нагрузок. В ротаторной манжетке на этой стадии можно обнаружить отек и кровоизлияния.
При прогрессировании болезни отмечается переход во вторую стадию. Ротаторная манжетка из-за постоянных механических травм утолщается. В ней развивается фиброз, к которому присоединяются воспалительные процессы в сухожилиях – тендиниты. Обычно вторая стадия встречается в молодом и среднем возрасте – от 30 до 50 лет. Наилучший эффект в этой ситуации демонстрирует хирургическое лечение.
В отсутствие лечения заболевание переходит в третью стадию. Для нее характерны разрывы как ротаторной манжетки, так и сухожилия бицепса. Также в сочленении можно обнаружить сформированную костную шпору. Так как мышцы плеча – короткие ротаторы – в этом периоде дегенеративно изменены, они становятся не в состоянии обеспечивать динамическую стабильность сустава.
Постоянные травмы приводят к воспалению и дегенерации не только сочленения, но и расположенных рядом мягких тканей. Такую клиническую и рентгенологическую картину можно увидеть у пациентов средней и старшей возрастной группы – в 30–70 лет.
Симптоматика импинджмент-синдрома тазобедренного сустава
Первые проявления заболевания – болезненность при движении, появляющаяся на наружной поверхности верхней части бедра. Иногда болевой импульс отдает в паховую область. На приеме врач уточняет, после каких движений появляются болевые ощущения и рекомендует их ограничить. Чаще всего умеренная болезненность вызывается поворотами бедра или туловища, а острые резкие боли появляются при приседании.
Из-за болезненности пациент старается ограничивать движения в суставе, слегка прихрамывает. Со временем хромота усиливается, нарушения движений становятся не связанными с болью – признак развития коксартроза.
Лечение
Лечение в первую очередь зависит от основной причины заболевания. Консервативные методы лечения могут лишь облегчить симптомы, но не устранить причину. В некоторых случаях требуется хирургическое вмешательство (этиотропная терапия).
На ранних стадиях заболевания особенно важны консервативные меры лечения:
- иммобилизация суставов;
- болеутоляющие средства;
- физиотерапия
.Основная цель – облегчить боль без инвазивных процедур. В начале врач назначает противовоспалительные анальгетики:
- Ацетилсалициловую кислоту.
- Ибупрофен.
- Диклофенак.
Также помогают уменьшить симптомы пакеты со льдом, ванны и электротерапия. Специальные упражнения могут помочь укрепить окружающие мышцы, расширить суставное пространство и тем самым уменьшить боль.

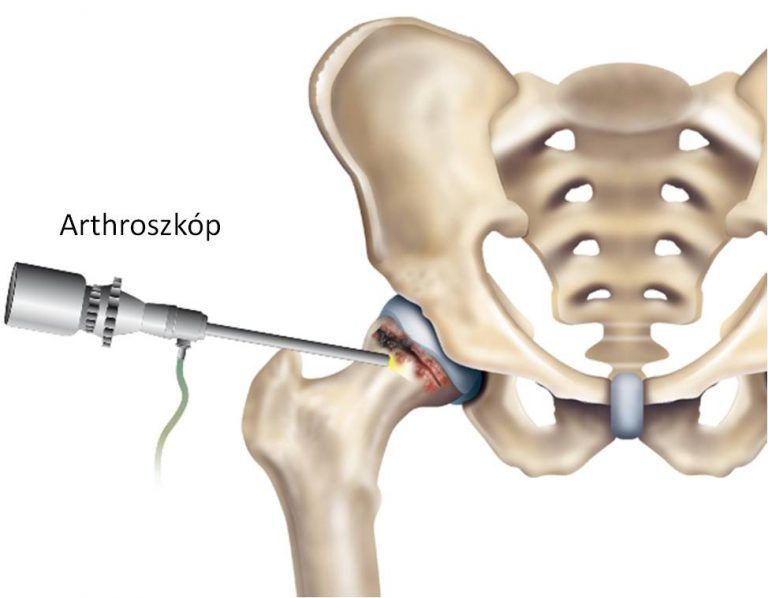
Каузальный терапевтический подход заключается в лечении и устранении возбудителя заболевания. В случае ИСТС структурные изменения костной ткани могут быть удалены с помощью артроскопии. Как правило, боль исчезает, как только механическое «давление» устраняется при операции. Особенно для молодых пациентов рекомендуется хирургическое вмешательство, чтобы минимизировать риск развития артроза. Хирургическая процедура первого выбора – артроскопия.
Артроскопия – это хирургическая методика выбора, которая заменила открытую хирургию. Это минимально-инвазивный метод с низким риском, который включает в себя создание двух-трех небольших (около одного сантиметра) разрезов кожи в области тазобедренного сустава. Камера с интегрированным источником света и специальным хирургическим оборудованием может быть вставлена через разрезы кожи в сустав и позволяет точно обнаружить повреждения. После этого существующие изменения могут быть устранены непосредственно во время процедуры. Поврежденные сухожилия также могут быть зашиты и, таким образом, восстановлены в рамках артроскопии.
Через семь-десять дней после артроскопии ТС можно носить максимум от 20 до 30 килограммов. Максимальная нагрузка допустима после трех-четырех недель (от 21 до 28 дней). Кость должна приспособиться к новым статическим условиям.
После артроскопии следует немедленно назначить физиотерапевтическое лечение. Спорт, который облегчает тазобедренный сустав, например, плавание и езда на велосипеде, разрешается через шесть недель после операции. Через шесть месяцев после операции все виды спорта разрешены.
Болезни сочленений не рекомендуется лечить с помощью ЛФК или других непроверенных методов. Перед началом терапии врач должен провести грамотную дифференциальную диагностику, чтобы назначить эффективные методы лечения. Категорически не рекомендуется заниматься самолечением в домашних условиях, поскольку это может в значительной степени усугубить состояние больного.
Виды бедренно-вертлужного импинджмента
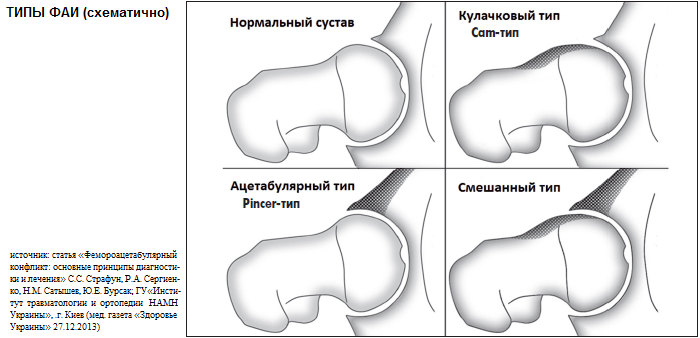
Так называемый «ударный конфликт» при двигательном акте ТБ сустава по локализации классифицируют на 3 основных типа ФАИ:
- ацетабулярный, или пинсер-тип (pincer);
- бедренный, или кэм-тип (cam);
- смешанный вид, или mixed.
- Пинсер-тип. Причиной соударения выступает анатомическая несостоятельность в виде увеличения покрытия вертлужной впадины при нормальном проксимальном отделе бедра. Возникает в 3 раза чаще у женщин, чем у мужчин. Возрастной диапазон пациентов – 40-57 лет. На рентгенограммах в переднезадней и боковой проекциях прослеживаются:
- увеличение глубины впадины, ее протрузия;
- признаки cross-over;
- центрально-краевой угол G. Wiberg более 39°;
- угол наклона крыши ВП менее 0°;
- симптом заднего края тазового углубления;
- линейное вдавливание кости в области шейки.
- Кэм-тип. Первоисточник импинджмента – анормальная форма бедренной кости в проксимальной части с утратой сферичности при неизмененном вертлюжном углублении. В 14 раз чаще такая проблема встречается у пациентов мужского пола. Возрастная группа больных – 21-50 лет. Снимки рентгена в прямой и латеральной плоскости показывают:
- деформацию метаэпифиза бедра по типу «рукояти пистолета»;
- шеечно-диафизарный угол меньше 125°;
- симптом горизонтальной эпифизарной пластины;
- ∠α (альфа-угол) от 50° и более;
- сокращенный offset шейки – ниже 8 мм, offset-индекс менее 0,18;
- отклонение шейки бедра кзади (ретроторсия).
- Смешанный тип. Клиническая картинанаблюдается одновременно на двух костных составляющих сочленения: ацетабулярной впадине и бедренной кости. В 90% случаев диагностируют именно этот вид.
Причины развития СБВС
СБВС возникает при нарушении нормального развития костей ТБС в детском возрасте. При этом на головке бедренной кости и/или в области вертлужной впадины формируются костные выросты (остеофиты), которые повреждают сустав и вызывают боли. При нарушении нормальной формы костей ТБС предотвратить развитие импиджмент-синдрома практически невозможно.
Поскольку нагрузка на ТБС у физически активных людей и спортсменов велика, то они раньше начинают испытывать боли, чем малоподвижные лица. Тем не менее, нужно помнить, что физическая активность сама по себе не является причиной развития СБВС.
Лечение импинджмент-синдрома
При проведении диагностических мероприятий обязательно не только устанавливается наличие тазобедренного импинджмент-синдрома, но и определяется его вид и причина развития. Также обязательно оцениваются другие составляющие сустава для обнаружения патологических изменений в них.
После определения вида тазобедренного импинджмент-синдрома и степени тяжести ситуации пациентам назначается либо консервативное, либо хирургическое лечение. Тем не менее точно спрогнозировать, какой эффект даст консервативное лечение заболевания невозможно. При выборе хирургического способа решения проблемы отличные результаты дает операция, проведенная при сужении суставной щели не более чем наполовину от нормальных показателей, т. е. при ее ширине более 2 мм. Несколько хуже прогноз операции при обращении пациента к ортопеду на том этапе, когда уже есть выраженные признаки вторичного артрита.
Консервативное лечение
При выборе безоперационной тактики лечения в обязательном порядке назначается комплекс терапевтических мер. В его состав входят:
Операция при импинджмент-синдроме
Хирургическое вмешательство может назначаться сразу же после диагностирования импинджмент-синдрома или после безрезультатности попыток справиться с ситуацией консервативными методами после 3—4 месяцев лечения. Основным показанием для его проведения является снижение качества жизни и возникновение сложностей при выполнении бытовых обязанностей, при работе или занятиях спортом.
Сегодня операции при импинджмент-синдроме выполняются артроскопически, т. е. путем введения через точечные проколы мягких тканей специального эндоскопического оборудования. Это обеспечивает получение хорошего косметического эффекта и позволяет устранить все препятствия для нормальной работы сустава. Основной задачей хирурга является удаление остеофитов и таким образом устранить препятствие для свободного скольжения головки бедренной кости в вертлужной впадине.
Тем не менее в редких случаях приходится прибегать к стандартной открытой операции. Для ее выполнения осуществляется разрез длиной 8—10 см. Хирург отсекает большой вертел бедренной кости и вывихивает бедро. После этого проводится удаление препятствующих нормальной работе сустава образований и пластика измененных структур.
Важно не боятся операции при импинджмент-синдроме. Более страшны последствия отказа от нее или несвоевременности проведения, так как имеющийся механический конфликт в суставе будет прогрессировать и в конечном итоге приведет к деформирующему артрозу тазобедренного сустава или коксартрозу
В такой ситуации потребуется более сложное и дорогостоящее хирургическое вмешательство – эндопротезирование тазобедренного сустава с заменой его естественных компонентов искусственными протезами.
После операции для каждого пациента индивидуально разрабатывается программа реабилитации. Обычно она рассчитана на 3 месяца, но ходить можно практически сразу же после операции. В первые 2 недели для этого потребуются костыли, после чего от них постепенно отказываются. Но продолжают контролировать интенсивность нагрузки на прооперированную конечность. В течение всего восстановительного периода требуется заниматься ЛФК по индивидуально составленной программе.