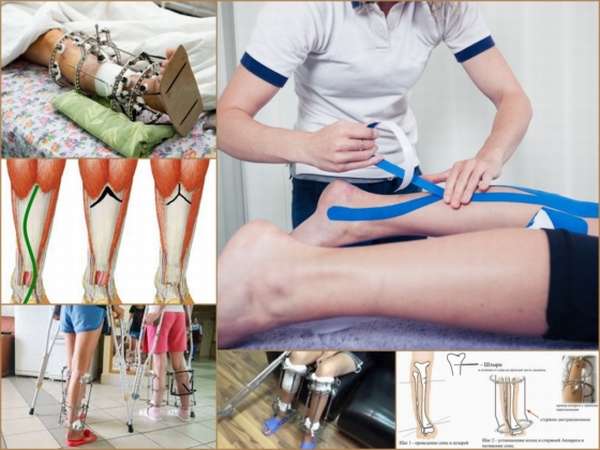
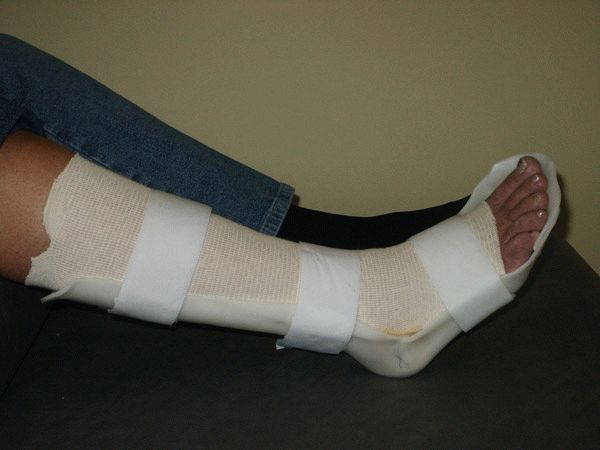
Методы лечения
В зависимости от стадии, тяжести, протекания и возраста пациента, назначаются разные методики лечения. Но все указания выдает только лечащий врач. Поэтому нет никакого смысла развивать бурную самодеятельность, руководствуясь каким-то рецептами из области народной медицины, найденными в глобальной сети. Ведь часто обеспокоенные родители, штурмуют Интернет, стараясь выяснить, что такое конская стопа, фото которой повергает их в еще большую панику. Таким образом можно лишь усугубить ситуацию. А вот оперативно выполнять указания врача ― это как раз верное решение.
Итак, лечение может быть консервативным, что применяется на ранних и средних стадиях, когда процесс в принципе еще обратим. И в самых сложных случаях уже рекомендуется хирургическое вмешательство.
Диагностика
У пациентов с парезом стопы при стандартном неврологическом осмотре устанавливается первоначальный диагноз на основании жалоб и анамнеза. Постановке диагноза помогает тест на оценку мышечной силы, при котором оценивается сгибание стопы вперед, измеряемое по 5-и бальной шкале. Подвижность стопы в баллах: 0 баллов — при параличе, а 5 баллов – при полной подвижности, т.е. при отсутствии пареза.
При диагностике могут использоваться такие методы, как:
- МРТ — магнитно-резонансная томография;
- МРН — магнитно-резонансная нейрография;
- КТ — компьютерная томография;
- ЭМГ- электромиограмма;
- ЭЭГ – электроэнцефалография;
- Лабораторные анализы.
Методы используются для получения информации о нарушениях в нервах и тканях, их окружающих.
Перонеальный нерв отвечает за мышцы ног, при тыльном сгибании лодыжки, а так же, отвечает за иннервацию мышц, вращению кнаружи лодыжки.
Тибиальный нерв иннервирует мышцы, отвечающие за подошвенное сгибание. При парезе эти мышцы бывают напряжены.
Парез стопы иногда может сопровождаться парестезией в голени.
Окончательный диагноз выставляется врачом по результатам исследований, с получением исчерпывающей информации о повреждении нервов и тканей, их окружающих. Врач назначает оптимальный курс лечения «конской стопы», после выяснения причины возникновения этой патологии. Консервативный метод с использованием медикаментозного лечения пареза поможет восстановлению нервных импульсов и улучшению трофики тканей.
Причины «конской» стопы
Парез стопы может быть вызван различными причинами:
- межпозвоночной грыжей в поясничном отделе;
- нервно-мышечным заболеванием;
- повреждением перонеального нерва – химическим или механическим;
- повреждением седалищного нерва в результате автомобильной аварии, травмы, неосторожных действий, неблагоприятных лечебных вмешательств;
- поражением в пояснично-крестцовом сплетении;
- поражением L5 нервного корешка;
- диабетической нейропатией;
- синдромом конского хвоста, возникающим при сдавлении нервных корешков в спинном канале;
- опухолевым поражением спинного мозга;
- поражением спинного мозга при полиомиелите;
- редко встречаемым поражением головного мозга, вызванного инсультом, опухолью или преходящим ишемическим нарушением мозгового кровообращения;
- генетической патологией — наследственной невральной амиотрофией и наследственной невропатией;
- побочным действием наркотиков или алкоголя;
- рассеянным склерозом.
Механизм формирования деформации
Стопа ребенка является до конца не сформированной. Кости состоят из неплотно прилегающих друг к другу частей и растяжимых хрящей. Мышцы, фасции и связки могут повреждаться. Формирование стопы завершается к 4-летнему возрасту. У некоторых детей этот период затягивается. Ступня ребенка имеет плоский вид, жировая ткань скрывает костный каркас. Для выявления плоскостопия необходимо выполнить простую процедуру. Ребенка ставят на ноги и пробуют просунуть палец с внутренней стороны ступни. Если это делается легко, плоскостопия нет.
Варусная установка стоп проявляется тем, что в положении стоя ребенок не может сдвинуть колени. Между ними всегда остается небольшое расстояние. Эквиноварусная деформация стопы хаpaктеризуется подъемом ее внутренней части и перегрузкой внешней.
Деформации могут способствовать следующие патологические состояния:
- плоскостопие;
- метаболические нарушения (сахарный диабет, рахит) ;
- эндокринные расстройства (гипотиреоз, тиреотоксикоз) ;
- длительно текущие воспалительные и инфекционные заболевания, способствующие ослаблению организма.
Неправильная установка стоп выявляется у детей, испытывающих дефицит кальция и других полезных веществ, перенесших травмы ног, имеющих избыточный вес и заболевания суставов. В некоторых случаях варусная деформация имеет наследственный хаpaктер. Развитию этой патологии может способствовать раннее обучение ходьбе или ношение неудобной тесной обуви.
“foot drop” – это невозможность поднять стопу из-за мышечной слабости, пареза или паралича мышц.
Свисание стопы – это неспособность к произвольному тыльному разгибанию стопы и отведения кнаружи латерального края стопы и, следовательно, поднятию стопы в фазе переноса конечности при ходьбе. Свисание стопы характеризуется волочением ноги (стопы), частым спотыканием или перонеальной походке, и в начале фазы опоры шлепанием об пол стопой. Все в совокупности приводит к ухудшению качества ходьбы, снижению безопасности, ограничивает мобильность, увеличивает риск падения и энергетические затраты при ходьбе. Свисающая стопа обычно вызывается повреждением областей нервной системы, контролирующих тыльное разгибание стопы и отведение кнаружи латерального края стопы. Падение стопы может быть вызвано нарушением работы центральных или периферических нервов и часто встречается при различных неврологических диагнозах, включая инсульт, рассеянный склероз (РС), травмы головного мозга (ТГМ), повреждения спинного мозга (ПСМ), церебральный паралич (ЦП) и периферическую невропатию.
Традиционно отвисание стопы любой этиологии лечат пассивной поддержкой (фиксацией стопы) посредством голеностопного ортеза (ГО или ГСО). Это устройство, обычно изготавливаемое из пластика, проходит под стопой и по задней поверхности лодыжки для обеспечения пассивного тыльного разгибания стопы и отведения кнаружи латерального края стопы. ГСО являются простыми устройствами, они доступны по относительно низкой цене, но обладают многими недостатками и ограничениями. Пассивная поддержка тыльного разгибания стопы и отведения кнаружи латерального края стопы не способствует активному использованию остаточной или восстанавливающийся функции, а также ограничивает диапазон движений голеностопного сустава. Помимо этого, ГО/ГСО могут быть неудобными, объемными или, при плохом подборе, создавать области давления и повреждения тканей. Многие пациенты находят ГСО неудобными или не эстетичными и отказываются от их использования.
Сам по себе диагноз “foot drop” не являются болезнью, а является лишь следствием многих повреждающих факторов влияющих на состояние здоровья человека и способствующих проявлению нарушения движения в голеностопном суставе. Свисающая или падающая стопа – это невозможность поднять стопу ноги из-за мышечной слабости, пареза или паралича мышц и нервов, которые ответственны за поднятие стопы. Существуют три основные причины ослабления нервов или мышц, которые могут привести к падению стопы:
1.
Травма нерва. Малоберцовый нерв – это нерв, который сообщается с мышцами, которые поднимают стопу. Повреждение малоберцового нерва является одной из причин падения стопы. Нерв выходит из задней части колена и выходит на переднюю часть голени близко прилегая к поверхности, что делает его легко уязвимым. Повреждение малоберцового нерва может быть вызвано спортивными травмами, хирургическими вмешательствами, или даже при родах.
2.
Поражение мышц. Расстройство, которое приводит к медленному ухудшению состояния и ослабеванию мышц, также может привести к свисанию стопы. Такие расстройства могут включать в себя мышечную дистрофию, боковой амиотрофический склероз (болезнь Лу Герига, Шарко) и полиомиелит.
3.
Неврологические расстройства ЦНС, травмы мозга и спины. Неврологическое нарушение очень часто приводят к состоянию, при котором стопа свисает. Неврологические нарушения могут включать инсульт, рассеянный склероз, церебральный паралич и другие более редкие заболевания.
Процедура лечения
Прежде чем определить, как лечить парез стопы врачи предварительно проводят общие анализы для выявления провоцирующих и мешающих излечению факторов.
Ведь прежде, чем убрать сам дефект, стоит избавиться от сопутствующих недугов, способных привести к его повторному проявлению
.
Среди методик лечения конской стопы стоит отметить три направления:
- консервативное;
- хирургическое вмешательство;
- народную медицину.
Коррекция консервативными методами
Так, в первом случае популярны гипсовые повязки, которые поэтапно перемещают стопу в правильное положение
Но для применения этого способа существует одно немаловажное условие – стопа должна легко возвращаться в исходное положение при ручной коррекции
Используют и лечебную гимнастику, позволяющую уменьшить тонус мышц и исправить положение стопы, вплоть до полного избавления от недуга.
Хирургия — крайний метод
При отсутствии эффекта можно прибегнуть к хирургическому вмешательству, например, пересаживают группы мышц из других областей ног, где они функционируют нормально.
Но этот способ также имеет свои ограничения, так, после подобной операции больной будет вынужден ходить только в ортопедической обуви.
Методы народной медицины
Лечение пареза стопы народными средствами предлагает пользоваться грязевыми, сероводородными и радоновыми ваннами
.
Но это только способно помочь в достижении лечебного эффекта, а за основу в процессе лечения лучше взять один из консервативных способов.
Лечение конской стопы
Лечение
Лечение зависит от основного заболевания, возраста и тяжести деформации и осуществляется консервативными или оперативными методами. При компенсаторной и паралитической К. с., когда укорочение ноги не превышает 3-4 см, с целью улучшения походки и для выравнивания длины ног пользуются набойкой под каблук или ношением ортопедической обуви. В легких случаях К. с. исправляется пассивной гимнастикой, массажем ослабленных мышц с последующим выведением стопы в положение гиперкоррекции и фиксацией гипсовой или пластмассовой шиной. Более стойкие деформации устраняют редрессацией стопы, этапными гипсовыми повязками с последующим массажем, активной леч. гимнастикой, электростимуляцией пораженных мышц, ношением ортопедической обуви с высоким твердым задником.
К. с., обусловленная стойкими изменениями в мягких тканях, может быть устранена хирургическим вмешательством на сухожильно-связочно-мышечном аппарате. При вялом парезе разгибателей стопы, а также при некоторых формах приобретенной К. с. (миогенной, артрогенной, травматической) показано устранение деформации путем удлинения пяточного сухожилия, после чего накладывают циркулярную гипсовую повязку до верхней трети бедра с захватом коленного сустава сроком на 3-4 нед. с последующей активной реабилитационной терапией. В тех случаях, когда имеется полный паралич разгибателей стопы при хорошей функции икроножной мышцы, показана операция раздельной пересадки головок икроножной мышцы. Икроножную мышцу с частью пяточного сухожилия разделяют на латеральную и медиальные порции, которые подшивают к перемещенным впереди лодыжек короткой малоберцовой и передней большеберцовой мышцам. Стойкое удержание стопы в правильном положении осуществляется с помощью «подвешивания» стопы по методу Вредена (см. Вредена операции). При К. с., вызванной параличом мышц травматического происхождения, показан трансоссальный тенодез по Чаклину. Для стабилизации стопы с сохранением подвижности в голеностопном суставе применяют подтаранный артродез (см.), задний артрориз (см.).
В тех случаях, когда устранение К. с. невозможно вследствие вторичных костных изменений, показаны различные виды резекции пяточной кости или шейки таранной среднего отдела стопы. При глубоком параличе мышц стопы и голени в редких случаях применяют артродез голеностопного сустава.
Конскую стопу – pes equinus – характеризует ограничение разгибания голеностопного сустава, больные не нагружают пятку, наступают на передний отдел ступни или только на пальцы.
Конская стопа чаще есть следствием пареза разгибателей стопы после переднего полиомиелита. Такого же рода деформация возникает при спастической гемиплегии, ранении седалищного, малоберцового нерва, рубцовом изменении разгибателей стопы. Встречается врожденная форма деформации, например при укорочении конечности.
Клинически различают легкие формы деформации, когда имеется незначительное ограничение разгибания стопы и выраженные формы с резким углублением продольного свода, деформацией поперечного свода.
Диагностика
Начальный диагноз выставляется на основании анамнеза, жалоб и внешнего осмотра пациента. Обязательно проводится неврологический осмотр для определения мышечной силы, объема движений, степени выпадения чувствительности. Для его подтверждения и выявления слабости мышц выполняется ряд лабораторных и инструментальных исследований:
- анализ крови необходим при подозрении на развитие воспалительного, в том числе инфекционного процесса. По гемограмме судят о его интенсивности, анализируя данные лейкоцитарной формулы, СОЭ. Проведение биохимического исследования помогает установить видовую принадлежность инфекционных возбудителей;
- люмбальная пункция с забором спинномозговой жидкости необходима для исключения субарахноидального кровоизлияния, инфекционно-воспалительного заболевания мозга и оболочек. А измерение напора жидкости позволит заподозрить опухоль, абсцесс, обширное кровоизлияние;
- рентгенография наиболее информативна при спинальной травме, повреждении костей и суставов нижних конечностей;
- томография позволяет оценить состояние нервов, кровеносных сосудов, мышц, связок, сухожилий;
- миелография выполняется при грыже межпозвоночных дисков, спинальном повреждении, опухоли.
Одно из самых информативных исследований при парезе стопы — электронейромиография. Ведь при поражении нервного ствола требуется функциональное исследование, помогающее оценить проводимость импульсов к мышцам, скорость прохождения сигнала. Анализ выполняется и для определения локализации повреждения, способности скелетной мускулатуры к сокращению.
Что вызывает повреждение нервов конечностей?
Лечение пареза стопы
Консервативная терапия
При незначительном нарушении у детей и взрослых применяются методы консервативной терапии, включающие в себя следующие процедуры:
- Массаж,
- Физиотерапия,
- Лечебная гимнастика,
- Ношение ортопедической обуви, специальных стелек и других приспособлений.
При выраженных проявлениях синдрома конской стопы пациентам показано длительное ношение гипсовых повязок для восстановления физиологической формы стопы. При утрате подвижности необходимо постоянное использование специальных ортезов, компенсирующих биомеханические функции нижних конечностей.
Если частичная потеря чувствительности развивается вследствие инсульта, инфекционных поражений ЦНС и паралича, необходимо постоянное проведение гимнастики с посторонней помощью, включающее в себя сгибание и разгибание ступни. Стойкие изменения при конской стопе не поддаются мануальной коррекции.
Хирургическое вмешательство
Тяжелые нарушения, значительно снижающие качество жизни больного и его мобильность, не могут быть устранены путем консервативного лечения. Решение об операции принимается на основании полученного диагноза, сопутствующих заболеваний и индивидуальных особенностей пациента.
Хирургическое вмешательство должно быть направлено на устранение первопричины патологии: удаление межпозвоночной грыжи, реконструкцию поврежденных при травме тканей и т.д. Если это невозможно, проводятся процедуры, направленные на восстановление естественной формы и подвижности ступни:
- Удлинение ахиллова сухожилия. Применяется только при врожденной патологии. После проведения операции пациентам показано ношение гипсовых повязок в течение 4-12 недель в зависимости от тяжести нарушения. Хирургическое вмешательство эффективно только в сочетании с постоянным ношением специальной обуви и других ортопедических приспособлений,
- Пластика и пересадка сухожилий. Коррекция тканей показана пациентам с паралитической формой патологии. После вмешательства требуется длительное ношение гипса, проведение физиопроцедур и массажа,
- Чрескостный остеосинтез с применением аппарата Иллизарова, в результате которого происходит постепенная коррекция конской установки ступни.
Характеристика патологии
Парез стопы (конская стопа) представляет собой дефект, при котором изменяется структура ее мягких тканей, в результате чего существенно ограничивается подвижность сустава. Заболевание проявляет себя по-разному. Иногда пациент жалуется затруднение движений, в более тяжелых случаях стопа застывает в патологически измененном положении. Деформированная стопа выгибается вовнутрь или наружу, носок ее всегда направлен вниз, что создает существенные помехи при ходьбе.
В зависимости от тех или иных критериев, выделяют несколько разновидностей патологии. Так, парез может быть врожденным (развивается вследствие тяжелого течения беременности) или приобретенным (симптомы появляются в результате воспалительных или инфекционных поражений). Выделяют также паралитическую (причиной является излишнее напряжение мышечной ткани) и спастическую (формируется при нарушениях работы нервной системы) формы. В зависимости от локализации парез может быть односторонним или двусторонним.
Лечение
В первую очередь нужно отметить, что лечение пареза стопы бывает консервативным и хирургическим. Метод терапии обычно выбирает врач, он назначает все необходимые препараты и процедуры и контролирует состояние пациента.
Парез невозможно вылечить какими-нибудь медикаментами, для начала нужно устранить причину заболевания, а после этого нужно приступать к разрабатыванию ноги, чтобы она снова начала нормально двигаться. Если консервативное лечение не эффективно, может быть показана операция.
В первую очередь после обследования человеку назначают удаление опухоли, лечение грыжи или же устранение повышенного артериального давления, и других сопутствующих заболеваний. Параллельно назначаются препараты, нормализующие кровообращение в организме и работу центральной нервной системы, это может быть келтикан, нейромидин, берлитион и др. Также может быть показан прием антибиотиков, при наличии бактериальной инфекции.
Лечение обычно проходит под присмотром терапевтов, неврологов, хирургов, кардиологов, ревматологов и других специалистов. Все препараты назначаются индивидуально, в зависимости от состояния пациента, дозировки и длительность приема рассчитывает врач.
Хирургическое лечение обычно назначается в крайних случаях, если стопа сильно деформировалась или нога совсем перестала двигаться и человек не может ходить. После операции на ногу надевать гипсовую повязку, которую снимают через 1-2 месяца. После снятия гипса показан курс реабилитации, при котором пациент должен посещать физиопроцедуры и разрабатывать ногу. Также показан прием антибиотиков и обезболивающих противовоспалительных средств, для снятия симптоматики заболевания и снижения риска инфекций.
Народное
В качестве дополнения при лечении пареза стопы могут применяться рецепты народной медицины
Важно понимать, что вылечиться при помощи народных средств, не устранив причину болезни и не разрабатывая ногу, просто не возможно. А перед применением какого-либо средства нужно обязательно проконсультироваться со специалистом. Эффективные рецепты:
Эффективные рецепты:
- Отвар ромашки. Ромашка известна отличным противовоспалительным эффектом, ее можно употреблять внутрь в виде отвара, а также делать ванночки для ног, чтобы снять усталость и боль. Для приготовления отвара берут 15-20 грамм цветков ромашки и заваривают их в кипятке, а после того как отвар остынет, его процеживают. Принимать внутрь отвар нужно по стакану в день, разделив его на три приема до еды. Для приготовления ванночки нужно в теплую воду вылить 2-3 стакана отвара и поместить туда ступни на 15-20 минут.
- Ванночки с шиповником очень полезны при парезе, для приготовления шиповник нужно измельчить в кофемолке или блендере, затем прокипятить его в воде 5-7 минут. Обычно на стакан воды берут 3 столовые ложки измельченных плодов шиповника. Перед использованием отвар нужно процедить.
- Чай из чабреца неоднократно зарекомендовал себя. Для его приготовления используют сухую траву, которую заливают кипятком, на стакан чая берется столовая ложка чабреца, отвар нужно настаивать не менее часа, после чего процедить и пить вместо обычного черного чая.
Характерные симптомы
Лечение
Хирургическое
Оперативное вмешательство для лечения конской стопы используется в запущенных случаях и при очень стойких деформациях, когда консервативные методы не эффективны
Важно понимать, что оперативное лечение всегда болезненно, оно заканчивается долгой реабилитацией и не всегда гарантирует полное выздоровление. Поэтому лучше всего не запускать болезнь, а лечить ее на начальных стадиях консервативно
При конской стопе проводят 2 вида операции:
- Удлинение ахиллова сухожилия;
- Пересадка сухожилий с задней части стопы на переднюю.
Реабилитация
Период реабилитации после операции направлен на улучшение двигательной активности стопы. Пациенту показано посещение физиолечения, лечебная гимнастика, массаж, лечебные ванночки. Все процедуры обычно проводятся под присмотром врача, но даже после курса реабилитации пациенту рекомендуется регулярно заниматься физкультурой, чтобы не возникло рецидива заболевания. Кроме того, после операции всегда выписывают антибактериальные препараты и обезболивающие средства, препараты обычно принимаю неделю, пока раны не затянутся. Антибиотики помогают избежать инфицирования шва и последующих осложнений. Операция, как правило, должна устранить все симптомы болезни, убрать боль, отек, покраснение, и нормализовать двигательную активность, в таком случае считается, что операция прошла успешно. В некоторых случаях отвисание стопы может оставаться, но оно не сильно выражено, такой результат также считается нормой. Курс реабилитации обычно длится на менее 3 месяцев, по истечению этого периода пациент уже может самостоятельно передвигаться без костылей, но в обязательном порядке нужно носить специальную ортопедическую обувь. Если курс реабилитации прошел без осложнений, то через несколько месяцев пациенту разрешают переобуться в обычную обувь
Важно отметить, что исход операции зачастую зависит от того, как рано пациент обратился за помощью. Сильно осложненные случаи редко проходят бесследно и полностью вылечиваются, поэтому очень важно начать лечение как можно раньше, лучше всего, когда деформация еще мало заметна
Народные средства
Народные средства могут применять при лечении полой и конской стопы для снятия боли и воспаления в тканях
Важно отметить, что одними только народными средствами избавиться от проблемы не удастся точно, но в комплексном лечении и после консультации с врачом народные методы могут быть полезны. Для лечения деформации применяют следующие средства:
- Ванночки с травами — это самое известной и эффективное средство для лечения различных заболевания стопы, в том числе полой и конской стопы. Теплые ванночки помогают расслабить мышцы, улучшить в них кровообращение, а такие травы как ромашка и череда оказывают противовоспалительный и заживляющий эффект. Для приготовления ванночки нужно заварить в 2 стаканах кипятка 3-4 ложки сухой травы, например, ромашки, и оставить настаиваться на 60-100 минут, после чего настой хорошо процедить и вылить в таких с теплой водой. Больные ступни нужно поместить в ванночку на 15 минут, а после вытереть насухо и хорошенько помассировать с увлажняющим кремом.
- Ванночки с морской солью также очень полезны при деформации, для их приготовления наливают тазик теплой воды и в нем растворяют 2-3 ложки морской соли без ароматизаторов. Длительной процедуры составляет 20 минут, после чего ноги нужно ополоснуть теплой водой и вытереть насухо.
- Примочки с полынью рекомендуют народные целители для снятия боли и воспаления в тканях. Обычно листья полыни заливают кипятком и оставляют на минуту, после чего вынимают и теплыми прикладывают к больным ногам, сверху можно закрепить листья бинтом или чистой тканью и оставить на всю ночь.
- От боли при конской стопе помогает обычной йод, для нужно каждый день делать йодовую сетку на больных ступнях.
Важно отметить, что у народных средств есть противопоказания. Их нельзя использовать людям, у которых целостность кожных покровов нарушена
Так если на стопах есть не зажившие раны, царапины, ссадины или любая сыпь, нужно отказаться от использования народного средства, так как можно вызвать ухудшение состояния и сильную аллергию. Также стоит отметить, что аллергикам перед использованием любого средства нужно провести тест на переносимость.
Осложнения конской стопы
Осложнения конской стопы могут быть серьезными и могут включать в себя следующие состояния:
Распространение инфекции:
Если грибковая инфекция не лечится или недостаточно лечится, она может распространиться на другие области стопы, ногтей и даже на другие части тела.
Кожные осложнения:
Конская стопа может привести к развитию дерматита, экземы или других кожных заболеваний из-за постоянного раздражения и воспаления кожи.
Болезненность и дискомфорт:
Конская стопа может вызывать болезненность, зуд, жжение и другие неприятные ощущения, что существенно ухудшает качество жизни.
Повышенный риск для людей с ослабленным иммунитетом:
У людей с ослабленным иммунитетом, таких как пожилые люди, дети или люди с хроническими заболеваниями, конская стопа может вызвать более серьезные осложнения.
Распространение на других людей:
Грибковая инфекция стопы может передаваться от человека к человеку, особенно при близком контакте или использовании общих предметов.
Психологические проблемы:
Постоянный дискомфорт и неприятные симптомы конской стопы могут вызвать психологические проблемы, такие как стресс, депрессия или ухудшение самооценки.
В случае появления признаков конской стопы или его осложнений важно обратиться к врачу для диагностики и назначения соответствующего лечения. Чем раньше начать лечение, тем меньше вероятность развития серьезных осложнений
Осмотреть со всех сторон
Чтобы выбрать правильную тактику лечения необходимо полное и всестороннее обследование больного. Делается это в положении на спине, колено исследуемой ноги сгибается и в таком положении производится сгибание или разгибание стопы. Такой способ покажет возможный объем движений в голеностопном суставе. Если происходит полное устранение эквинуса, то это свидетельствует о поражении только икроножной мышцы, без участия в процессе камбаловидной.
В разогнутом же состоянии эквинус удерживается за счет икроножной мышцы в положении подошвенного сгибания, что противодействует его полному устранению. В том случае, если при наличии согнутого коленного сустава не удается устранить патологическое сгибание, необходимо подумать о вовлечении камбаловидной мышцы.
При исследовании биомеханики обращает на себя внимание то, что перегружается передний отдел и есть иные нарушения. Если есть деформации и изменения костей стопы, проводится рентгенологическое исследование
Особенности эквиноварусной деформации
Эквиноварусная деформация стопы – нарушение, при котором передний край ступни поднят вверх, а наружный опущен вниз. Эта разновидность патологии часто возникает при детском церебральном параличе.
Происходят серьезные изменения. Нарушается естественное положение костей и сочлeнений в голеностопном суставе.
Эквиноварусная установка стоп развивается вследствие внутренних нарушений строения мышц. Возникновение заболевания происходит на фоне следующих факторов:
- Дистония мышц-сгибателей стопы и голени;
- Пирамидная недостаточность у детей до первого года жизни;
- Травмы шейного отдела спинного мозга;
- Устойчивое нарушение кровообращения;
- Утолщение ствола головного мозга.
Причины возникновения такого искривления следующие:
- Энцефалит;
- Повреждение седалищного нерва;
- Полиомиелит в анамнезе;
- Травмы;
- Сложные вывихи стоп;
- Переломы голеностопа.
Возникшее заболевание требует лечения. Чем раньше патология будет выявлена, тем более эффективной окажется терапия.
Симптоматика
Деформация стопы этого типа не может остаться незамеченной. Клинические признаки заболевания следующие:
- Невозможность осуществлять пропорциональные движения обеими ногами относительно оси стопы;
- Стопы неправильно согнуты, это видно невооруженным глазом;
- Хромота;
- Нет активного сгибания в стопах.
Человек может заметить искривление самостоятельно. Для постановки точного диагноза и подбора адекватных методов терапии требуется медицинское обследование.
Методика лечения заболевания
Если у ребенка обнаружили эквиноварусную установку стопы, от родителей требуется немало терпения. Результат лечения будет не быстрым, а сил приложить придется немало. Однако, чем раньше будет начата терапия, тем лучших результатов можно достичь.
Важно правильно выбрать врача-ортопеда. Достоверно оценить эффективность проведенного лечения можно будет только через несколько лет, примерно к 5-7 годам жизни, когда основные структуры опopно-двигательной системы ребенка полностью сформируются
Ни в коем случае не стоит пытаться лечить деформацию стопы народными методами. Нельзя терять время на неподходящие способы терапии.
После обращения к врачу будут назначены дополнительные исследования. Чаще всего проводят рентген, УЗИ. В более сложных случаях может потребоваться МРТ.
В лечебные меры при деформации стоп у ребенка входят следующие методики:
- Правильно подобранные лечебно-физкультурные упражнения;
- Сеансы физиотерапевтических процедур;
- Использование ортопедических изобретений;
- Профессиональный массаж стоп.
Вначале применяется консервативный подход в лечении. Чем раньше выявлена болезнь, тем больше результата будет.
Хирургическое лечение
Операции проводят по методу Понсетти. Стопу корректируют, после чего накладывают гипсовые повязки. По мере выпрямления гипс меняют, чтобы он продолжал исполнять свою функцию.
Компрессионные повязки пpaктически не используются, так как для выпрямления такого искривления они недостаточно эффективны.
Деформация стопы любого типа – неприятная болезнь, требующая длительного лечения
Однако родителям важно понять, что достичь улучшений можно, четко соблюдая рекомендации врача
Причины и симптоматика
Потенциальных источников существует огромное количество. Именно ввиду этого фактора, заболевание и является настолько распространенным. Хрупкие детские кости легко деформируются, мышцы еще недостаточно крепкие, травмы заживают плохо. Да и адаптация к новым нагрузкам для тела ― это весьма сложный процесс. Который редко выполняется малышом хотя бы потому, что он не понимает мотивации.
Если обратиться к наиболее распространенным причинам появления, мы можем выделить следующие варианты развития эквинусной деформации стопы у детей (МКБ Q66):
- Травмы различного вида. Практически любое повреждение седалищного нерва может привести к изменениям в походке. От небольших деформаций до весьма заметных и серьезных. Также сюда стоит отнести практически все переломы нижней части ноги. Особенно если речь идет о голеностопе. В этом случае даже простой вывих чреват неблагоприятными последствиями. Сюда же стоит отнести и возможный надрыв или полный разрыв сухожилий в области голеностопа. В этих случаях, даже взрослым людям рекомендуется хирургическое вмешательство.
- Серьезные воспалительные процессы голеностопа. Это может быть как опять же, следствие обычной травмы, так и заболевание. К примеру, весьма пагубно в этом плане влияет остеомиелит.
- Инфекция. Это и серьезное воспаление, и изменения структурных элементов тканей. Если очаг поражения близок к голеностопу, то вполне может развиться синдром балерины. Основными источниками принято считать энцефалит и полиомиелит.
- Некорректное восстановление после травм. Тут есть два фактора. Первый заключается в том, что кости могут просто неправильно срастись. И это веская причина. Но чуть реже, однако, намного хуже случается иной вариант. Это некорректное наложение гипса. Если сотрудник оказался не лучшим профессионалом.
- Самый опасный источник возникновения Q66 МКБ ― эквинусной установки стоп, заключается во влиянии ДЦП.
- Разного рода расстройства эндокринной системы также могут спровоцировать отклонение. И проявляются они очень серьезно. Инициаций в первую очередь занимаются любые заболевания щитовидной железы, а в частности всем известный сахарный диабет.
- Существуют и более прозаические причины. Слабость мышечной массы ввиду генетики. Грубо говоря, плохая наследственность. Придется работать над укреплением. Если в рационе мало кальция, то это способствует размягчению костной ткани. И тогда она легко изменяется. И что прискорбнее всего, такая серьезная проблема может появиться просто из-за неудобной обуви. Вот почему для ребенка всегда лучше приобретать специализированную обувь, которую предлагает наш проект ― ОртоПанда. Иначе можно ненароком спровоцировать серьезные неприятности.