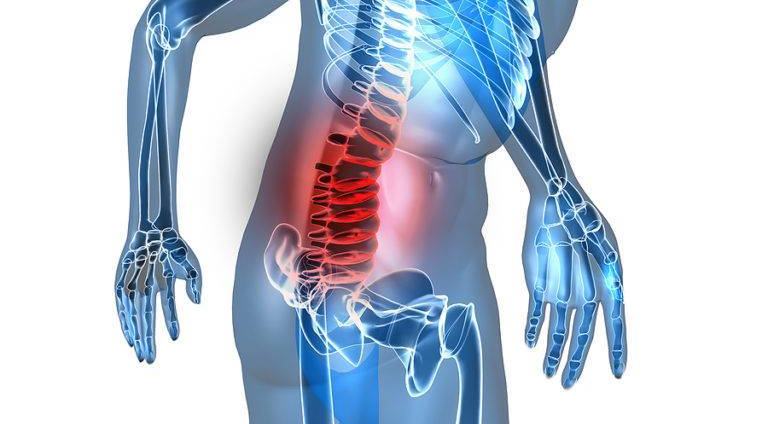
Почему появляется дополнительный позвонок в поясничном отделе?
Дополнительный позвонок – это всегда патология, отрицательно влияющая на конфигурацию и функциональность всего опорно-двигательного аппарата. Его присутствие приводит к деформации крупных суставов нижних конечностей, влечет за собой изменение осанки, смещение условного центра тяжести человеческого тела и ряд других патологических изменений
Очень важно своевременно выявлять дополнительный поясничный позвонок и проводить полноценную реабилитацию с целью уменьшить риск дегенерации и дистрофии хрящевой ткани межпозвоночных дисков и крупных суставов нижних конечностей
Важно понимать, почему появляются подобная аномалия и как можно проводить эффективную профилактику данной ортопедической проблемы. Согласно данным, полученным в ходе последних медицинских исследований, считается, что потенциальными причинами люмбализации являются следующие патогенные факторы:
- аномалии внутриутробного развития, спровоцированные зрелым возрастом будущей матери, употреблением ей в период вынашивания ребенка крепких спиртных напитков;
- компенсаторная реакция в ответ на развитие деформации позвоночника в грудном отделе (напрмиер, при сколиозе);
- дегенеративные дистрофические дорсопатии, при которых происходит рефлекторное перенапряжение мышечного каркаса спины;
- ведение малоподвижного образа жизни;
- преимущественно сидячая работ;
- атония мышечного каркаса спины;
- развитие патологий позвоночника (анкилозирующий спондилит, спондилоартроз, протрузии и грыжи);
- избыточная масса тела;
- системные патологии, при которых происходит воспаление и разрушение хрящевых и соединительных тканей в опорно-двигательном аппарате человека;
- дисплазии и фибродисплазии хрящевой ткани;
- неправильная постановка стопы;
- дегенерация крупных суставов нижних конечностей;
- синдром короткой ноги.
Дополнительный позвонок в поясничном отделе может сформироваться после перенесенной травмы спины. Ушибы, растяжения, разрывы сухожильной и связочной ткани приводят к повышенной лабильности первого крестцового позвонка. Частичная деформация хрящевой ткани его межпозвоночного диска также влечет за собой аномалию процессе сращивания с крестцом.
У спортсменов люмбализация крестцового позвонка является пределом физиологической нормы. Особенно, если род профессиональных занятий связан с необходимостью развивать избыточную гибкость позвоночного столба.
Клиническая картина
В течение длительного времени пациент может вовсе не ощущать на себе никаких признаков недуга. Заболевание может дать о себе знать по истечение 20 лет.
Признаки люмбализации s1 позвонка такие:
- болезненность в области поясницы, которая нарастает при физических занятиях, поднятии грузов,
- неприятные ощущения в области позвоночника могут возникнуть при спуске больного по лестнице, при продолжительном сидении,
- наблюдаются прострелы в нижние конечности, чувство онемения и прочие неприятные ощущения по направлению седалищного нерва,
- может возникнуть потеря чувствительности конечностей, сбой функциональности органов малого таза.
Симптомы
Выраженность и тип сращения при сакрализации сильно варьируются от человека к человеку. Некоторые люди с сакрализацией позвоночника страдают от боли в пояснице, однако не совсем ясно, может ли сакрализация сама по себе стать причиной боли в спине. Результаты исследований на эту тему противоречивы.
Связь между сакрализацией и болью в пояснице впервые была описана в 1917 году итальянским врачом Марио Бертолотти, а соответствующий синдром получил название синдрома Бертолотти. С этого момента вопрос о том, действительно ли сакрализация вызывает боль в пояснице и если да, то каким образом, стал темой дебатов в медицинской литературе, которые продолжаются и по сей день.
В 2013 году обзор медицинских исследований, посвященных боли в пояснице, показал, что количество пациентов с болью в пояснице, у которых также имелась сакрализация позвоночника, составило от 6 до 37 процентов. В исследовании 2015 года было высказано предположение, что люди с болью в пояснице и сакрализацией, возможно, имеют более выраженную болевую симптоматику по сравнению с пациентами, у которых сакрализации нет.
Кроме того, с сакрализацией связывают следующие симптомы:
- артроз в месте сращения позвонка L5 с крестцом;
- бурсит;
- дегенерация межпозвонкового диска;
- межпозвонковая грыжа (обычно на уровне L4-L5);
- проблемы с подвижностью;
- проблемы с контролем осанки;
- сколиоз;
- боль в ягодице;
- боль в ноге.
Причины изменений
Люмбализация носит официальное название – синдром Бертолотти. На сегодняшний день отсутствуют сведения относительно точных причин развития аномалии позвоночника. Однако можно выделить некоторые предрасполагающие факторы к появлению болезни:
- наследственность – риск рождения больного ребенка увеличивается, если ближайшие родственники имеют данную аномалию;
- присоединение инфекции или интоксикация организма плода во время нахождения в утробе;
- частое употребление спиртных напитков беременной женщиной;
- продолжительная терапия противозачаточными таблетками перед оплодотворением;
- развитие гинекологического заболевания у беременной женщины.
В большинстве случаев люмбализацию путают с сакрализацией, однако это две разных патологии. Если в первом случае дополнительно появляется поясничный позвонок (l6), то во втором происходит наоборот: поясничные позвонки уменьшаются в количестве, образуя в крестцовом отделе дополнительное тело.
Чем опасна аномалия позвоночника?
Чем раньше будет выявлено отклонение от нормы, тем меньше вероятность развития серьезных осложнений. Отсутствие неприятных симптомов не является поводом для отказа от лечения люмбализации S1 позвонка.
Игнорирование проблемы может привести к развитию следующих патологий:
- остеохондроз;
- сколиоз;
- кифоз;
- спондилез.
У детей выявить патологическое изменение помогает обязательный медосмотр при поступлении в дошкольное и школьное учреждение. Если в этом возрасте не провести соответствующее лечение, то это спровоцирует прогрессирование и других отклонений на фоне недоразвитости крестцового отдела.
К ним относится:
- смещение крестца назад при поднятии тяжестей;
- ухудшение циркуляции крови в тканях, прилегающих к аномальному сегменту;
- корешковый синдром;
- нарушение оси позвоночника.
Все эти патологические изменения негативно отражаются на осанке человека, тонусе брюшной мышечной ткани и работе органов малого таза.
Лечение
Несколько советов
Люмбализация не поддается медикаментозному лечению. И чтобы поддерживать состояние позвоночника и не допустить возникновения осложнений, помимо применения основной терапии, пациенту придется на протяжении всей своей жизни соблюдать несколько правил:
- Спать только на жестких поверхностях. Больным люмбализацией рекомендуется выбирать для сна анатомические матрасы с повышенным уровнем жесткости.
- Не поднимать тяжести. Людям с данной патологией нельзя поднимать предметы, вес которых превышает 3-4 кг. Это нужно учитывать не только в повседневной жизни, но и при выборе профессии. Таким пациентам запрещается работать кладовщиками, грузчиками, строителями и т. д. В случае когда все же возникает необходимость поднять тяжелый предмет с пола, прежде чем это сделать, необходимо сначала присесть и только после этого брать вещь в руки.
- Ограничить физические нагрузки. Нельзя заниматься тяжелыми видами спорта, совершать резкие движения.
При систематическом соблюдении всех этих правил и врачебных рекомендаций, риски возникновения осложнений и нарушения двигательных функций снижаются к минимуму. Как показывает практика, почти 80% больных полностью сохраняют способность к передвижению на протяжении всей своей жизни.
Необходимо понимать, что люмбализация – неопасная патология. При правильном подходе к лечению с ней можно прожить долгие годы. Однако, отсутствие адекватной терапии может привести к развитию других проблем с позвоночником, которые могут привести к инвалидности.
Классификация
Существует несколько типов классификация люмбализации, но наиболее распространенным является деление по степени отделения первого крестцового позвонка.
Классификация по степени отделения s1 позвонка
| Форма | Что это такое? |
|---|---|
| Полная. | Позвонок s1 становится частью поясничного отдела, удлиняя его. Связь с крестцом отсутствует. |
| Частичная. | Позвонок s1 отделяется от анатомического расположения крестца не полностью, но при этом теряет с ними связь и взаимодействие. Это наиболее тяжелая форма люмбализации, при которой у взрослых пациентов наблюдается ограниченность движений в пояснице, а по краям выступающих отростков позвонков разрастаются костные наросты в виде шипов или крючьев. |
Классификация по анатомическому строению
| Разновидность | Чем характеризуется? |
|---|---|
| Односторонняя. | Аномальный позвонок имеет неоднородную структуру и с одной стороны похож на s1, со второй – на l5. |
| Двухсторонняя. | Недоразвитый позвонок полностью похож либо на s1, либо на l5. |
Классификация переходных позвонков
Лечение люмбализации
Эффективные методы лечения
Поскольку люмбализация S1 является врождённым заболеванием, то терапия основывается на устранении симптоматики, повлиять на недуг другими способами пока невозможно. Патологический процесс неизлечим, оперативное вмешательство показано только при запущенных стадиях болезни, когда пациента мучают острые приступы боли, ограничивается подвижность поясничного отдела.
К основным методикам лечения люмбализации S1 относят:
- проведение лечебной гимнастики. Манипуляции позволяют укрепить мышечный корсет, увеличить амплитуду движений, уменьшить выраженность болевого синдрома;
- массаж, иглоукалывание. Процедуры запускают кровообращение, обменные процессы, снижают дискомфорт, положительно влияют на самочувствие пациента;
- приём НПВС, миорелаксантов, витамин группы В. Конкретные лекарственные продукты выбирает врач, учитывая клиническую картину, выраженность неприятных ощущений.
Самостоятельная терапия может привести к усугублению ситуации, поэтому обратитесь к доктору и начните правильное лечение.
Симптомы патологии
Классификация
Частые вопросы
Каковы основные причины и симптомы люмбализации S1 позвонка?
Основные причины люмбализации S1 позвонка могут включать врожденные аномалии, травмы, избыточное использование или износ межпозвоночных дисков. Симптомы могут включать боль в пояснице, онемение или слабость в ногах, изменения в функции мочевого пузыря или кишечника.
Каковы методы диагностики и лечения люмбализации S1 позвонка?
Для диагностики люмбализации S1 позвонка могут использоваться рентген, МРТ или КТ. Лечение может включать физическую терапию, лекарства для уменьшения боли, инъекции или, в некоторых случаях, хирургическое вмешательство.
Развитие патологии
Лечение
Общие сведения
Крестец — массивная нижняя часть позвоночного столба, состоящая из соединенных прочной соединительной тканью позвонков. Функции крестца крайне важны: именно к нему прикрепляются мышцы, которые поддерживают прямое положение тела человека. К тому же к крестцу крепятся кости таза.
В детстве и подростковом возрасте позвонки, формирующие крестец, еще не соединены между собой. Сращивание их начинается в 13-14 лет и заканчивается к 20 годам. Иногда один крестцовый позвонок не срастается с остальными. Это процесс носит название люмбализация. В результате формируется дополнительный сустав. Люмбализация сопровождается острыми болями, которые возникают во время физических нагрузок или спонтанно. К тому же последствием люмбализации может стать сколиоз.
Лечение
Из-за чего возникает люмбализация
Общее понятие аномалии
У здорового человека крестцовый отдел позвоночника представляет собой единую сросшуюся кость в нижней части позвоночника. При движении вся нагрузка приходится именно на нее. При нормальном строении поясничного отдела все позвонки между собой связаны прочными образованиями, что обеспечивает их неподвижность.
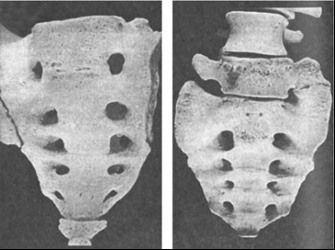
Люмбализация S1 позвонка – это аномальное изменение крестца, характеризующееся недоразвитостью начального крестцового сегмента (S1). В итоге этот позвонок не соединяется с остальными костными структурами и образует отдельный шестой позвонок (L6) в поясничной зоне.
По анатомическому строению он не отличается от здорового костного сегмента. Разница лишь в том, что он не закреплен в единое целое с другими, поэтому имеет определенную амплитуду движений. Даже если при диагностике было установлено, что он практически сросся с крестцовым отделом, диагноз все равно остается неизменным.
При поднятии тяжестей происходит сдвиг образовавшейся части позвоночника в результате неправильного распределения нагрузки. Это характеризуется болезненностью в области поясницы. При отсутствии лечения аномалия приводит к развитию серьезных осложнений.
Общие сведения
Люмбализация – врожденный порок развития позвоночника, сопровождающийся формированием дополнительного поясничного позвонка, который образуется из верхнего крестцового позвонка, не сросшегося в единую кость с остальным крестцом. Частота возникновения неизвестна, поскольку люмбализация в ряде случаев протекает бессимптомно и не диагностируется. Люмбализация является причиной обращения к врачам примерно в 2% от общего числа случаев болей в спине. По данным некоторых исследователей, более чем у 60% подростков, страдающих диспластическим сколиозом, выявляются признаки люмбализации или сакрализации (противоположной патологии – сращения пятого поясничного позвонка с крестцом). Лечение люмбализации осуществляют врачи-вертебрологи и ортопеды.
Люмбализация
Развитие позвоночного столба у человека
Выселяющаяся из медиовентральной части (склеротома) каждого сомита мезенхима обволакивает хорду и нервную трубку, образуя первичные (перепончатые) позвонки. Такие позвонки состоят из тела и невральной дуги, метамерно расположенных с дорзальной и вентральной сторон хорды.
На каждом позвонке возникают 3 точки окостенения: 1 в теле и 2 в дуге. В дуге точки окостенения сливаются на 1 году жизни, а дуга срастается с телом на 3 году жизни (или позже). Добавочные точки окостенения в верхней и нижней частях тела позвонка возникают в 5-6 лет, а окончательно позвонок окостеневает в 20-25 лет.
Например, шейные позвонки (С1 и С2) отличаются по развитию от остальных. Атлант имеет по 1 точке окостенения в будущих латеральных массах, отсюда костная ткань разрастается в заднюю дугу. В передней дуге точка окостенения появляется литттъ на 1 году жизни. Часть тела атланта еще на стадии хрящевого позвонка отделяется от него и соединяется с телом позвонка С2, превращаясь в зубовидный отросток (зуб). Зуб имеет самостоятельную точку окостенения, которая сливается с костным телом позвонка С2 на 3-5 году жизни ребенка.
У 3 верхних крестцовых позвонков на 6-7 месяце внутриутробного развития появляются добавочные точки окостенения, за счет которых развиваются латеральные части крестца (рудименты крестцовых ребер). На 17-25 году крестцовые позвонки в норме срастаются в единый крестец.
Симптоматика
Часто развитие патологии проходит без проявления заметных симптомов, но в сложных случаях возникают следующие признаки заболевания:
- Болевой синдром в области поясницы. Симптомы проявляются у людей, не достигших 30 лет, при всевозможных физических нагрузках позвоночника: при изгибе спины, неудачно выполненном прыжке, поднятии тяжелых предметов. Люмбализация s1 позвоночника проявляется также в болевом дискомфорте в положении стоя и облегчении после принятия положения лежа.
- Появление в поясничном лордозе уплотнения. При пальпации обнаруживаются заметные увеличения отростков позвоночника сбоку. Движения в данной области ограничиваются, а при прощупывании у пациента появляется острая боль.
- В лежачем положении у больного проявляются сильные боли при попытках поднять нижнюю конечность. Такой симптом зачастую характеризуется болями в ягодицах, а связан с пережатием седалищного нерва отростками S1 или L5.
- Патологическое изменение позвоночника может сопровождаться другими заболеваниями: остеохондроз, сколиоз и т. д.
- Часто перед появлением болей чувствуется онемение в области крестца.
- Могут проявляться другие заметные симптомы: нестандартная походка, изменения центра тяжести, смещение оси позвоночника.
Сакрализация и люмбализация позвоночника
Человеческий позвоночник в области пояснично-крестцового отдела отличается одной важной особенностью. В этом месте находится фиброзно-хрящевое образование (межпозвонковый диск) с максимальной прочностью в плане выносливости
Его месторасположение – сегмент L5-S1.
Задача диска состоит в:
- Уменьшении воздействия амортизации на позвоночник при ходьбе.
- Поддержке стандартных размеров пространства между позвонками, поскольку это место прохождения нервных стволов из спинномозгового канала по направлению к ягодицам и нижним конечностям.
- Устранении риска защемления нервных волокон, образующих конский хвост.
Поясничным позвонкам приходится выдерживать предельную нагрузку. Повреждение сегмента L5-S1 приводит к разнообразным нежелательным проявлениям. Усиливается давление на позвонки, которые находятся над аномальной областью.
Появление такого отклонения врожденного характера, как сакрализация позвоночника, сказывается на функционировании поясничной области. Патологию диагностируют в том случае, когда последний поясничный позвонок срастается с первым крестцовым.
Еще в незапамятные времена у людей с подобной патологией отмечали необычные способности. Так аномалия и получила свое название. В современном мире сакрализацию рассматривают, как отклонение в строении позвоночника.
Позвоночник продолжает функционировать до первых интенсивных физических нагрузок. Большинство людей о наличии сакрализации узнают при прохождении обследования, когда обращаются к врачу с жалобами на боли в спине.
Сакрализация – это противоположность люмбализации, которая также относится к аномальным отклонениям и представляет собой отделение первого крестцового позвонка S1 от остальных, в результате чего поясничных позвонков становится 6.
Как показывает статистика, сакрализация, как патология позвоночного столба, встречается у 2% пациентов. Еще реже диагностируют люмбализацию – у 1% людей с болезненным дискомфортом в спине. Но предрасположенностью к сращению позвонков обладают до 50% людей.
Причины изменений
Диагностика
При подозрении на люмбализацию S1, наличии болей в области поясницы, медик назначает ряд диагностических манипуляций:
- внешний осмотр пациента проводится для определения признаков лордоза;
- медик выявляет наличие ограниченности движений;
- при люмбализации S1 прыжки, подъём по лестнице причиняет дискомфорт, по этим признакам медик может определить наличие патологии;
- проведение рентгенографии в двух проекциях, что позволяет выявить наличие аномального поясничного позвонка;
- подтверждают диагноз проведением КТ, МРТ (манипуляции указывают, в каком состоянии находятся близлежащие к позвонку ткани).
Профилактика
Симптоматика
Часто развитие патологии проходит без проявления заметных симптомов, но в сложных случаях возникают следующие признаки заболевания:
- Болевой синдром в области поясницы. Симптомы проявляются у людей, не достигших 30 лет, при всевозможных физических нагрузках позвоночника: при изгибе спины, неудачно выполненном прыжке, поднятии тяжелых предметов. Люмбализация s1 позвоночника проявляется также в болевом дискомфорте в положении стоя и облегчении после принятия положения лежа.
- Появление в поясничном лордозе уплотнения. При пальпации обнаруживаются заметные увеличения отростков позвоночника сбоку. Движения в данной области ограничиваются, а при прощупывании у пациента появляется острая боль.
- В лежачем положении у больного проявляются сильные боли при попытках поднять нижнюю конечность. Такой симптом зачастую характеризуется болями в ягодицах, а связан с пережатием седалищного нерва отростками S1 или L5.
- Патологическое изменение позвоночника может сопровождаться другими заболеваниями: остеохондроз, сколиоз и т. д.
- Часто перед появлением болей чувствуется онемение в области крестца.
- Могут проявляться другие заметные симптомы: нестандартная походка, изменения центра тяжести, смещение оси позвоночника.
Диагностика
Профилактические рекомендации
Наличие дополнительного позвонка не имеет специфических профилактических рекомендаций на фоне того, что патология врождённая, её трудно выявить.
Медики советуют беременной даме соблюдать следующие рекомендации:
- откажитесь от пагубных привычек;
- в период планирования беременности обратитесь к доктору, пройдите специфические исследования, вылечите гинекологические заболевания, инфекционные болезни;
- на протяжении всей беременности не принимайте медикаменты (только после предварительной консультации с доктором), откажитесь от подъёма тяжестей, соблюдайте специальную диету, выполняйте упражнения для дам в положении;
- если у вас диагностировали недуг, не сидите долго, аккуратно занимайтесь спортом, категорически запрещено поднимать тяжести. Регулярно посещайте врача для предупреждения появления осложнений.
Люмбализация S1 в большинстве случаев не представляет опасности для здоровья и жизни пациента, но при появлении осложнений, посетите врача, начните адекватную терапию. В период планирования беременности, соблюдайте рекомендации специалиста.
Признаки данной патологии
Особенность отклонения заключается в том, что на протяжении длительного периода наблюдается отсутствие любых симптомов, свидетельствующие о ее наличии. С первыми проявлениями больной сталкивается после неумеренных нагрузок или переохлаждения.
На аномальное строение позвоночного столба в поясничном отделе указывают симптомы и признаки сакрализации:
- болезненного дискомфорта в поясничном отделе, который передается в область ягодиц и нижние конечности;
- уменьшения или полного исчезновения чувствительности кожи в районе бедер и поясницы;
- частичной потери способности делать повороты туловищем;
- сокращением подвижности позвоночника.
Боли при сакрализации бывают интенсивными, если человек, к примеру, длительный период сохраняет вертикальное положение.
Врачи советуют обращать внимание на неприятный дискомфорт, который беспокоит, если:
- Спускаться по лестнице (при подъеме болей не будет).
- Прыгать и опускаться на пятки, сдвинув ноги.
Предположить наличие патологии удастся при помощи специального теста. Правда, точных сведений он не даст. Его проведение поможет определиться: идти к врачу или в этом нет надобности.
Чтобы оценить подвижность позвоночного столба, врачи рекомендуют:
- Принять прямое положение, соединив пятки.
- Наклониться так, чтобы руками достать до пола.
- Если попытка оказалась неудачной, пусть присутствующий рядом человек измерит расстояние, которое осталось. Если оно равно длине трех пальцев, возможно, сакрализация присутствует. На болезненный дискомфорт не ориентируются. Аномалия отличается бессимптомным течением.
Тест пригодится для раннего выявления отклонения у детей подросткового возраста.
Лечение
Люмбализация – это врожденная аномалия позвоночника, которая не поддается консервативному лечению. Если патология протекает бессимптомно, то никакие препараты и процедуры не назначают. В них просто нет необходимости. Но если пациента беспокоят сильные боли, мешающие выполнению трудовых и повседневных обязанностей, то в этом случае применяется медикаментозная терапия, которая носит только симптоматический характер.
Как правило, чтобы уменьшить выраженность клинических проявлений люмбализации, применяются медикаменты, оказывающие обезболивающее действие и препятствующие возникновению воспалительных процессов. Особенно они уместны в том случае, если у пациента присутствуют признаки седалищного синдрома.
Чаще всего с этой целью назначают препараты из группы нестероидных противовоспалительных средств (НПВС). Среди них наибольшей популярностью пользуются:
- Диклофенак;
- Кетопрофен;
- Ибупрофен.
Данные средства имеют несколько форм выпуска – мази для наружного применения, таблетки для перорального приема, растворы для инъекций для внутримышечного введения. Если болевой синдром носит умеренный характер, то в этом случае рекомендуется применять НПВС в виде мазей. Наносят их на область поясницы легкими массажными движениями 2-3 раза в день.
Если же боли сильные и использование местных мазей не дает положительного результата, назначаются НПВС в виде инъекций или таблеток
Но, применять их нужно осторожно и не более 7 дней. Объясняется это тем, что такие препараты оказывают негативное влияние на слизистые ЖКТ и при длительном использовании могут провоцировать появление различных побочных реакций в виде рвоты, тошноты, нарушения стула, обострения хронических болезней желудка и 12-перстной кишки и т
д.
В ситуациях, когда в результате люмбализации у больного отмечается развитие остеохондроза (патология, при которой наблюдается нарушение питания хрящевых тканей, обезвоживание и дистрофия межпозвоночного диска), применяется комплексная медикаментозная терапия, включающая в себя следующие лекарственные средства:
- Хондропротекторы. Повышают плотность и эластичность костей и хрящей, препятствуют их деформации, восстанавливают поврежденные ткани. Среди них наибольшей популярностью пользуются Артра, Дона.
- Корректоры микроциркуляции. Эти препараты обеспечивают улучшение кровообращения в области позвоночного столба, в результате чего восстанавливается питание тканей и отмечается снижение уровня их деформации. К таковым препаратам относятся Актовегин, Троксерутин, Тренал.
- Миореалаксанты центрального действия. Данная группа лекарственных средство способствует снятию нервного и мышечного напряжения, из-за чего отмечается снижение болевого синдрома. Среди таких средств наиболее назначаемыми являются Сирдалуд, Тизанидин, Мидокалм.
Люмбализация часто сопровождается седалищным синдромом. В этом случае у пациента наблюдаются выраженные боли в области крестцово-поясничного отдела позвоночника. Для их купирования назначаются блокады с применением анестетиков местного действия (например, Лидокаина) и противовоспалительных гормональных препаратов (Дексаметазон, Преднизолон).
Помимо этого, люмбализация также требует применения:
- лечебного массажа поясничной области (помогает расслабить мышечную мускулатуру, уменьшить боль, улучшить отток лимфы, усилить кровообращение);
- мануальной терапии;
- физиотерапевтических процедур (магнитотерапии, УВЧ, электрофореза);
- игнорефлексотерапии;
- лечебной физкультуры (ЛФК).
Чтобы предупредить искривление позвоночника и возникновение осложнений, в качестве дополнительной терапии могут применяться ортопедические изделия – корсеты, поддерживающие позвоночник в анатомически правильном положении и уменьшающие с него нагрузку. Они бывают разными – жесткими и полужесткими, с металлическими вставками, магнитами и т. д. Подбираются индивидуально в зависимости от тяжести протекания болезни. А для купирования неприятных проявлений люмбализации также могут применяться аппликации с озокеритом и парафином.
Нужно отметить, что лечение всегда назначается индивидуально
Важно выполнять все рекомендации врача, в противном случае избавиться от болей в пояснице и избежать осложнений будет невозможно
Лечение
Профилактика
Люмбализация — врожденное состояние. Поэтому приведенные ниже рекомендации направлены на предотвращение болевого синдрома и облегчение состояния пациента.
При наличии дополнительного позвонка в области крестца рекомендуется:
- отказ от вредных привычек;
- регулярные физические нагрузки. Заниматься спортом следует аккуратно, категорически запрещены подъем тяжестей и прыжки с высоты. Оптимальным решением будут занятия лечебной физкультурой с использованием комплекса упражнений, разработанного врачом-ортопедом;
- для профилактики развития люмбализации и других дефектов развития у плода в период беременности следует соблюдать все рекомендации врачей: не принимать медикаменты, способные оказывать влияние на ребенка, соблюдать диету, не посещать людные места в период сезонных эпидемий.
Люмбализация s1 позвонка — патология, обусловленная формированием сустава между крестцом и первым крестцовым позвонком. Люмбализация может снижать качество жизни пациента: она приводит к приступам боли, возникающим как во время нагрузок, так и спонтанно. Полностью избавиться от патологии можно только путем хирургического вмешательства. Однако, если вовремя обратиться к врачу и соблюдать его рекомендации, а также регулярно заниматься лечебной физкультурой, можно свести дискомфорт к минимуму.
Лечение
Для лечения люмбализации применяются обезболивающие препараты, а также нестероидные противовоспалительные средства (Ибупрофен, Кетопрофен). Дополнительно могут назначаться миорелаксанты и витамины группы В
Важно помнить, что подбирать лекарственные средства может только врач, учитывая клиническую картину и состояние здоровья пациента. Самолечение при заболеваниях позвоночника недопустимо
В случае, если патология сопровождается нарушениями осанки, может быть рекомендовано ношение ортопедического корсета: с зафиксированным позвоночником пациенту значительно проще двигаться, не испытывая при этом боли.
Применяются методы физиотерапии: массаж, магнитотерапия, иглорефлексотерапия. Физиотерапия позволяет улучшить регенеративные процессы в пораженной области, способствует усилению клеточного метаболизма, а также помогает избавиться от болевых ощущений.
При люмбализации крайне важна лечебная физкультура
Комплекс упражнений должен подбирать врач-ортопед: пациенту важно отказаться от повышенных нагрузок, прыжков (особенно с высоты), а также резкого сгибания и разгибания спины. Допустимы повороты туловища с небольшой амплитудой, плавные наклоны, а также щадящие упражнения для спины, позволяющие укрепить мышечный корсет
При выраженном болевом синдроме может быть рекомендовано хирургическое вмешательство. Врач закрепляет дополнительный позвонок, что позволяет предотвратить его последующее смещение. Позвонок фиксируется к крестцовой кости при помощи искусственного межпозвоночного диска.
Регулярные занятия лечебной гимнастикой при люмбализации s1 позволяют полностью избавиться от вызванного патологией дискомфорта
Важно, чтобы комплекс упражнений подбирал специалист по ЛФК. В противном случае есть риск причинить своему здоровью серьезный вред