Классификация
В зависимости от причин возникновения (этиопатогенетических механизмов) выделено несколько форм синдрома люмбоишиалгии:
- Мышечно-скелетная. Болевые симптомы вызываются патологиями костно-мышечных тканей в области нижних конечностей, тазобедренного сустава, травмами поясницы, заболеваниями органов брюшной полости, малого таза. Данная категория включает вертеброгенный тип (нарушения в позвоночнике), из которого выделяются дискогенный (позвоночные диски) и спондилогенный (остеохондроз). По причине остеохондроза часто возникает корешковая люмбоишиалгия. К мышечно-скелетной форме относятся также нейродистрофический и миофасциальный типы синдрома.
- Невропатическая. Провоцируется сдавливанием, раздражением, воспалением нервных окончаний.
- Ангиопатическая (нейрососудистая). Возникает из-за нарушения кровотока, вызванного повреждением артерий и вен нижних конечностей, поясницы.
- Смешанная.
По характеру и частоте возникновения приступов синдром делится на два типа:
- острая люмбоишиалгия. Данным термином обозначается либо первое проявление симптомокомплекса, либо рецидив, при котором клинические признаки ярко выражены;
- хроническая люмбоишиалгия. Приступы сменяются периодами ремиссии, длительность которых зависит от наличия провоцирующих факторов и динамики развития основной патологии.
Люмбоишиалгия возникает слева, если поражена какая-либо часть левосторонней ветви седалищного нерва. В случаях, когда ущемлена или воспалена правая ветвь, симптоматика люмбоишиалгии проявляется справа. Редко, но бывает, что боли иррадиируют одновременно в обе нижние конечности, тогда диагностируется двусторонняя форма.
Лечение люмбаго с ишиасом
Для лечения вертеброгенной люмбоишиалгии справа или синдрома люмбоишиалгии слева рекомендуется ношение специальных корсетов, а также сон на ортопедических матрасах. В любом случае, как лечить люмбоишиалгию решает только специалист.
В большинстве случаев патология успешно подвергается терапии. При этом лечение направлено на устранение основного заболевания и снятие болевого синдрома.
Медикаментозное лечение
В острой фазе болезни пациенту назначается постельный режим (до 14 дней) и курсовой прием различных групп препаратов:
- Обезболивающие средства – уколы или таблетки нестероидных противовоспалительных препаратов (кеторолак, бруфен, дексалгин, аркоксия, мовалис, пироксикам), ненаркотических анальгетиков (лирика, катадолон).
- Миорелаксанты для снятия спазмированности мышц (сирдалуд, мидокалм, баклосан).
- Мочегонные средства с целью устранения отека нервных стволов (лазикс).
- Новокаиновые блокады в область позвоночника, при сильной боли – блокады с глюкокортикостероидами (дипроспан, гидрокортизон).
- Седативные средства (фенозипам, реланиум, прочие транквилизаторы и снотворные).
- Витамины группы В для улучшения проводимости нервных корешков и восстановления мышечных волокон (мильгамма, нейромультивит).
- Активизаторы циркуляции крови (трентал, актовегин, эуфиллин).
- Местные обезболивающие препараты – мази, кремы с нестероидными противовоспалительными компонентами (диклак, диклофенак, фастум-гель).
Физиотерапевтическое лечение. Как лечить люмбаго с ишиасом?
Среди эффективных для лечения люмбоишиалгии процедур:
- иглоукалывание;
- массаж;
- электрофорез с лекарственными препаратами;
- лечение микротоками;
- магнитотерапия;
- парафиновые аппликации;
Лечебная гимнастика
После снятия ограничений на передвижение и полное устранение болевого синдрома назначается курс занятий ЛФК:
- Растяжение мышц (наклоны, повороты корпуса, прогибание спины из положения лежа на животе).
- Упражнения для восстановления подвижности позвоночника и тазобедренных суставов (приседания, поднятия корпуса из положения лежа, махи ногами, подтягивание колен к грудной клетке).
- Растягивание позвоночника на специальной анатомической кушетке.
- Занятия на тренажерах.
- Йога.
Народные методы
Лечение люмбоишиалгии в домашних условиях:
- растирание больного места жиром барсука;
- ношение поясов из шерсти собак;
- компрессы из настоя почек березы;
- ванны с отваром сосновой хвои;
- прикладывание согревающих пластырей;
- втирание состава из растительного масла и нашатыря (2:1);
- примочки из тертого хрена, черной редьки.
Что такое дорсопатия? Многие пугаются этого слова, принимая его за какое-то опасное заболевание. На самом деле это довольно распространенная патология, которая в последнее время диагностируется весьма часто. В данной статье мы более подробно о ней поговорим.
Симптоматика неврологического поражения
Прежде всего, при развитии патологии присутствует синдром люмбоишиалгии, включающий боли в пояснице, отдающие в одну или обе ноги. Другие жалобы, предъявляемые больными:
- Острая боль, локализованная в пояснице, отдающая ногу и усиливающаяся при движениях или физическом напряжении. Иногда больные могут описывать болезненное состояние в пояснице или крестце, отдающее в ноги, словами «тянет» или «ломит».
- Пальпаторно определяется напряжение одной или нескольких мышц в зоне боли. При нажатии на мышцу боли резко усиливаются. В дальнейшем могут наблюдаться признаки мышечной дистрофии.
- Из-за сильной боли ограничивается объем движений в позвоночно-двигательном сегменте.
- Визуально отмечается сухость кожных покровов.
Больные отмечают мышечную слабость в области поясницы, отдающую в вовлеченную в процесс ногу, чувство покалывания в очаге боли.
Профилактика люмбоишиалгии
Обострения и осложнения люмбоишиалгии можно предотвратить, соблюдая следующие рекомендации:
- Женщинам не носить высокие каблуки;
- Не стоит долго находиться в положение стоя, периодически опираться на какие-либо опоры, присаживаться, ложиться;
- При длительных поездках на автомобиле необходимо периодически останавливаться, выходить и разминаться;
- Если приходится много сидеть, то необходимо менять свое положение, подложить под поясницу валик, причем на стуле нужно располагаться прямо;
- Обращаться к доктору при появлении признаков боли;
- Следить за массой собственного тела;
- Бросить курить.
Народная медицина
В домашних условиях можно прибегать к следующим методам: носить специальный пояс, который сделан из собачьей шерсти; растирать больные зоны барсучьим жиром; накладывать компрессы с настоем на основе березовых почек; принимать ванны с отваром из хвои сосны; прикладывать пластыри с согревающим действием; делать примочки из измельченного на терке хрена либо черной редьки; втирать в больные места смесь из нашатыря (1 часть) и любого натурального растительного масла (2 части).
Люмбаго с ишиасом является очень распространенным недугом спины, который проявляются обычно в среднем возрасте. При этом человек чувствует сильную боль в пояснице, которая может переходить на ноги. Рекомендуется не заниматься самолечением, а сразу обратиться в больницу. После подтверждения диагноза доктор подберет необходимые медикаменты, физиопроцедуры, специальные лечебные физические упражнения. Еще дополнительно можно использовать рецепты народной медицины.
Что это такое?
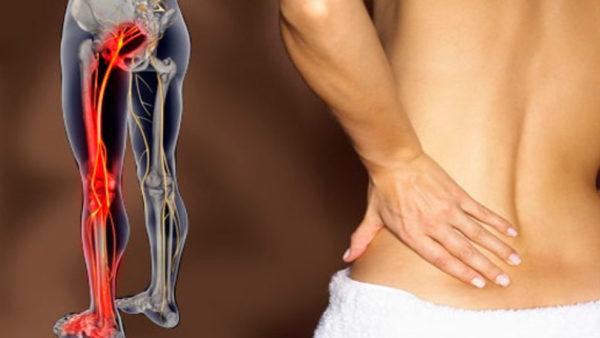
Люмбоишиалгия – это болевой синдром (в большинстве случаев – подострый), имеющий высокую интенсивность и характеризующийся прострелами, жжением и ноющими ощущениями в области пояснично-крестцового сегмента позвоночника, а также конечностях (возможно двухстороннее поражение). Люмбоишиалгия относится к комбинированным синдромам и сочетает в себе сразу два неврологических расстройства: люмбаго и ишиас.
Люмбоишиалгия — болевой приступ, локализующийся в области поясницы и задней поверхности бедра
Люмбаго – это острый прострел в нижней части спины, который может возникать без видимой органической причины, при этом боль не всегда связана с двигательной активностью или какой-либо нагрузкой. Наиболее значимыми патогенетическими факторами возникновения люмбаго являются переохлаждение и нервные стрессы, поэтому патологию нередко путают с поясничным радикулитом.
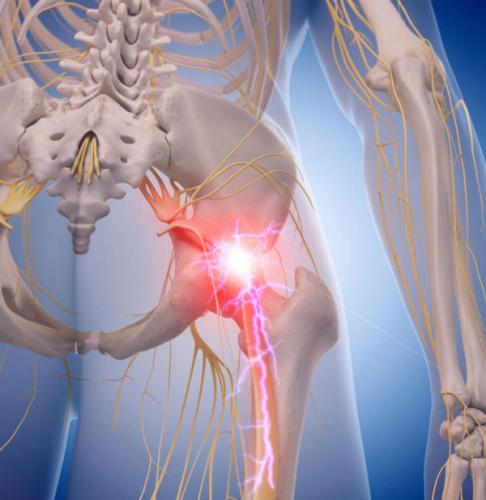
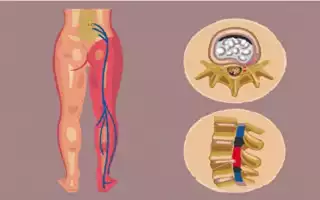
Ишиас также часто называют пояснично-крестцовой радикулопатией, так как в основе его возникновения лежит компрессия седалищного нерва. Это один из самых крупных и длинных нервов в организме человека, который проходит через грушевидную мышцу таза, большую ягодичную мышцу, а также мышцы бедра, что и объясняет локализацию болей при ишиасе. В подколенной ямке седалищный нерв разделяется на две ветви.
Ишиас – это совокупное название интенсивных болевых ощущений по ходу седалищного нерва
Боль при люмбаго с ишиасом может быть очень сильной и способна полностью обездвижить человека (известны случаи, когда больные с острым приступом не могли даже самостоятельно дойти до машины «скорой помощи»). Это объясняется тем, что седалищный нерв образован сразу всеми корешками крестцового нервного сплетения, и при их защемлении происходит раздражение рецепторов, расположенных в нервных окончаниях.
Подробно о заболевании
Основная причина болей в пояснице – дегенеративно-дистрофический процесс в позвоночнике. Поэтому любая патология межпозвонковых дисков, приводящая к сдавлению спинномозговых корешков и сопровождающаяся характерными симптомами, называется вертеброгенной люмбалгией. Болезнь по МКБ 10 имеет код М51, отражающий структурные изменения костной ткани в результате остеохондроза. Диагноз подразумевает вынесение на первый план непосредственно дегенеративно-дистрофического процесса, приводящего к болевому синдрому.
Главные симптомы вертеброгенной люмбалгии схожи с проявлениями локальной дорсопатии. Их можно представить так:
- боль в поясничной области;
- иррадиация болевых ощущений в ногу и ягодицу;
- ограничение подвижности в поясничном сегменте позвоночника;
- локальное напряжение мышц в пораженной зоне;
- нарушение походки в виде хромоты;
- изменение чувствительности и иннервации нижних конечностей вплоть до пареза или паралича.
Боль может быть острой или ноющей, хронической, односторонней или симметричной, а по выраженности – слабой, умеренной или сильной. Она всегда уменьшается в покое или при принятии удобной позы, усиливается при движениях. Односторонняя люмбалгия – правосторонняя или левосторонняя — встречается при локальном дегенеративно-дистрофическом процессе со сдавлением соответствующего нервного корешка.
Для острой вертеброгенной люмбалгии характерны следующие черты:
- внезапное начало, чаще после интенсивного физического усилия;
- резко выраженный болевой синдром;
- невозможность активных движений в пояснице либо серьезное их ограничение;
- выраженная иррадиация в ногу, приводящая к тому, что пациент вынужден лежать;
- несмотря на тяжесть симптоматики, общее состояние остается полностью удовлетворительным.
Острая боль всегда сочетается с мышечно-тоническим синдромом. Последний характеризуется резким ограничением активных движений в пояснице и конечностях. Суть синдрома заключается в напряжении мышечных волокон, иннервируемых поврежденным спинномозговым корешком. В результате повышается их тонус, что затрудняет нормальную функцию конечностей. Проблема возникает чаще справа или слева, но может носить двусторонний характер.
Хроническая вертеброгенная люмбалгия протекает годами и десятилетиями, периодически напоминая о себе болезненными ощущениями. Типичные симптомы:
- ноющая или тупая умеренная боль в пояснице;
- слабая иррадиация в ногу, усиливающаяся при обострении после переохлаждения или физического напряжения;
- мышечно-тонический синдром выражен незначительно;
- больной сохраняет трудоспособность, но дегенеративно-дистрофический процесс неуклонно прогрессирует;
- требуется прием обезболивающих медикаментов, но неприятные ощущения лишь стихают, а полностью не проходят.
Диагноз хронической люмбалгии легко подтверждается магнитно-резонансной или компьютерной томографией, где отчетливо видны специфические костно-хрящевые изменения вплоть до грыжеобразования. Лечение болезни занимает длительный промежуток времени, однако главная задача состоит в быстром снятии боли. Для этого используются нестероидные противовоспалительные средства (НПВС), анальгетики, миорелаксанты и анксиолитики.
Дополняют терапевтический комплекс физ. упражнения и физиотерапия. Как лечить вертеброгенную люмбалгию при стойком болевом синдроме? Обычно такая ситуация возникает при органическом стенозе спинномозгового канала, что связано с грыжевыми выпячиваниями. Поэтому при сохраняющихся упорных болях используются хирургические подходы к лечению – от местноанестезирующих блокад до оперативной помощи в виде ламинэктомии.
Патогенез
Существует рефлекторный (болевой), компрессионный и миоадаптивный путь патологического развития. В первом случае боль является следствием воздействия на рецепторные структуры, отвечающие за иннервацию элементов пораженных отделов позвоночных– мышечно-тонических, вазомоторных, нейродистрофических образований.
Компрессионные факторы обычно возникают в сочетании с рефлекторными и обусловлены такими патологическими структурами как: грыжи, остеофиты, а также в результате сдавливания сосудов, к примеру, позвоночной артерии, корешков (при радикулопатии), спинного мозга (при миелопатии).
На начальных этапах люмбоишиалгии присутствует только симптомы раздражения нервных окончаний – парестезия, гиперестезия, алгические точки, ощущение натяжения и оживления рефлексов. В дальнейшем больной начинает испытывать ограниченность движений, все чаще принимает анталгические позы – положение тела, позволяющие снизить болевой синдром. В результате развивается радикулопатия и добавляются симптомы выпадения в виде гипестезии, редких вялых парезов и выпадения рефлексов. Могут наблюдаться периоды обострения, обратного развития и компенсации, развиваться места аутоиммунного воспаления, отеков и димиелинизации корешков.
Симптомы
Приступ боли в пояснице появляется внезапно. Болевая реакция носит жгучий, простреливающий или ноющий характер. Во время давления и/или раздражающего воздействия на спинномозговые нервы на уровне от L4 до S3 (при длительном напряжении, повышенной нагрузке на поясницу) возникает резкая боль. Она приводит к рефлекторному мышечному сокращению, которое еще больше усиливает болевой приступ.
Основные симптомы люмбоишиалгии: боли в области спины и задней поверхности бедра, ограничения в движении позвоночника (особенно в пояснично-крестцовом отделе). Болезненные ощущения обычно становятся выраженными при попытке сменить положение тела, поднять что-то тяжелое или выпрямиться; больной принимает вынужденное положение (немного наклонившись вперед, в полусогнутом виде). Меняется как статика, так и моторика больного. Стоя или при ходьбе, он щадит одну ногу, разгружая ее, а другая становится основной, опорной. Это и приводит к наклону туловища в сторону здоровой (опорной) ноги.
Мышцы поясничного отдела, а нередко всей спины и даже пояса нижних конечностей, напряжены. Напряжение преобладает гомолатерально (то есть на стороне поражения). Поясница скована при ходьбе, может наблюдаться сколиоз, уплощение поясничного лордоза, реже гиперлордоз. Характерен «симптом треножника», когда из-за боли больные либо вовсе не могут сидеть, либо вынуждены упираться руками в край стула. При смене положения больной вначале переворачивается на здоровую сторону и часто сам с помощью руки подтягивает больную ногу (симптом Минора).
Патогенез
Существует рефлекторный (болевой), компрессионный и миоадаптивный путь патологического развития. В первом случае боль является следствием воздействия на рецепторные структуры, отвечающие за иннервацию элементов пораженных отделов позвоночных– мышечно-тонических, вазомоторных, нейродистрофических образований.
Компрессионные факторы обычно возникают в сочетании с рефлекторными и обусловлены такими патологическими структурами как: грыжи, остеофиты, а также в результате сдавливания сосудов, к примеру, позвоночной артерии, корешков (при радикулопатии), спинного мозга (при миелопатии).
На начальных этапах люмбоишиалгии присутствует только симптомы раздражения нервных окончаний – парестезия, гиперестезия, алгические точки, ощущение натяжения и оживления рефлексов. В дальнейшем больной начинает испытывать ограниченность движений, все чаще принимает анталгические позы – положение тела, позволяющие снизить болевой синдром. В результате развивается радикулопатия и добавляются симптомы выпадения в виде гипестезии, редких вялых парезов и выпадения рефлексов. Могут наблюдаться периоды обострения, обратного развития и компенсации, развиваться места аутоиммунного воспаления, отеков и димиелинизации корешков.
Причины развития патологии
Основные причины люмбоишиалгии – неловкое движение, либо поднятие слишком тяжелых предметов. Однако спровоцировать возникновение такого нарушения способны также:
- постоянные стрессы и депрессии;
- грыжа позвоночного диска;
- тяжелый физический труд или некоторые виды спорта;
- возраст после тридцати лет;
- деформирующий остеоартроз;
- нарушения осанки вследствие беременности или лишнего веса, которые смещают центр тяжести тела.
В зависимости от того, что именно привело к развитию такого нарушения, выделяют следующие категории люмбоишиалгии:
- невропатическая, при которой боль развивается вследствие сдавливания нервных корешков;
- мышечно-скелетная, которая формируется на основе патологий опорно-двигательного аппарата, в частности — позвоночного столба и нижних конечностей. Кроме того, к этой же категории относится дискогенная люмбоишиалгия и хамстринг-синдром;
- смешанная – сюда относятся сочетания патологий разных анатомических структур и комбинация разных аномалий нижних конечностей, основанная на гетерогенном процессе;
- ангиопатическая – в данном случае болезненность появляется по причине поражения кровеносных сосудов нижних конечностей.
Наличие любой формы люмбоишиалгии требует обязательного проведения клинического, инструментального и лабораторного анализов. Такие исследования необходимы для выявления патологий кровеносных сосудов, расположенных в нижних конечностях и брюшной полости.
Кроме того, возможными причинами заболевания могут быть нарушения функциональности органов малого таза и брюшной полости, что также можно выявить с помощью описанных выше исследований.
Какой код присвоен люмбоишиалгии по МКБ 10: стандарты лечения
В качестве уточнения могут использоваться дополнительные цифры, указывающие на наличие осложнений, вовлеченность в патологический процесс одной или обеих нижних конечностей.
В подразделении М 54 по международной классификации болезней включены все дорсалгии (боли в спине), связанные с деструктивными поражениями хрящевой ткани. Цифра 4 после точки обозначает присутствие симптомов люмбаго и, возможно, ишиаса.
Если установлен диагноз люмбоишиалгия по МКБ 10 под кодом 54.4, то пациенту предоставляется лист временной нетрудоспособности сроком на 10-14 дней.

После констатации факта выздоровления не требуется предоставление щадящих условий труда. Но больному рекомендуется длительное курсовое лечение основного заболевания, вызвавшего болевой синдром.
Показано санаторно-курортное лечение в период ремиссии (полного отсутствия болевого синдрома и явлений ущемления нервного волокна).
Они способствуют улучшению структуры хрящевых волокон, восстанавливают их амортизационную способность. Также полезна лечебная физкультура, направленная на укрепление мышечного каркаса спины.
Мануальная терапия отлично справляется с задачей полного восстановления процесса диффузного питания позвоночного столба, что исключает возможность рецидива люмбоишиалгии в будущем.
| Рентгенографический снимок пояснично-крестцового отдела позвоночника | Показывает состояние хрящевой и костной ткани |
| УЗИ почек и мочевыводящих рутей | Для исключения патологии почек и мочевыделительной системы |
| Ректороманоскопия и колоноскопия (для лиц старше 45 лет) | Позволяет выявлять колоректальный рак на ранней стадии, который также может вызывать боли в пояснице |
| Общий анализ крови и мочи | Для оценки общего состояния организма и исключения воспалительных процессов |
| МТР пояснично-крестцового отдела позвончоника | Для исключения риска развития межпозвоночной грыжи |
По стандартам лечения при люмбоишиалгии назначаются нестероидные противовоспалительные препараты и миорелаксанты с целью уменьшения болевого синдрома. Минимальный курс терапии – 3 дня. Максимально возможный срок использования – 14 дней под контролем параметров крови.
Для улучшения кровообращения в области поражения хрящевой ткани межпозвоночного диска назначается курс никотиновой кислоты по 2 мл подкожно в течение 10 дней.
Для восстановления хрящевой ткани используются хондропротекторы. Минимальный курс инъекций – 14 дней. Затем назначается прием в капсулах в течение 40 – 60 дней.
При люмбоишиалгии выдается больничный лист (временной нетрудоспособности). Сроки нетрудоспособности зависят от основного заболевания. Дело в том, что любоишиалгия является осложнением других дегенеративных дистрофических и функциональных заболеваний позвоночного столба.
| Пояснично-крестцовый остеохондроз осложненный любоишиалгией | Лист временной нетрудоспосбности предосатвляется на срок от 10 до 14 дней |
| Межпозвоночная грыжа с люмбоишиалгией при консервативном лечении | 10 – 20 дней в заивсимости от неврологчиеской клиники |
| Межпозвоночная грыжа пояснично-крестцового отдела, осложненная люмбоишиалгией, при хирургчиеском лечении | 40 – 60 дней |
| Болезнь Бехтерева с люмбоишиалгией | 14 дней и до 30 дней по решению ВКК |
Вы можете воспользоваться услугой бесплатного первичного приема врача: невролог, мануальный терапевт, вертебролог, остеопат, ортопед на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.