В зависимости от степени выраженности признаков заболевания назначается соответствующее лечение. Высокая подвижность позвонка S1 провоцирует сильные боли. Лечение заключается в фиксации дополнительного позвонка в районе крестца с вставкой искусственного диска между ним и соседними позвонками. Во всех других ситуациях актуально консервативное симптоматическое лечение. Для снятия дискомфорта и облегчения болевой симптоматики, связанной с деформацией позвоночника, используют такие методы терапии:
Лечебная физкультура и упражнения. Занятия плаваньем и лечебный массаж способствуют улучшению самочувствия пациента. Ликвидация спазмов в мышцах, вызывающих болевые ощущения — основная цель терапии.
Принятие нестероидных средств, снимающих воспаление. Важное помнить, что самолечение подобными препаратами по советам знакомых и интернета могут вызвать ухудшение здоровья. Врач-ортопед на консультации назначит курс препаратов, учитывая физические особенности каждого пациента индивидуально. Благодаря применению таких средств снизятся боли, улучшится общее состояние больного.
Препараты, содержащие витамин В (медикаменты, мази), способствуют ускорению кровообращения в организме. Подобные средства также улучшают обмен веществ и избавляют от спазмов в мышцах крестцово-поясничного отдела.
Локальная блокада места поражения. К этой категории относятся обезболивающие уколы (в основном новокаином) и электрофорез. Местное воздействие значительно снижает степень болевого синдрома.
Иглорефлексотерапия. Воздействие на особые точки на теле человека поможет снять напряжение с позвоночника, снизить боль и спазмы мышц. Подобная процедура может навредить пациенту, поэтому ее проведение должно быть обязательно согласовано с врачом.
Применение специальных поясов и корсетов хорошо помогает в профилактике болевого синдрома, особенно при физических нагрузках, ходьбе или беге.
Посещение санаториев и профилакториев. Подобные заведения имеют полный комплекс процедур эффективного лечения: бальнеотерапия, занятия спортом и многое другое.
В процессе терапии запрещено нагружать позвоночник, поднимать тяжелые предметы, длительно выполнять работу статического характера. После консультации с врачом разрешается заниматься лечебной физкультурой. Спальное место рекомендуется оборудовать ортопедическим матрасом.
Симптомы
Как показывает практика, в 70% случаях люмбализация протекает бессимптомно и выявляется совершенно случайно при прохождении рентгенологического исследования. Болевой синдром в области поясницы беспокоит лишь малую часть пациентов и чаще всего он возникает при суставной форме патологии.
Как уже было подмечено выше, проявляться аномалия может по-разному, поэтому ее подразделяют на поясничную и седалищную. В первом случае клиническая картина включает в себя:
- боль в области позвоночника ноющего характера, которая также может возникать по ходу позвоночника;
- снижение чувствительности в поясничной области и верхней части ног;
- нарушение двигательных функций – ограничение подвижности, скованность движений;
- поясничный лордоз, который характеризуется изгибом позвоночника вперед.
Люмбализация S1 позвонка седалищной формы проявляется следующими симптомами:
- болевой синдром, возникающий в ягодичных мышцах, бедрах, нижних конечностях и стопах;
- синдром Ласега-Фальре, при котором человек не может поднять вверх выпрямленную ногу из положения лежа на спине;
- усиление боли после длительного пребывания в положении стоя (при этом, стоит человеку лечь, как неприятные ощущения начинают стихать);
- появление резких болей в ногах и пояснице при спускании со ступеней (при подъеме вверх они не возникают).
ВАЖНО! Наличие люмбализации можно определить и в домашних условиях, проведя один эксперимент. Человек с данной патологией не сможет приземлиться на пятки в прыжке с согнутыми коленями, так как в этом момент у него будут появляться резкие боли в области поясницы
Полная, неполная, частичная, односторонняя, двухсторонняя — классификация
В медицине врожденную патологию делят на группы. Различают сакрализацию:
- полную, при которой в полном объеме сливаются структурные элементы сегмента L5-S1;
- частичную – позвонки сращиваются отростками и дужками, из-за чего их подвижность в некоторой степени ограничивается;
- глубокую, для которой характерно проникновение L5 в область крестца без слияния позвонков.
Патология по анатомическому строению бывает истинной и ложной. Разновидности, с учетом степени слияния, причисляют к истинным нарушениям, хотя некоторые врачи глубокую форму считают ложным типом.
Ее обнаруживают, например, у пациентов, вынужденных лечиться от болезни Бехтерева, и у пожилых людей, у которых оссификация связок становится следствием возрастных изменений.Классификация патологии предусматривает наличие еще нескольких видов врожденного состояния позвоночного столба.Врачи выделяют сращение:
- костное;
- хрящевое;
- суставное.
Костная сакрализация характеризуется полным отсутствием межпозвонкового диска. Когда развивается хрящевое сращение, диск в наличии имеется, но лишь в рудиментарном виде. При суставной аномалии уменьшаются размеры диска.
У перечисленных видов форма бывает либо односторонняя, либо двухсторонняя сакрализация.
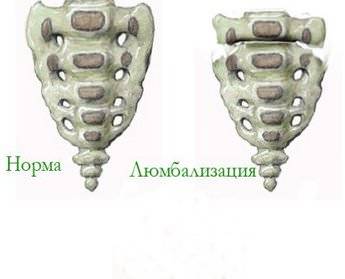
Люмбализацию подразделяют на такие разновидности, относительно отделенности первого крестцового позвонка:
- полная, при которой S1 не имеет связи с другими позвонками крестцовой области, представляя собою аномалию шестого позвонка в поясничном отделе. На снимках, полученных в процессе исследования больного, четко видно полную люмбализацию;
- неполную, когда S1 отчасти соединяется с поясницей, не утратив связи с крестцовым отделом. Такой вид болезни постепенно начинает ограничивать двигательную активность поясничной области. Это обусловлено образованием костных наростов. У пациента нередко диагностируют спондилез.
Учитывая анатомические характеристики заболевания, люмбализацию делят на:
- двустороннюю – первый позвонок поясничного отдела, является идентичным последнему, либо первому крестцовому;
- односторонняя – S1 может быть схож с первым крестцовым, а с другой стороны – с пятым поясничным позвонком;
Недоразвитие крестца: патогенез люмбализации
Врожденные дефекты позвоночника всегда связаны с нарушением эмбрионального развития, когда происходит формирование и закладка костей и органов нервной системы. Одним из важнейших органов эмбриона является нервная трубка, зачатки которой формируются на 4-5 неделе беременности. В этот период у плода образуются первичные позвонки (их еще называют перепончатыми позвонками), состоящие из тела и невральной дуги. На этом же сроке образуются участки хрящевой ткани, которые к 7-8 неделям гестации постепенно начнут замещаться костными структурами.
Процесс формирования костной ткани в крестцовом отделе значительно отличается от других позвонков, так как дополнительные точки окостенения в данном сегменте позвоночника появляются лишь на седьмом месяце внутриутробного развития. Всего у зародыша закладывается 12-13 копчиковых и крестцовых позвонков, которые в процессе редукции сращиваются с другими структурами костного скелета, и их число уменьшается до 9-10 (5 крестцовых позвонков и 4-5 копчиковых позвонков). Полное сращение крестцовых позвонков в единый крестец происходит к 17-20 годам, но если процесс нейруляции в стадии эмбрионального развития был нарушен, развиваются различные аномалии и дефекты, одним из которых является люмбализация.
Эффективные методы лечения
Поскольку люмбализация S1 является врождённым заболеванием, то терапия основывается на устранении симптоматики, повлиять на недуг другими способами пока невозможно. Патологический процесс неизлечим, оперативное вмешательство показано только при запущенных стадиях болезни, когда пациента мучают острые приступы боли, ограничивается подвижность поясничного отдела.
К основным методикам лечения люмбализации S1 относят:
- проведение лечебной гимнастики. Манипуляции позволяют укрепить мышечный корсет, увеличить амплитуду движений, уменьшить выраженность болевого синдрома;
- массаж, иглоукалывание. Процедуры запускают кровообращение, обменные процессы, снижают дискомфорт, положительно влияют на самочувствие пациента;
- приём НПВС, миорелаксантов, витамин группы В. Конкретные лекарственные продукты выбирает врач, учитывая клиническую картину, выраженность неприятных ощущений.
Самостоятельная терапия может привести к усугублению ситуации, поэтому обратитесь к доктору и начните правильное лечение.
Причины патологии развития позвонков
Дополнительный сегмент сформирован из сегмента, который должен был быть первым позвонком в крестцовом отделе. Такое отделение от крестцового отдела спины может быть полным и неполным. При полном отделении от нижнего отдела появляется, как отдельный анатомический сегмент, и именно в таком случае определяется шестой позвонок поясничного отдела. При неполном характере отделения остается связь между крестцовым отделом. Отделяется лишь определенная часть первого позвонка, при этом подвижность поясничного отдела значительно снижается, с патологическим разрастанием костной ткани в области суставов поясничного отдела.
Появление дополнительного позвоночника в поясничном отделе не имеетнекоторое время клинического значения, т.к. в начале жизни, если это врожденная аномалия, не будет никаких дискомфортных проявлений. Но, учитывая нагрузку, которую принимает поясничный отдел от верхних отделов позвоночника, сформированная мягкая линия изгиба на этом участке является физиологической. А компенсирующее состояние при образовании шестого позвонка формирует усиление бокового искривления оси позвоночника, которое будет уже патологическим и будет вызывать не только болевые ощущения, но и ослабление функции поясничного отдела, в результате может появляться смещение крестца зади.
Полное формирование позвоночных структур и адаптивное положение позвонков выступают основой для данного вида аномалии в возрасте 20-25 лет — началом его проявления в виде первоначальных признаков: быстрая утомляемость после нагрузок (физических). Иногда отмечается появление резких болей в поясничном отделе вследствие некоторых условий (падение, поднятии тяжестей), создающих фактор активации клинических форм патологии.
Повторная травматизация остистых отростков возобновляет появление болевого синдрома после применения противовоспалительных средств. В результате причины вторичного изменения мягких тканей и нарушения кровообращения в области позвоночника поясничного отдела, появляющихся от увеличенной нагрузки на этот отдел, которые в комплексе с этими изменениями вызывают сдавление корешка нерва отростками последнего поясничного и первого крестцового позвонков. При этом шестой отделенный позвонок от крестцового отдела может давить на сам крестец и формировать седалищный синдром.
Формы проявления люмбализации
| Форма | Седалищная | Поясничая |
| Причина появления | Сдавливается седалищный нерв, в результате иннервируется область ягодицы и нижней конечности | Дополнительно появляющаяся травматизация остистых отростков вызывает торсионное или ротационное смещение анатомического положения позвонков |
| Признаки | Нарушается кожная чувствительность от поясничной области до бедра, с проявлениями болевых ощущений в ягодичных участках и нижних конечностях | Ноющие болевые проявления в области позвоночного столба и поясницы. Отличием от седалищной формы будет прекращение боли после приема препаратов с обезболивающим и снимающим воспаление эффектом |
Дополнительные осложнения при изменении изгиба позвоночника формируют риск раннего развития деформирующего артроза в поясничном отделе.
Переходный пояснично-крестцовый позвонок
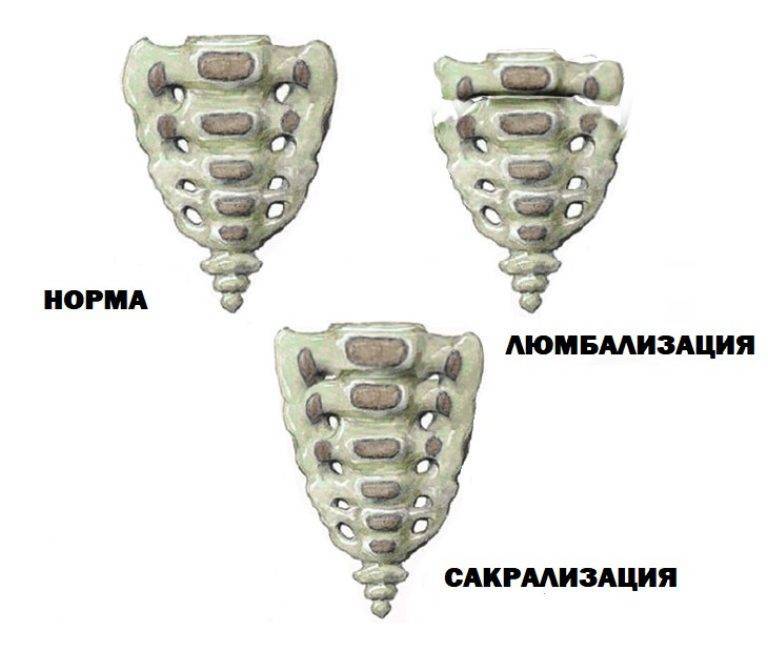
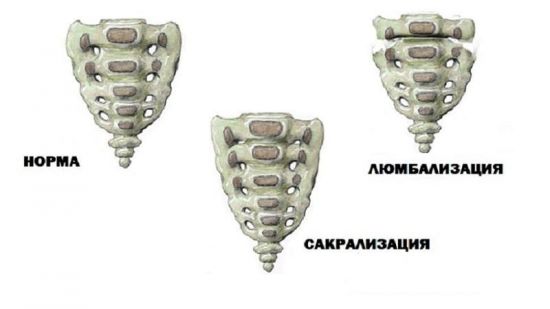
В пояснично-крестцовом отделе позвоночника нередко наблюдаются численные вариации позвонков, известные как сакрализация и люмбализация. Процесс, когда V поясничный позвонок принимает форму крестцового позвонка, принято обозначать термином «сакрализация».
В этом случае в состав крестца вместо обычных пяти позвонков входит шесть, в то время как в поясничном отделе насчитывается только четыре позвонка вместо пяти. Противоположное сакрализации явление называют люмбализацией, когда в крестце вместо обычных пяти позвонков насчитывается четыре, а в поясничном отделе вместо пяти шесть позвонков.
Для установления сакрализации или люмбализации необходимо провести рентгенографию всего позвоночника. Только после этого можно определить истинный характер численной вариации. Существенного значения не имеет, какой же вариант у данного больного – люмбализация или сакрализация.
Поэтому сакрализация или люмбализация в клинической практике именуется как переходный пояснично-крестцовый позвонок. Основными рентгенологическими признаками переходного позвонка являются увеличенные один или оба поперечных отростка.
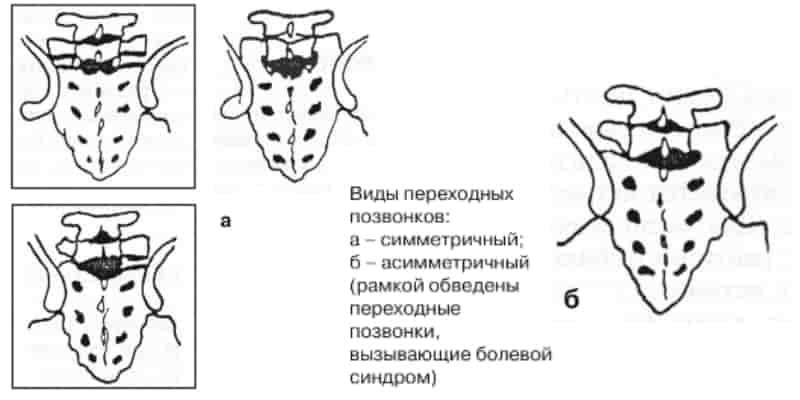
Различают симметричный переходный пояснично-крестцовый позвонок, когда оба поперечных отростка в одинаковой степени увеличены и сближены с крестцом, и асимметричный переходный пояснично-крестцовый позвонок, когда один из поперечных отростков более увеличен и находится в большей связи с крестцом, чем другой.
Кроме того, поперечный отросток переходного позвонка может быть соединен с крестцом синостозом или образовывать сочленение.
Переходный позвонок бывает подвижным и неподвижным.
Виды переходных пояснично-крестцовых позвонков:
- 1. Симметричный переходный позвонок:
- а) двусторонний синостоз с крестцом (неподвижен);
- б) двустороннее сочленение (подвижен).
- 2. Асимметричный переходный позвонок:
- а) односторонний синостоз (неподвижен);
- б) одностороннее сочленение (подвижен);
- в) односторонний синостоз при наличии сочленения с противоположной стороны (неподвижен).
Основными моментами, определяющими значение переходного позвонка в происхождении поясничных болей, являются его подвижность в аномальном сочленении и степень симметричности переходного позвонка. Такая врожденная аномалия долгое время остается бессимптомной, но к 25–30 годам жизни может проявиться болью в пояснице.
Со временем в области аномального сочленения переходного позвонка с крестцом развиваются деформирующие изменения, являющиеся основной причиной болевого синдрома. В результате деформирующего артроза наступают сужение межпозвонкового отверстия и травматизация корешка, проходящего в нем.
Нужно помнить, что асимметричный переходный позвонок, подвижный или неподвижный, может привести к развитию сколиоза и деформирующих изменений в мелких межпозвонковых суставах, что также является одной из причин болевого синдрома.
Симптомы и диагностика
На начальном этапе заболевание себя никак не проявляет, может быть обнаружено при рентгенологическом исследовании. Правда, иногда пациенты жалуются на быструю утомляемость и дискомфорт в спине при выпрямлении.
На второй стадии заметно искривление позвоночника во время наклона вперед. Появляется асимметрия лопаток и бедер. Боли имеют уже более выраженный характер.
На следующих стадиях присоединяются неврологические симптомы:
- Головная боль.
- Чувство онемения в руках и пальцах ног.
- Боли в ногах.
- Нарушение походки.
- Сбои в работе внутренних органов.
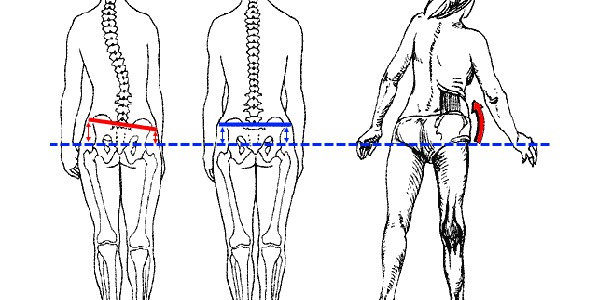
В это период наблюдается выраженная асимметрия тазовых костей, плеч, расхождение лопаток. Искривление позвоночника видно невооруженным глазом в вертикальном и горизонтальном положении. Может наблюдаться частичный паралич из-за защемления нервных корешков спинного мозга. Боли становятся сильнее, особенно при физических нагрузках, ограничиваются движения.
При поясничном сколиозе наблюдается асимметрия тазовых костей
На четвертой стадии боль уже невыносима, нарушается сердечный ритм, возникает одышка, иногда приступы удушья.
При отсутствии лечения последствия для больного катастрофические:
- Нарушение сердечной деятельности.
- Гипоксия мозга.
- Снижение работоспособности, памяти, внимания.
- Постоянная тошнота и головные боли.
Это сильно ухудшает качество жизни. Если произойдет защемление нерва, пациент может потерять способность передвигаться.
Диагностика
При появлении нескольких из вышеперечисленных симптомов, необходимо обратиться к травматологу или ортопеду.
Для диагностики назначают лабораторные и инструментальные исследования:
- Общий анализ крови и мочи.
- Рентген позвоночника в двух проекциях — лежа и стоя. При этом определяется причина и степень искривления, изменения в позвонках.
- МРТ, КТ применяют для уточнения диагноза.
- Измерение мышечного тонуса.
- УЗИ внутренних органов проводят, чтобы определить, пострадали ли они в результате искривления.
Лечение поражения корешков в области позвоночника S1
Лечение поражения корешков в области позвоночника S1 направлено на снятие боли, восстановление функций и предотвращение повторных заболеваний. Основными методами лечения являются консервативная терапия и хирургическое вмешательство.
Консервативное лечение
- Одним из основных методов консервативного лечения является применение лекарственных препаратов. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или диклофенак, помогают снижать воспаление и уменьшать боль.
- Физиотерапевтические процедуры, такие как ультразвуковая терапия, электростимуляция и массаж, помогают снять мышечное напряжение и улучшить кровообращение в области поражения.
- Физическая терапия, включая упражнения для растяжки и укрепления мышц спины, способствует восстановлению подвижности и улучшению общего состояния позвоночника.
- При невозможности контролировать боль и восстановить функциональность позвоночника с помощью консервативного лечения, может потребоваться хирургическое вмешательство.
Хирургическое лечение
- Операция может быть необходима в случаях, когда корешки в области позвоночника S1 препятствуют нормальному функционированию и вызывают непереносимую боль.
- Хирургическое вмешательство может включать удаление диска межпозвонкового пространства, декомпрессию нерва или стабилизацию позвоночника с использованием имплантатов.
- После операции может потребоваться реабилитация, которая включает физиотерапию и упражнения для восстановления мышц спины и возвращения подвижности в области поражения.
Важно понимать, что выбор методов лечения зависит от многих факторов, включая степень поражения, наличие сопутствующих заболеваний и индивидуальные особенности пациента. Консультация с врачом способна определить наиболее эффективный подход к лечению поражения корешков в области позвоночника S1.
Вопрос-ответ:
Что такое отдел позвоночника L5 S1?
Отдел позвоночника L5 S1 представляет собой нижнюю часть поясничного отдела позвоночника. L5 обозначает пятый поясничный позвонок, а S1 — первый крестцовый позвонок. В этом отделе находится межпозвоночный диск, который выполняет функцию амортизации и поддержания стабильности позвоночника.
Какие структуры и органы тела отвечают на уровне L5 S1?
На уровне L5 S1 отдела позвоночника ответственны за работу нижний спинной мозг, кости, мышцы, связки и суставы. Здесь расположены корни спинного мозга, которые обеспечивают передачу нервных импульсов в органы и ткани. Также этот уровень отвечает за передвижение бедра, колена, ахиллова сухожилия и функцию тазобедренного сустава.
Что это
Прежде чем говорить о том, как проявляется люмбализация позвонка и как с ней бороться, необходимо несколько слов сказать о том, что это такое. В норме поясничный и крестцовый отделы позвоночника состоят из 5 позвонков. Обозначаются они латинскими буквами – поясничные L1-L5, крестцовые S1-S5, где цифра обозначает номер позвонка, если считать от первого шейного (С1).
Рассматривая люмбализацию S1 и что это такое, необходимо сказать, что патология носит врожденный характер и при ее развитии отмечается потеря связи с остальными позвонками крестцового отдела. В результате этого формируется еще один поясничный позвонок – L6, которого в норме быть не должно.
При каких аномалиях еще имеется 6 позвонков? В медицине есть такое понятие, как сакрализация. Многие люди путают эти две патологии, так как и в первом, и во втором случае в крестцовом отделе позвоночника участвует L6. Но если при люмбализации он появляется вследствие врожденных аномальных процессов в организме и является отдельным сегментом позвоночного столба, то при сакрализации отмечается срастание L5 с S1, в результате чего образуется большое соединение.
Прогнозы
Если у Вас нашли люмбализацию, то не стоит особо переживать. В целом прогнозы при данной патологии полностью положительные. При условии, конечно, соблюдения всех предписаний врача и бережного отношения к здоровью. Необходимо помнить, что таким дефектом живет множество людей и живет счастливо.
Но в случае халатного отношения к патологии могут появиться большие осложнения:
Формирования остеохондроза. Это заболевание приводит к тому, что человек теряет способность к физическому труду, а со временем становится инвалидом;
Сдавливание нервных окончаний между позвонками. Очень болезненное последствие, из-за которого придется постоянно посещать врачей и употреблять обезболивающие;
Сколиоз. Многие попросту игнорируют этот дефект, но он достаточно опасен. Заболевание может повлечь за собой большое количество проблем. К таким относится уменьшение объема легких, которое со временем может привести к кислородному голоданию.
Люмбализация, как и любое другое заболевание необходимо лечить. Главное – не заниматься самолечением и стараться беречь себя и свое здоровье.
Роль L5-S1 сегмента позвоночника в поддержании моторной функции
L5 s1 сегмент позвоночника выполняет важную роль в обеспечении двигательной активности организма. Его функция заключается в координации и контроле движений, позволяя нам эффективно перемещаться и осуществлять различные действия.
Одной из основных функций L5 s1 сегмента позвоночника является передача нервных импульсов от мозга к мышцам, обеспечивая нормальную работу и координацию движений. Он также обеспечивает контроль за силой и скоростью движений, а также за уровнем мышечного напряжения.
Важным аспектом роли L5 s1 сегмента позвоночника является его взаимосвязь с другими компонентами нервной системы. Он обеспечивает передачу информации от мышц и суставов обратно к мозгу, что позволяет организму оценивать текущее состояние и настроить двигательные акты в соответствии с ними.
L5 s1 сегмент позвоночника также играет важную роль в стабилизации поясничного отдела. Он поддерживает нужную позу и выравнивание позвоночника, что является необходимым условием для нормального функционирования мышц и суставов. Благодаря этому сегменту, мы сохраняем устойчивость при выполнении движений и избегаем травм.
Итак, роль L5 s1 сегмента позвоночника в поддержании моторной функции заключается в координации и контроле движений, передаче нервных импульсов, взаимодействии с другими компонентами нервной системы и обеспечении стабильности позвоночника. Обеспечивая нормальное функционирование мышц и координацию движений, он играет ключевую роль в поддержании эффективности и мобильности организма.