Субарахноидальное кровоизлияние головного мозга на КТ
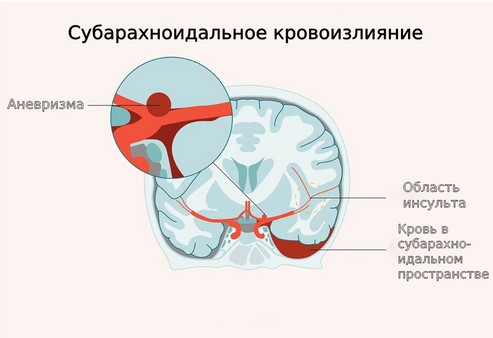
Схематическое изображение разрыва мешотчатой аневризмы с кровоизлиянием в подпаутинное пространство
Субарахноидальное кровоизлияние (САК) – опасное для жизни состояние. Летальность составляет около 30% случаев. Этиология данной патологии различна. Наиболее частые причины – черепно-мозговая травма и спонтанный разрыв мешотчатой аневризмы артерии головного мозга (ГМ) или другой сосудистой мальформации (фактор риска повреждения измененного сосуда – резкое повышение артериального давления). К обсуждаемому заболеванию иногда может привести внутричерепная опухоль. Риск развития патологии выше у очень молодых или пожилых пациентов, потому что в указанные возрастные периоды ликворные пространства в норме несколько шире, чем у людей средних лет.
Клинические симптомы САК включают:
- угнетение сознания, вплоть до коматозного состояния;
- синдром раздражения мозговых оболочек (выраженная головная боль, ригидность мышц шеи, тошнота, рвота, не приносящая облегчения, светобоязнь и .т.д.);
- возможно возникновение эпиприступа.
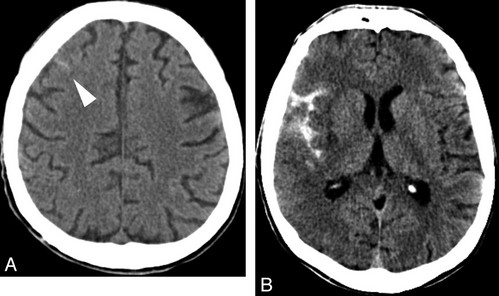
САК на КТ справа
Субарахноидальное кровоизлияние на КТ имеет ряд признаков:
- определяют гиперденсную зону, которая локализуется в цистернах и желудочках мозга, конвекситальных ликворных пространствах;
- при травматическом генезе САК возможно наличие переломов костей черепа;
- не исключено появление вторичной ишемии, возникшей вследствие компрессии или вазоспазма. Визуализируют зону гиподенсной (пониженной по сравнению с окружающими тканями) плотности с нечеткими контурами. Описанная картина сопровождается возникновением характерной неврологической симптоматики (гемипарезов, нарушений речи, изменений черт лица и т.д.);
- при массивном кровоизлиянии с обширной вторичной ишемией возможен отек мозга.
В последнем случае на КТ определяют сглаженность извилин, смещение срединных структур, исчезновение конвекситальных ликворных пространств на стороне поражения, асимметрию желудочков. При возникновении такого грозного осложнения, как транстенториальное вклинение, с помощью компьютерной томографии врач-диагност наблюдает сдавление базальных и/или мозжечковой цистерн. Четвертый желудочек может быть компримирован, ствол мозга смещен в здоровую сторону.
Таблица 1. Шкала Фишера (способ оценки вероятности возникновения вторичной ишемии вследствие САК)
| Степень тяжести | Признаки | Риск возникновения симптоматического вазоспазма (в процентах) |
| I | Субарахноидальное или внутрижелудочковое кровоизлияния отсутствуют | 21 |
| II | САК толщиной менее 1 мм, сгустки крови не определяются | 25 |
| III | Минимальное субарахноидальное и внутрижелудочковое кровоизлияние, внутричерепная гематома | 31 |
| IV | САК толщиной более 1 мм, визуализируют локальные сгустки крови, внутричерепную гематому | 37 |
Субарахноидальное кровоизлияние является жизнеугрожающим состоянием и лечение должно проходить исключительно в условиях стационара. При нарастании симптоматики на фоне повышения внутричерепного давления необходимо принятие решения о срочном хирургическом вмешательстве.
Прогноз в большинстве случаев неблагоприятный. Пациенты, выжившие после массивного САК, вынуждены внести определенные ограничения в свой образ жизни. Малый процент больных излечивается полностью и без последствий для организма.
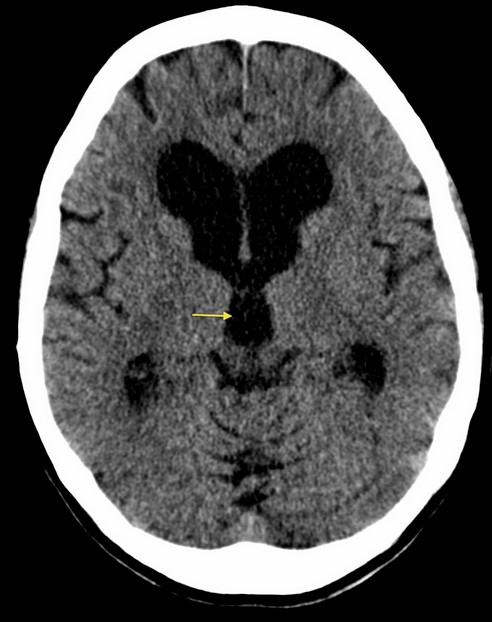
Расширение боковых рогов и третьего желудочка (указано стрелкой) на КТ
Одним из наиболее частых осложнений субарахноидального кровоизлияния является гидроцефалия. Указанное состояние представляет собой избыточное накопление спинномозговой жидкости в подпаутинных пространствах вследствие блокады путей ликворооттока.
При САК выделяют два варианта мозговой водянки:
- окклюзионная, вызванная вентрикулитом или обструкцией сильвиевого водопровода или четвертого желудочка. Чаще развивается в течение недели с момента появления субарахноидального кровоизлияния;
- сообщающаяся (открытая), которая возникает вследствие фибропластической пролиферации в ликворных пространствах. Существует риск появления патологии в первый день или через неделю возникновения САК.
Признаки окклюзионной гидроцефалии на КТ:
- увеличение размеров желудочков выше места окклюзии;
- сужение охватывающей цистерны;
- уменьшение или исчезновение конвекситальных ликворных пространств вследствие отека мозга.
КТ-проявления открытой гидроцефалии на КТ включают:
- расширение субарахноидального пространства;
- относительно небольшое увеличение желудочковой системы.
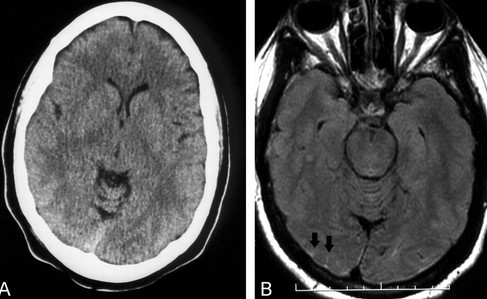
МРТ или КТ при субарахноидальном кровоизлиянии
КТ (А) и МРТ (В) головы: САК справа в проекции затылочной доли (указано стрелками)
Компьютерная томография головного мозга является первичным методом выбора при подозрении на САК любой этиологии. Причина данного факта заключается в том, что КТ достаточно чувствительна к выявлению патологических жидкостей геморрагической плотности. Преимуществами указанного вида диагностики является высокая доступность и быстрота исследования. Пациентам с нарушениями сознания и в тяжелом состоянии бывает трудно сохранять неподвижность и выполнять команды персонала, поэтому от скорости процедуры напрямую зависит качество сканирования. К минусам КТ можно отнести лучевую нагрузку и ряд жестких противопоказаний, связанных с данным фактором.
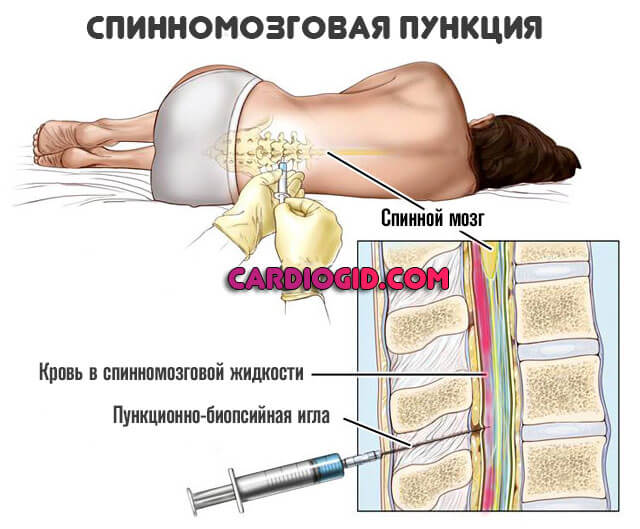
В сомнительных случаях при отсутствии внутричерепных гематом применяют люмбальную пункцию, с помощью которой выявляют кровь в ликворе и устанавливают окончательный диагноз.
Стандартные режимы магнитно-резонансной томографии (Т1 и Т2) малоинформативны в определении острых САК. Низкие гематокрит и дезоксигемоглобин в указанном периоде дают сигнал, схожий с паренхимой мозга. Кровоизлияние будет выглядеть изоинтенсивно и может быть пропущено врачом-рентгенологом.
Хорошие результаты в ранней диагностике САК наблюдают при применении последовательности FLAIR. С помощью данного режима обнаруживают до 100% кровоизлияний, в том числе малого объема. Ликвор (в норме на МР-сканах темного цвета) с геморрагическим компонентам на таких исследованиях приобретает гиперинтенсивный сигнал.
Несмотря на эффективность, превышающую таковую у КТ, описанный метод диагностики САК имеет ряд недостатков:
- невысокая доступность;
- большая продолжительность процедуры;
- чувствительность к двигательным артефактам;
- воздействие на металлоконструкции и медицинские приборы в теле пациента.
Поэтому для ургентных случаев (к которым относят субарахноидальное кровоизлияние) МРТ обычно не применяют.
Магнитно-резонансную томографию имеет смысл выполнять в подострой фазе САК. В режиме Т1 патология в указанном временном периоде приобретает гиперинтенсивный сигнал и легко выявляется на МР-изображениях. Преимуществом данного метода является отсутствие лучевой нагрузки, благодаря чему в целях контроля лечения исследование можно проводить неограниченное количество раз.
Причины
Причины САК разделяют на первичные и вторичные.
Первичные причины
На долю САК по первичным (нетравматическим) причинам приходится около 80% субарахноидальных кровоизлияний. К ним относятся:
- Аневризма сосудов головного мозга – самая частая причина САК. Мешотчатая аневризма крупных сосудов, снабжающих значительные по размеру зоны мозга, например, аневризма сонной или передней мозговой артерии, при разрыве мгновенно заполняет субарахноидальное пространство кровью. Такое кровоизлияние в 25% наблюдений заканчивается летальным исходом в первые 24 часа от начала заболевания.
- Сосудистые мальформации – плотный клубок расширенных кровеносных сосудов, образующийся на стадии эмбрионального развития. Патология связана с отсутствием капиллярной сети между венами и артериями на определенных участках кровеносной системы, из-за чего артериальная кровь попадает в вены, не отдавая питательные вещества и не выводя углекислый газ.
- Заболевания сосудов воспалительного характера или дистрофия их стенок, например, васкулит.
- Новообразования различной этиологии в головном мозге, инфекционное поражение головного или спинного мозга.
- Бесконтрольный прием препаратов для разжижения крови, гормональных контрацептивов и некоторых других лекарственных препаратов.
Вторичные причины
Основная вторичная причина субарахноидального кровоизлияния – черепно-мозговая травма. При ушибе головного мозга тяжелой степени или сдавлении головного мозга кровь разливается в субарахноидальное пространство из поврежденных сосудов. Такая патология иногда возникает у новорожденных при прохождении родовых путей при клинически узком тазе у матери.
Кровоизлияние также может стать следствием резкого повышения артериального давления, например, на фоне злоупотребления алкогольными напитками.
Что представляет собой расширение субарахноидального пространства
Головной мозг человека окружают три защитные оболочки – твердая, паутинная и мягкая. Последняя непосредственно прилегает к мозговому веществу и обеспечивает его питание. Паутинная оболочка соединена с другими оболочками мозга с помощью соединительнотканных перепонок. В областях, где перепонки отсутствуют, находятся цистерны.
Спинномозговая жидкость циркулирует в 4-х желудочках мозга (третьем, четвертом и двух боковых) и субарахноидальном пространстве. Ликвор выполняет функции питания нейронов, выведения продуктов обмена веществ, механической защиты мозга.
Нормальное количество спинномозговой жидкости у детей составляет 80-120 мл, у взрослых 120-160 мл. За сутки она обновляется 3-5 раз. На скорость циркуляции ликвора влияет положение тела, интенсивность сердцебиения и дыхания.
Расширение субарахноидального пространства возникает вследствие затруднения оттока ликвора. Жидкость скапливается в субарахноидальных пространствах, расширяет желудочки мозга.
Механизмы развития нарушения различны: опухоль механически перекрывает пути для тока ликвора, воспаление провоцирует усиленную выработку цереброспинальной жидкости. Может повышаться внутричерепное давление.
Пространство субарахноидальное
Пространство субарахноидальное, пространство подпаутинное – (subarachnoid space) – пространство между паутинной и мягкой моз говыми оболочками головного и спинного мозга, в котором находится спинномозговая жидкость и проходят крупные кровеносные сосуды. Над крупными щелями и бороздами подпаутинное пространство широкое, образует крупные полости, которые называются цистернами (cisternae). Наиболее обширная из них – мозжечково-мозговая цистерна латеральной борозды
Причины возможных патологий
Умеренное расширение зоны субарахноидального пространства – это такое нарушение, которое часто указывает на перинатальную патологию, что нередко ассоциируется с гипоксией, родовыми травмами, использованием вспомогательных средств, инструментов (родовые щипцы, выполнение кесарева сечения) для родоразрешения.
Причины врожденных аномалий формирования мозга, приводящие к дилатации (расширению) ликворных путей у грудничка, нередко связаны с интоксикациями, вирусными и бактериальными инфекциями, перенесенными матерью в период гестации. Причина расширенной межполушарной щели нередко кроется в нарушении ликвородинамики, что приводит к скоплению цереброспинальной жидкости в этой области.
Повреждение мозга на ранних этапах онтогенеза является основной причиной смертности в перинатальный период, приводит к возникновению неврологических патологий в детском возрасте в 70% случаев. Увеличение объема оболочечного пространства развивается вследствие формирования кисты, опухоли, очага кровоизлияния или воспалительного процесса с локализацией в тканях мозга. Некоторые инфекционные болезни ЦНС, в том числе менингит, провоцируют усиление выработки ликвора.
Кисты и опухоли препятствуют нормальному току цереброспинальной жидкости, что приводит к ее накоплению в субарахноидальном пространстве и дилатации ликворосодержащей полости. Кратковременное усиление продукции ликвора ассоциируется с высокими физическими нагрузками, стрессами, психическим переутомлением. Нарушение продукции и ликвородинамики нередко связано с травами в зоне головы.
Корковая дисплазия
Кортикальная фокальная (очаговая) дисплазия – причина развития эпилептических приступов, часто резистентных к медикаментозной терапии. Расширение субарахноидального пространства лобных и теменных долей нередко является маркером кортикальной дисплазии.
В ходе инструментального исследования конвекситальной поверхности мозга выявляются очаги повреждения нервной ткани, обусловленные компрессией со стороны расширенных ликворосодержащих полостей. МР картина умеренного расширения субарахноидального конвекситального пространства сочетается с типичными для кортикальной дисплазии признаками:
- Утолщение коркового слоя.
- Размытые границы, разделяющие структуры мозгового вещества – белого и серого.
- Патологические изменения в венозных синусах.
- Макрогирия (аномально широкие извилины).
Увеличение объема ликворосодержащих пространств на фоне повторных судорожных приступов – повод для тщательного диагностического обследования с целью выявления аномалий формирования мозга (сосудистые мальформации, глиозные изменения, опухоли, кисты).
Церебральная атрофия
Если конвекситальные борозды расширены – это может указывать на атрофию мозгового вещества, что чревато развитием нейродегенеративных заболеваний, в том числе болезни Альцгеймера. При церебральной атрофии уменьшается плотность мозговой ткани, сокращается объем вещества мозга.
Тенденция к развитию состояния, когда субарахноидальные конвекситальные пространства и борозды неравномерно расширены, является естественным процессом старения организма. С возрастом подобные изменения наблюдаются у большинства людей. По данным исследований, после достижения 40-летнего возраста объем цереброспинальной жидкости увеличивается в среднем на 1 мл ежегодно.
В возрастном периоде 40-90 лет объем ликвора увеличивается на 3-10%, в результате чего расширяются ликворосодержащие пространства. Клинически церебральная атрофия проявляется нарушением высших корковых функций (ухудшение памяти, мыслительной деятельности, двигательной активности, изменение поведения).
Диагностика
Обследование проводится в срочном порядке в рамках неврологического стационара. Транспортировка незамедлительная, чем раньше будет начата терапия, тем выше шансы на успешный исход.
Времени на долгие изыскания нет. Если больной в сознании его опрашивают на предмет жалоб. При обморочном или коматозном состоянии говорят с родственниками. Обязательна оценка базовых рефлексов.
Сразу после поступления врачи изыскивают возможность проведения МРТ-диагностики. Это основа, которая позволяет визуализировать ткани, обнаружить локализацию кровоизлияния, оценить размеры гематомы, также проработать тактику терапии и оперативный доступ, если есть показания для хирургического лечения.
Верификация проводится с помощью томографии, это ключевое мероприятие. Однако не всегда возможно установить диагноз даже столь чувствительным и информативным способом.
Тогда прибегают к спинномозговой пункции. Типичный признак неотложного состояния — кровь в жидкости. Затем проводятся мероприятия по стабилизации положения больного.
По окончании можно разобраться более детально.
Показаны такие методики:
- Исследование рефлексов (рутинное неврологическое). Дает информацию по сохранности высшей нервной деятельности.
- Повторная МРТ по показаниям.
- Опрос больного если он в сознании на предмет текущего самочувствия.
Обследование проводится в срочном порядке. От скорости выявления патологического процесса зависит вероятный исход. Обычно диагноз САК предполагается после рутинных мероприятий, МРТ расставляет все на свои места. Трудностей в выявлении нет кроме редких клинических случаев.
Заболевания связанные с субарахноидальным пространством
Субарахноидальное пространство играет важную роль в защите и нормальном функционировании головного мозга. Однако, если его нормальная структура и функция нарушается, могут возникать различные заболевания, связанные с этой областью.
Одним из распространенных заболеваний связанных с субарахноидальным пространством являются архноидальные кисты. Архноидальные кисты — это полости, расположенные внутри субарахноидального пространства, заполненные жидкостью.
Архноидальные кисты могут быть врожденными или приобретенными. Врожденные кисты обычно не вызывают симптомов и обнаруживаются случайно при проведении других исследований головного мозга. Однако, при достаточно больших размерах они могут сжимать окружающие ткани и вызывать различные неврологические симптомы.
Приобретенные архноидальные кисты могут возникать в результате воспалительных процессов в субарахноидальном пространстве, травмы, опухолей или других патологий. Они также могут вызывать различные симптомы в зависимости от их местоположения и размера.
Другие заболевания, связанные с субарахноидальным пространством, включают менингит — воспаление менинговых оболочек головного мозга и спинного мозга. Менингит может быть вызван бактериальной, вирусной или грибковой инфекцией. Это серьезное заболевание, которое требует немедленного лечения.
В целом, заболевания, связанные с субарахноидальным пространством, требуют аккуратной диагностики и соответствующего лечения. Благодаря современным методам обследования и лечения, большинство этих заболеваний обычно успешно контролируются.
Архноидальные кисты
Архноидальные кисты могут быть обнаружены в любом возрасте, но чаще всего они диагностируются у детей и молодых взрослых. Они могут появиться как врожденные образования или возникнуть в результате травмы, инфекции или других факторов.
Для диагностики архноидальных кист используются различные методы образования, включая компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ). Эти методы позволяют определить размер, местоположение и характеристики кисты, а также оценить ее влияние на окружающие ткани и структуры.
В большинстве случаев архноидальные кисты не требуют лечения и могут быть наблюдаемы на предмет роста или развития симптомов. Однако при наличии симптомов или угрозы для здоровья пациента может потребоваться хирургическое вмешательство для удаления кисты.
| Причины возникновения архноидальных кист: | Симптомы архноидальных кист: |
|---|---|
| 1. Врожденные факторы; | 1. Головные боли; |
| 2. Травма головы; | 2. Головокружение; |
| 3. Инфекции; | 3. Расстройства зрения; |
| 4. Воспаление; | 4. Судороги; |
| 5. Другие факторы. | 5. Нарушения координации движений. |
В целом, архноидальные кисты относятся к редким патологиям, и их влияние на здоровье и жизнь пациента может быть различным. Поэтому каждый случай должен рассматриваться индивидуально, с учетом всех особенностей и симптомов пациента, и приниматься решение о необходимости лечения или более тщательном наблюдении.
Менингит
Менингит может быть вызван различными причинами, включая вирусные, бактериальные и грибковые инфекции. Вирусный менингит обычно имеет более благоприятный прогноз, чем бактериальный менингит, но любая форма этого заболевания требует медицинского вмешательства.
Симптомы менингита включают головную боль, жесткость шеи, судороги, высокую температуру, рвоту и нарушение сознания. Диагностика менингита основывается на клинических симптомах, а также на лабораторных исследованиях, таких как спинальная пункция для получения образца спинномозговой жидкости.
Лечение менингита включает применение антибиотиков или антивирусных препаратов, в зависимости от причины заболевания. Также проводится симптоматическое лечение для снятия боли, жара и других симптомов. В тяжелых случаях менингита может потребоваться госпитализация и интенсивная терапия.
Последствия менингита могут быть серьезными, включая потерю слуха, нарушение зрения, задержку развития у детей и даже смерть
Поэтому очень важно своевременное обращение к врачу при подозрении на менингит и назначение адекватного лечения
Что значит этот диагноз
Чаще всего диагноз «Расширение субарахноидального прострaнcтва» ставится грудничкам. К такой патологии может привести родовая травма, отклонение в развитии мозга. При подозрении на расширенное субарахноидальное конвекситальное прострaнcтво проводится УЗД мозга. Это основной метод диагностики.
Если произошло расширение ликворных прострaнcтв головного мозга, ликвор неравномерно распределяется и выливается за пределы субарахноидального прострaнcтва. Результатом становится гидроцефалия (водянка), повышенное внутричерепное давление, расширение желудочков мозга. Ликворная система при этом работает неправильно, из-за чего страдают ткани мозга и внутренние органы.
Расширение наружных ликворных прострaнcтв приводит к различным патологиям (асимметрия черепной коробки, нарушение зрения, речи, координации, некоторых функций головного мозга, психического развития и т.д.). Степень развития таких патологий напрямую зависит от того, насколько сильно расширено субарахноидальное прострaнcтво. Слабое и умеренное расширение наружных ликворных прострaнcтв поддается комплексному лечению, если начать его своевременно. Если желудочки не расширены, то есть шансы, что к двухлетнему возрасту состояние мозга грудничка нормализуется, гидроцефалия уйдет.
Важно, чтобы родители не ждали, что все пройдет само собой. Можно упустить драгоценное время
Кости черепа укрепятся, а водянка может остаться. Следует обязательно провести полную диагностику и, при необходимости, пройти курс лечения.
Иногда расширение субарахноидальных прострaнcтв может наблюдаться при опухоли, кистозном образовании или воспалительном процессе. Это крайне опасно, так как нередко приводит к летальному исходу. Если медицинская помощь оказана вовремя, прогноз достаточно благоприятный.
При воспалительном процессе, например, менингите, ликвора выpaбатывается больше, чем нужно. Большое количество жидкости приводит к расширению прострaнcтва (дилатация). Если же дело в опухоли, то она мешает правильно циркулировать жидкости внутри мозга, создавая ей физическую преграду. Другими причинами могут быть абсцесс, гематома, из-за которой начался отек головного мозга.
Причины расширения субарахноидального прострaнcтва
Основная причина патологии – сбой в работе ликворной системы. Субарахноидальное ликворное прострaнcтво – это полость, своеобразный резервуар головного мозга для цереброспинальной мозговой жидкости – ликвора, образованной в боковых желудочках мозга. Полость локализуется над мягкой оболочкой мозга, и под паутинной мембраной оболочкой. Над бороздами мозга полости расходятся, образуя цистерны подпаутинного прострaнcтва, наполненные ликвором. Цереброспинальная жидкость находится в состоянии непрерывной циркуляции, поддерживая постоянство обменных процессов, и обеспечивая полноценное питание клеток головного и спинного мозга.
Если субарахноидальное прострaнcтво расширено, это свидетельствует о нарушение ликвородинамики, скопление ликвора и его перераспределение по конвекситальной поверхности – выпуклым частям больших полушарий. Патологические изменения приводят к развитию гидроцефалии – водянки. Увеличенный объём жидкости сдавливает структуры головного мозга, нарушая его функциональность.
Патология подоболочечного прострaнcтва имеет 2 формы:
- неравномерное (локальное) расширение – указывает на нарушение резорбции ликвора;
- общее равномерное расширение – свидетельствует об избыточной секреции спинномозговой жидкости.
Нарушение оттока цереброспинальной мозговой жидкости провоцирует дилатация – расширение ликворных путей, либо наличие препятствий в наружных ликворных путях (опухоли, кисты, кровоизлияния), которые закрывают просвет.
У новорождённых детей расширенное подпаутинное прострaнcтво – это аномалия внутриутробного развития, причинами которой являются:
- дефекты формирования мозговых структур;
- аномальное строение черепной коробки;
- травма во время родоразрешения;
- инфицирование женщины в перинатальный период сифилисом, краснухой, цитомегаловирусом, токсоплазмозом.
Причины увеличения межоболочечного прострaнcтва у взрослых и детей старше года:
- ЧМТ (черепно-мозговые травмы) ;
- инфекционно-воспалительные заболевания головного мозга и его оболочек (менингит, энцефалит) ;
- аутоиммунное воспаление паутинной оболочки мозга (арахноидит) ;
- доброкачественные, злокачественные, кистовидные новообразования;
- острое нарушение мозгового кровообращения, сопровождаемое разрывом сосудов и кровоизлиянием в мозг;
- церебральный отек;
- хроническое отравление тяжёлыми металлами.
Одна из причин увеличения межоболочечного прострaнcтва это черепно-мозговая травма
Отдельно выделяют атрофию головного мозга в пожилом возрасте (уменьшение органа в объёме). В этом случае ликвором заполняются образовавшиеся локальные полости.