Дегенеративно-дистрофические заболевания позвоночника – это совокупность хронических заболеваний, характеризующихся развитием дегенеративных изменений в различных тканях позвоночника, что приводит к поражению структур позвоночника и проявляется развитием болевого синдрома и неврологического дефицита.
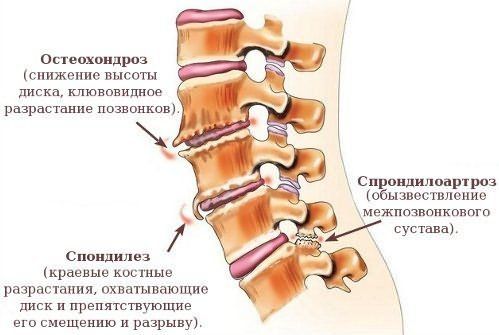
Среди дегенеративно-дистрофических заболеваний позвоночника различают: остеохондроз, спондилоартроз, спондилез, грыжи межпозвонковых дисков, дегенеративный спондилолистез. Перечисленные заболевания, зачастую, развиваются совместно на фоне общего дегенеративно-дистрофического поражения позвоночника.
По мере нарастания дегенеративных изменений возникают стенозы (сужения) позвоночного и корешковых каналов, что приводит к компрессии (сдавлению) невральных структур, располагающихся в этих анатомических образованиях позвоночника.
Клинические проявления данной патологии бывают самыми разнообразными: от ощущения легкого дискомфорта, онемения, чувства «бегания мурашек» до выраженного болевого синдрома, потери чувствительности, слабости мышц и нарушения функции тазовых органов. По мере прогрессирования заболевания и нарастания симптомов человек лишается возможности свободно передвигаться и обслуживать себя.
В Республике Беларусь обследование пациентов с дегенеративно-дистрофическими заболеваниями проводят согласно мировым стандартам и с использованием новейшего оборудования. Выполняют цифровую рентгенографию отделов позвоночника, в том числе функциональную (при наличии показаний), с целью оптимальной визуализации пораженных сегментов позвоночника выполняют рентгеновскую компьютерную томографию (РКТ), магнитно-резонансную томографию (МРТ) с внутривенным контрастным усилением. Благодаря применению электронейромиографии удается не только уточнить уровень поражения, но и оценить степень патологических изменений невральных структур позвоночника.
Консервативное лечение дегенеративно-дистрофических заболеваний позвоночника проводят под наблюдением невролога. В случаях ухудшения состояния, отсутствия эффекта от проводимой терапии осмотр производит врач-вертебролог, который определяет показания для хирургического лечения.
На сегодня применяют следующие хирургические методы лечения дегенеративно-дистрофических заболеваний позвоночника:
• Удаление грыж межпозвонковых дисков путем интер- (геми)ламинэктомии;
• Лазерная вапоризация грыж межпозвонковых дисков;
• Медиальная фасетэктомия, фораминотомия;
• Заднебоковая декомпрессия, передняя декомпрессия, в том числе эндоскопическая;
• Стабилизирующие операции с использованием титановых имплантов, транспедикулярных фиксаторов, межостистых стабилизаторов;
• Трансплантация ауто-, аллокости.
Одна операция может включать несколько хирургических методов, например, заднебоковая декомпрессия чаще всего дополняется установкой транспедикулярного фиксатора, передняя декомпрессия – спондилодезом костными ауто- и аллотрансплантатами и установкой межтелового титанового имплантата. Операция удаления грыжи межпозвонкового диска наряду с интер- (геми)ламинэктомией при сопутствующем спондилоартрозе может включать медиальную фасетэктомию и фораминотомию.
Широкое распространение получили методы малоинвазивной хирургии позвоночника, которые включают различные техники эндоскопии с видеоассистенцией, пункционную лазерную вапоризацию грыж межпозвонковых дисков, чрезкожную установку стабилизирующих металлоконструкций под контролем хирургической компьютерной навигации.
Выбор метода хирургического лечения дегенеративно-дистрофических заболеваний позвоночника зависит от типа патологии, общего состояния пациента и многих других факторов. У каждого из этих методов есть свой перечень показаний и противопоказаний, в зависимости от которого хирург выбирает оптимальный метод хирургического лечения для конкретного пациента.
Факторы риска
Самыми распространёнными причинами развития дорсопатии пояснично-крестцового отдела позвоночника являются:
- Перегрузки во время выполнения физической работы, поднятие тяжестей, работа в неудобном положении тела.
- Наследственная предрасположенность к заболеваниям костно-мышечной системы.
- Заболевания позвоночника и нарушения осанки (сколиоз, сутулость, кифосколиоз и другие).
- Малоподвижный образ жизни, резкая смена физической нагрузки.
- Неправильное питание (избыток специй, солений, копчёностей), лишний вес и вредные привычки (алкоголь, курение).
- Вирусные инфекции.
Болезнь проявляется тяжёлым дегенеративно-дистрофическим поражением пояснично-крестцового отдела позвоночника (ДДЗП).
Боли и хруст в спине и суставах со временем могут привести к страшным последствиям — локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский. Читать подробнее»
- Тупая боль в поясничной области (люмбалгия), боль в крестцовом отделе позвоночника. Чаще всего болевые ощущения проявляются во время движения.
- Развитие люмбаго, или поясничного прострела. Люмбаго проявляется острыми болями во время кашля, чихания, резкого движения.
- Появление симптома люмбоишалгии, при котором боль передаётся в ногу. При люмбоишалгии боль может усиливаться во время сна и при перемене погоды.
- Половина случаев заболевания отмечается наличием симптома грушевидной мышцы. Пациент жалуется на тупые боли в ягодице, которые проходят по задней поверхности ноги. Болевые ощущения усиливаются в положении стоя. Болеутоляющие препараты в данной ситуации не помогают. Симптом грушевидной мышцы чётко указывает на дорсопатию пояснично-крестцового отдела позвоночника.
- Развитие перемежающейся хромоты, при которой пациент старается быстро перенести вес тела с больной ноги на здоровую ногу.
- Ощущение сведения ноги без болевого синдрома. Наблюдается синдром крампи – судороги в икроножных мышцах.
- Возможно появление головокружения, шума в ушах и тошноты.
- Первая стадия (хондроз) – патологический процесс локализуется в области диска, поэтому очень сложно поддается диагностике, даже при помощи рентгенологического исследования. В качестве симптоматики присутствует только легкий дискомфорт, которому многие не придают значения.
- Вторая стадия – распространение воспалительного процесса на область костной основы позвоночника, межпозвонковых суставов и тел смежных позвонков. Сопровождается разрушением фиброзного кольца, нарушением фиксации позвонков друг с другом и появлением их патологической подвижности. Данная стадия дорсопатии приводит к уменьшению расстояния между позвонками, что влечет за собой сдавливание сосудистых окончаний, лимфатических и кровеносных сосудов.
- Третья стадия – появление межпозвонковых грыж или возникновение полного разрыва фиброзного кольца. Данное состояние сопровождается сильнейшей болью и приводит к развитию кифоза (выпуклости назад), лордоза (прогибания вперед) и сколиоза (искривления по бокам).
Причина заболевания
Что такое дегенеративно-дистрофический недуг, из-за чего он возникает? ДДЗП – патология, которая продолжается годами, образующие в организме человека изменения оказываются непоправимыми. Поэтому основательно вылечить их не всегда удается.
Малоподвижный образ жизни у водителей, офисных работников часто приводит к нарушению позвоночного столба. Возникнуть дегенеративно-дистрофическое заболевание позвоночника способно вследствие следующих причин:
- регулярные тяжелые нагрузки;
- неправильное питание;
- наследственность;
- изменения, происходящие с возрастом;
- пережитые травмы;
- плохая физическая интенсивность;
- воспалительные патологии.
Вышеперечисленные факторы часто провоцируют дегенеративно-дистрофические отклонения не только тела позвонков, но и также межпозвонковых дисков. Позвонки в свою очередь меняются и мало эластичными оказываются межпозвоночные диски.
Из-за дегенеративного течения диски расходуют влагу, образуя разрывы или трещинки, что в дальнейшем сводит к образованию грыж. Затем появляется нарушение незначительных суставов позвоночного столба с образованием артрозных изменений. Под влиянием тяжелых перегрузок в позвонках активизируются остеофиты (излишний синтез костной ткани). Далее происходит снижение подвижности, что способствует переменам в мышечно-связочных структурах.
Лишь ликвидировав причину, возможно достичь уменьшения частоты болезней позвоночника у пациентов не преклонного возраста.
Последствия
Дегенеративно-дистрофическая патология имеет хронический, упорно прогрессирующий характер. С каждым годом она становится все более выраженной, принося существенные трудности пациентам. За счет нарушения прочности всех структур шейного и поясничного отдела часто наблюдается нестабильность позвоночного столба.
Если наблюдается выраженное смещение позвонков (спондилолистез) или грыжи достигают значительных размеров, распространяясь в спинномозговой канал, нередко наблюдаются проводниковые расстройства. Их вид зависит от степени воздействия и локализации патологического процесса.
Методы терапии
Как восстановить хрящи в позвоночнике? После определения причины разрушения хрящей в позвоночнике, врач разрабатывает индивидуальную схему терапии. Как правило, для ускорения восстановительных процессов в опорно-двигательной системе, применяют следующие методы лечения:
- – направлена на и улучшение микроциркуляции крови в пораженных областях;
- – способствует восполнению в организме недостающих витаминов и микроэлементов, которые принимают участие в синтезе коллагена, эластина и гиалуроновой кислоты;
- Фармакотерапия – предполагает использование медикаментов противовоспалительного и хондропротекторного действия.
Восстановление хряща позвоночника – процесс, который требует от пациента строго соблюдения предписаний врача. Чтобы запустить регенерацию тканей, нужно изменить питание и минимизировать нагрузки на позвоночник.
Для восполнения в организме недостатка полезных веществ, рекомендуется включить в рацион молочные продукты, мясные бульоны, десерты с желатином, свежие овощи и морепродукты.
Медикаментозное лечение
Лекарственные препараты при болезни ДДЗП иногда приходится принимать довольно долго. Для лечения понадобятся:
- Миорелаксанты (Мидокалм);
- Нестероидные средства противовоспалительного действия (Тексамен, Диклофенак, Ибупрофен);
- Анальгетики (Баралгин);
- Хондропротекторы (Хондроксид);
- Стероидные (Гидрокортизон, Дексаметазон);
- Противосудорожные (Габапентин, Карбамазепин);
- Витамины групп В;
- для сосудов (Солкосерил).
При обострении патологии хорошо делать уколы, когда состояние нормализуется можно принимать таблетки. Назначить лечение должен обязательно врач, самолечение способно усугубить ситуацию.
Медикаментозное лечение
Лекарственные препараты при болезни ДДЗП иногда приходится принимать довольно долго. Для лечения понадобятся:
Миорелаксанты (Мидокалм); Нестероидные средства противовоспалительного действия (Тексамен, Диклофенак, Ибупрофен); Анальгетики (Баралгин); Хондропротекторы (Хондроксид); Стероидные (Гидрокортизон, Дексаметазон); Противосудорожные (Габапентин, Карбамазепин); Витамины групп В; для сосудов (Солкосерил).
При обострении патологии хорошо делать уколы, когда состояние нормализуется можно принимать таблетки. Назначить лечение должен обязательно врач, самолечение способно усугубить ситуацию.
Механизм развития
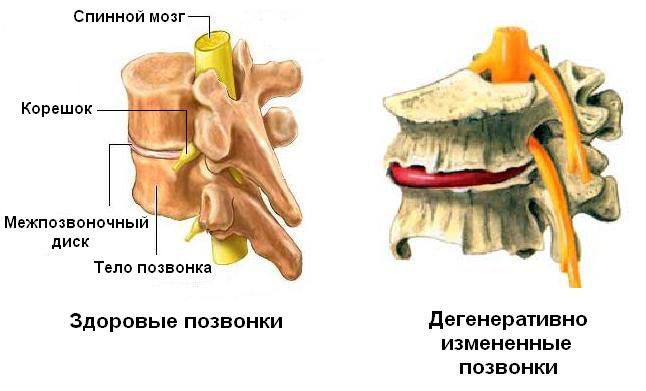
Как правило, дегенеративно-дистрофические изменения имеют некоторую стадийность, которая не всегда заметна. Под влиянием факторов риска происходят сначала биохимические, а затем и структурные нарушения, которые охватывают все компоненты: диски, позвонки, суставы, связки и мышцы.
В первую очередь поражаются те элементы, которые имеют меньшую сопротивляемость к неблагоприятным воздействиям. Чаще всего ими становятся межпозвонковые диски. Из-за снижения питания происходит уменьшение концентрации веществ, удерживающих жидкость – мукополисахаридов – что влечет потерю эластических свойств и снижение межпозвонковой щели. Наблюдается истончение и разволокнение фиброзной капсулы, способствуя образованию грыжевых выпячиваний пульпозного ядра.
Далее происходит поражение мелких суставов позвоночника, в которых появляются артрозные изменения. В позвонках под воздействием повышенной нагрузки стимулируется избыточный синтез костной ткани – так формируются остеофиты. Это приводит к нарушению биомеханики позвоночника, снижению объема движений, провоцируя изменения в связочно-мышечных структурах.
Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе
Боль в пояснице запросто может появиться не только из-за патологических процессов в дисках, но и от следующего:
- сужение (стеноз) позвоночного канала, остеоартрит, любая другая усугубляющаяся со временем патология позвоночника, вызванная ухудшением состояния дисков. Впрочем, это не значит, что такие заболевания не могут сочетаться;
- грыжа, вызванная патологией диска.
Причем с развитием заболевания, а также вызванным им переходом от одного этапа к другому, становятся все более сильными его симптомы:
- этап №1. Заболевание чрезвычайно редко чем-либо себя проявляет. Разве что после физической работы можно почувствовать тупую боль, однако ее в большей части случаев принимают за нормальную усталость;
- этап №2. Можно безошибочно отличить симптомы от нормальных явлений. Время от времени в спине «стреляет». Также иногда тяжело сгибаться. Причина кроется в нервных окончаниях: они сдавлены, и потому тазовую зону «покалывает»;
- этап №3. Острый. В это время нарушается обмен веществ в пояснице, поскольку повреждены кровеносные сосуды. Появляется ишемия, судороги, онемение ног. Становятся сильнее болевые ощущения;
- этап №4. Из-за деформации спинного мозга могут оказаться парализованными ноги. У данной патологии бывают обострения — время наибольшей выраженности симптомов. Если же дистрофия становится хронической, симптомы ослабевают до состояния терпимого дискомфорта.
Диагностика
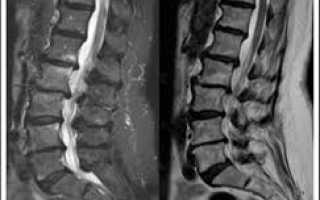
Чтобы подтвердить дегенеративно-дистрофические процессы в позвоночнике, необходимо наряду с клиническим обследованием применять дополнительные диагностические методы. Они покажут наиболее достоверный результат и позволят составить план дальнейшего лечения. В такой ситуации, как правило, используют визуализационные методики:
- Рентгенологическое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
Кроме того, применяют некоторые функциональные методы: реоэнцефалографию, электромиографию. Чтобы провести дифференциальный диагноз с невертеброгенными болезнями, может потребоваться ЭКГ или УЗИ. В любом из случаев нужно проконсультироваться у невропатолога и травматолога.
Причины деструктивных изменений в позвоночнике
Позвоночный столб постоянно воздействует на себя нагрузку, которую уравновешивают особенности анатомии межпозвоночных дисков. Из-за деформаций, травм, нарушений кровообращения и других факторов хрящевые, фиброзные и костные ткани постепенно подвергаются разрушению. Процессы дистрофии имеют усиливающийся характер.
Дополнительные факторы риска:
- подагра
- диабет
- деформация позвоночника с рождения
- неустойчивость осанки
- избыточный вес
При остеохондрозе происходит дегенерация губчатого вещества костей, что приводит к их деформации и влияет на позвоночный столб.
Характерные признаки:
- боль в области
- усиление негативных ощущений при движениях
- нарушение функции передвижения
- мучительная головная боль
- повышенный тонус спинной мускулатуры
- острое ощущение боли (как прострел)
Симптомы зависят от местонахождения патологических процессов. Например, при дегенеративных изменениях в поясничном отделе позвоночника возможны проблемы с дефекацией и мочеиспусканием. Остеохондроз грудного отдела проявляется усилением болей при дыхании.
Диагностика и лечение заболеваний позвоночника
Основная часть дегенеративно-дистрофических заболеваний, включая сколиоз позвоночника, требует лечения со стороны мануальных терапевтов. Несмотря на то, что полное излечение спинных заболеваний невозможно, возможно остановить их развитие и предотвратить ухудшение состояния.
Для того чтобы специалист мог определить оптимальное лечение, необходимо провести обследование. В данном случае наиболее точным методом является МРТ – эффективное и наглядное исследование, доступное по всем требуемым параметрам. Рекомендуется записаться на МРТ при обнаружении болей в области спины и обратиться к врачу уже с готовыми результатами, что значительно ускорит процесс выздоровления.
Для лечения данного заболевания следует обратиться к врачу-неврологу.
Дегенеративно-дистрофические изменения в позвоночнике проявляются на уровне структуры и функции двигательных сегментов. Эти изменения могут затронуть межпозвонковые диски, концевые пластины, фасеточные суставы, а в случае запущенных стадий — позвоночный канал и спинной мозг. Симптомы зависят от места поражения и стадии болезни. Для диагностики используются методы КТ и МРТ. Лечение в основном консервативное, но в случаях серьезной деструкции или образования грыжи может потребоваться хирургическое вмешательство.
Расстройство функций внутренних органов
Вследствие дегенеративного заболевания нарушается и работа внутренних органов. При повреждении шейного отдела возможно нарушение деятельности щитовидной железы. Болезни поясничного отдела могут являться причиной неполадок тазовых органов (непроизвольное выделение мочи, дефекации, половые расстройства).
Иногда симптомы позвоночника способны как бы подражать патологии внутренних органов. Это объясняется тем, что боли могут возникать в любых частях тела. При остеохондрозе различают несколько синдромов:
- кардиальный;
- цефалгический;
- абдоминальный.
Если дегенеративная болезнь протекает долго, то происходит обострение хронических патологий внутренних органов.

Что ознавает диагноз ДДЗП?
Боли в пояснице знакомы многим. Причины их возникновения могут быть разными. ДДЗП – это дегенеративно-дистрофическое поражение позвоночника хронического характера, требующее незамедлительного лечения.
Причины и признаки заболевания
Дорсопатия позвоночника начинает развиваться из-за тяжелой работы, когда происходит перегрузка позвоночных двигательных сегментов. Поясница несет основную нагрузку, поэтому и часто возникают проблемы. Причиной заболевания могут быть также гиподинамия, избыточный вес, генетическая предрасположенность, вирусные инфекции, нарушения осанки, возрастные изменения.
Выделяют такие симптомы ДДЗП:
- неприятные ощущения в пояснице и крестце;
- прострел;
- боль в ноге;
- синдром грушевидной мышцы;
- перемежающая хромота.
Обычно боли в крестце появляются, когда человек двигается. При поясничном простреле пациент испытывает болевые ощущения при резкой смене положения тела, кашле, чихании. У некоторых больных проявляется симптом люмбоишалгии, передача боли в ногу. Особенно это проявляется ночью или при резкой смене погодных условий.
У 50 % пациентов наблюдается синдром грушевидной мышцы. При этом возникают тупые боли в ягодице и задней поверхности ноги. Медикаментозное лечение не приносит облегчения. При перемежающейся хромоте больной стремится перенести опору на здоровую ногу. Может «сводить» нижние конечности, бывают судороги мышц голени.
Постепенно межпозвоночные диски теряют влагу, происходит увеличение давления. Диск не получает питательные вещества в достаточном количестве, развивается дистрофия.
Во второй стадии заболевания воспаление затрагивает костную ткань позвоночника, межпозвоночных суставов и тела смежных позвонков. Со временем разрушается фиброзное кольцо, позвонки теряют нормальную подвижность. В результате сдавливания сосудов появляется сильная боль.
На третьей стадии могут появиться межпозвонковые грыжи или произойти полный разрыв фиброзного кольца. Боль значительно усиливается. Постепенно развивается кифоз, лордоз или сколиоз.
Способы диагностики
Для постановки диагноза врач должен осмотреть больного, побеседовать с ним. Со слов пациента выявляется место локализации болевых ощущений, факторы, которые их усиливают. С помощью пальпации оценивается состояние позвонков и мышечное напряжение. Специалист также выясняет, имелись ли травмы или какие-либо сопутствующие другие позвоночника.
Врач назначает рентген позвоночника в разных проекциях. Дополнительно может быть проведена компьютерная и магниторезонансная томография пояснично-крестцового отдела. Для выявления характера поражения нерва проводят электронейромиографию.
Лечение
Первоочередной задачей во время лечения является снятие болей. Назначается постельный режим минимум на 3 дня. Кровать должна быть с твердой поверхностью. Рекомендуется несколько дней носить корсет.
Медикаментозные препараты назначает лечащий врач. Обычно прописывают противовоспалительные нестероидные средства (Кетопрофен, Диклофенак и др.). При побочных эффектах их заменяют селективными препаратами (Молексекам, Нимесулид и др.). При нарушении кровообращения в мышцах применяют стероидные гормоны. Можно использовать обезболивающие пластыри.
По истечении острой формы заболевания проводится массаж, гимнастика, воздействие природными факторами. Хроническую форму лечат хондропротекторами. Рекомендуется шаг за шагом увеличивать нагрузку на организм и постепенно наращивать двигательную активность.
Следует помнить, что лечение должно проводиться компетентным специалистом, иначе заболевание может привести к инвалидности.
Профилактика заболевания
Чтобы сохранить здоровье позвоночника, необходима профилактика. Нельзя полностью исключить нагрузку на эту основную часть скелета, но процесс дегенерации опорно-двигательного аппарата замедлить можно.
Для того чтобы спина оставалась здоровой, нужно делать зарядку каждый день. Хорошо развивают мышцы спины силовые упражнения и плавание.
Не следует поднимать тяжести, совершать резкие прыжки. Необходимо следить за осанкой. Для полноценного и здорового сна нужен хороший матрац. Меры профилактики помогут сохранить позвоночник здоровым и крепким.