Осложнения
Неблагоприятные последствия происходят в редких случаях. Иногда может травмироваться нерв, повредиться сосуд, сломаться игла. Если манипуляция выполнена неправильно, то седалищный нерв будет поврежден. Нарушится чувствительность, возникнут болевые ощущения. В этом случае больному надо провести массаж и мануальную терапию, вводят витамины В с Прозерином, показана лечебная физкультура, применяют электрофорез.
Если участок введения лекарства выбран неправильно, то может повредиться сосуд, возникнет гематома, которая устранится с помощью компрессов за несколько минут. Если больной резко дернулся во время манипуляции, то сломается игла. Сломанную иглу, находящуюся под кожей, извлечь непросто. Иногда она ломается в глубоких тканевых структурах, чтобы ее извлечь требуется операция.
Ишиас является осложнением остеохондроза. Подробно о блокаде при остеохондрозе можно узнать в этой статье
Важно понимать, проводить процедуру обязан специалист с высшей квалификацией. Манипуляция окажет временный анальгезирующий результат, поэтому требуется провести дальнейшую терапию воспаления седалищного нерва


Техника проведения блокады
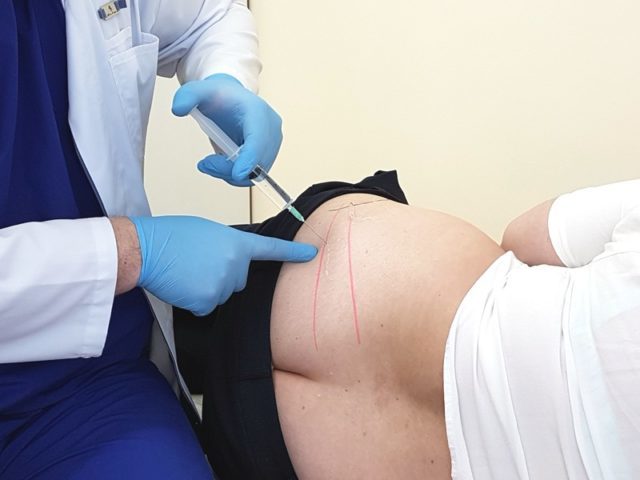
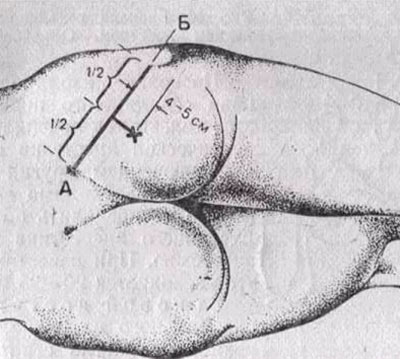
Есть несколько способов проведения инъекции для блокады седалищного нерва при ишиасе. Самой распространенной является техника по Войно-Ясенецкому. Для ее выполнения пациент должен лечь на живот. Инъекция производится задним доступом.
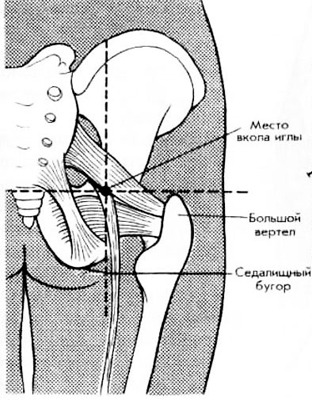
Важнейшее условие успешной блокады – правильное нахождение точки введения лекарства. Чтобы ее определить, нужно представить себе две воображаемые линии:
- горизонтальная линия – через вершину большого вертела бедренной кости;
- вертикальная линия – вдоль наружного края седалищного бугра.
Точка пересечения этих линий и есть место укола. Кожа в этом месте обрабатывается антисептиком, затем делается укол анестетика, например 0, 25% раствора новокаина. Это необходимо для анестезии поверхностных и более глубоких мягких тканей, чтобы их чувствительность снизилась. Когда новокаин подействует, проводится собственно инъекция для блокады. Для этого тонкой длинной иглой в глубоколежащие ткани вводится используемый препарат. Если используется новокаин, то берется более концентрированный (0,5%-ый) раствор, чем при первичном, инфильтрующем уколе. Количество раствора препарата обычно составляет от 20 до 40 мл.
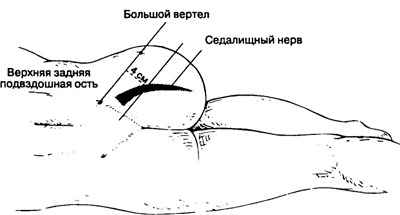
Техника по Муру предполагает проведение процедуры в позе лежа на боку. Больная нога пациента должна находиться сверху, ее нужно согнуть в колене и бедре под прямым углом. Чтобы определить место введения иглы, нужно представить воображаемую линию, соединяющую:
- верхнюю заднюю подвздошную ость;
- и верхнюю точку большого вертела.
Затем находится точка в середине этой линии; от этой точки мысленно проводится вниз перпендикуляр вниз на 4-5 см. Там, где он заканчивается, и нужно прокалывать кожу. Сначала обезболиваются поверхностные ткани, а затем делается инъекция в глубокие слои тканей над седалищным нервом.
Наибольшей осторожности требует техника проведения блокады передним доступом. Она используется в случае, если состояние больного не позволяет уложить его на живот
В таком случае пациент лежит на животе, выпрямив ноги. Как и при любых инъекциях, пространство для укола обрабатывается антисептиком.
Разметка при этом варианте проводится так.
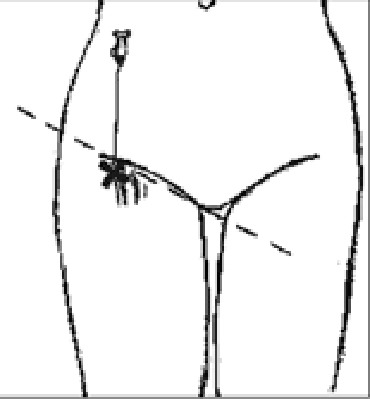
- Соединяем воображаемой линией лобковый бугорок подвздошной кости и ее передневерхнюю ость.
- Мысленно делим полученный отрезок на 3 равные части.
- От точки между медиальной (лежащей ближе к срединной плоскости) и средней частями отрезка мысленно проводим перпендикуляр.
- Ведем перпендикуляр вниз, пока он не пересечется с воображаемой линией.
- Эта третья линия проходит через наружный край большого вертела параллельно первой.
- Точка соединения перпендикуляра и третьей линии и есть место для инъекции.
После анестезии верхних тканей берется игла длиной не менее 8 см
Очень осторожно она вводится до контакта бедренной кости, затем заводится на 5 см за кость. Перед введением препарата делается аспирационная проба для того, чтобы не допустить попадания анестетика в артерию
Противопоказания к применению
Инъекционная терапия имеет широкое терапевтическое влияние, однако в некоторых ситуациях проведение блокады категорически запрещено. К противопоказаниям относят такие случаи:
• беременность; • лактационный период; • детский возраст; • отсутствие сознания у пациента; • ишемическая болезнь сердца; • нарушения свертываемости крови; • гипотония; • нарушенное артериальное давление; • язвенная болезнь; • болезнь Крона; • аллергическая реакция; • инфекционный процесс; • кардиогенный шок; • почечная недостаточность;
Также к противопоказаниям относят наличие системное инфицирование организма, например при активной фазе туберкулеза. Процедура не проводится при аллергии на лекарственные препараты, при индивидуальной непереносимости. При разлитом воспалении брюшной полости, а именно перитоните, проведение инъекционной терапии невозможно. Наличие абсцессов также становится преградой для проведения.
Проведение процедуры при аллергической реакции приводит к ряду осложнений, к которым относится крапивница, отек Квинке, спазмы бронх и даже анафилактический шок. Возможны такие осложнения, как повреждение кровеносного сосуда, деформация иглы. После окончания терапии больной два часа находится в стационаре, после чего отправляется домой. Рекомендуется воздержаться от физических нагрузок.
Препараты для проведения блокады
Для блокировки чувствительности нерва используются различные препараты. Рассмотрим все группы применяемых лекарств и их основные свойства.
Анестетики
К анестетикам, или обезболивающим средствам, относятся часто используемые при блокадах Новокаин и Лидокаин. Их достоинство состоит в том, что оба препарата быстро, почти мгновенно купируют болевой синдром. При защемлении седалищного нерва боль проходит в течение максимум нескольких минут после инъекции. Именно снятие боли – главная функция анестетиков. Кроме того, препараты улучшают трофику тканей, снимают спазмы. Механизм действия заключается во временном «отключении» периферической иннервации.
По мнению специалистов, Лидокаин является более эффективным. Эффект от его применения длится дольше. Лидокаин часто применяют в случаях, когда у больного имеется склонность к аллергическим реакциям на Новокаин. Однако следует учесть и то, что данный тип лекарств обладает токсическим эффектом, который у Новокаина несколько больше.
Известен также анестезирующий препарат амидной группы – Бупивакаин. Эффект от его применения держится дольше, но поначалу проявляется медленнее. Считается, что обезболивание в 16 раз сильнее, чем с помощью Новокаина.
НПВП
Нестероидные противовоспалительные препараты (НПВП) используются при значительном воспалении в пораженной области. Механизм действия НПВП связан с угнетением выработки медиаторов воспаления – простагландинов.
Недостатком нестероидных препаратов является наличие побочных эффектов. Самые распространенные из них – печени и почек.
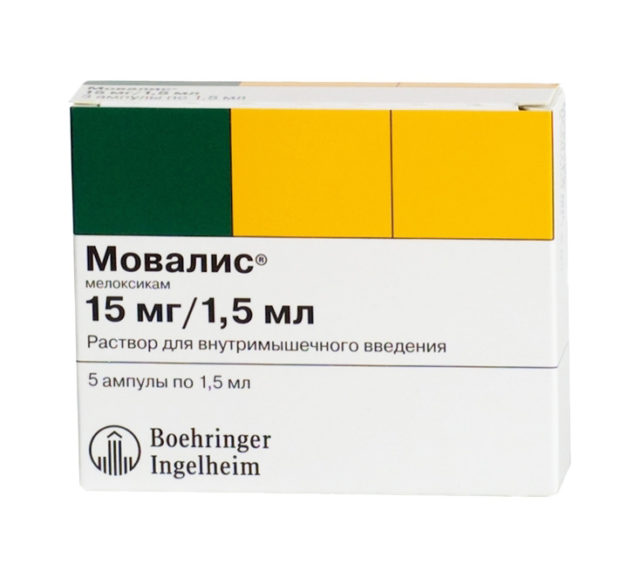
Самое известное лекарственное средство данной группы, вводимое для проведения блокады, – Диклофенак. Очень эффективным также считается новый препарат – Мовалис.
Гормоны
К гормональным средствам относят кортикостероидные препараты (Дексаметазон, Гидрокортизон и другие). Они нередко применяются для блокады нерва при ишиасе.
Дексаметазон отличается длительным воздействием. Он считается одним из самых сильнодействующих препаратов для снятия боли. Он также уменьшает побочные эффекты от других анестетиков. Однако нужно учитывать также иммунодепрессивные свойства этого лекарства.
Эффект от применения Гидрокортизона более краткосрочный. Он содержит искусственные гормоны, аналогичные гормонам надпочечников. Очень действенным считается препарат Дипроспан
Однако его следует применять с осторожностью из-за разрушительного воздействия на гипофиз и надпочечники
Миорелаксанты
Миорелаксанты – препараты, которые снижают тонус мышц путем блокады Н-холинорецепторов в синапсах, т.е. угнетая подачу нервных импульсов в мускулатуру. Лекарства этой группы используют в комплексной терапии, в сочетании с другими препаратами. Миорелаксанты минимизируют риск непроизвольных движений и связанных с ними осложнений. При их применении необходимо следить за степенью расслабления мышц, поскольку воздействие может включать в себя, в том числе, полную обездвиженность.
Наиболее известные средства для инъекций из группы миорелаксантов – Листенон, Нимбекс, Прозерин, Баклофен, Тизанидин.
Опиоиды
Опиоидные обезболивающие применяют при хронических болях, если не дают должного эффекта обычные анестетики и НПВП
Специалисты отмечают как недостаток возможность привыкания к опиоидам, поэтому их применяют с осторожностью и сочетают с другими лекарствами. Препараты отличаются выраженными побочными эффектами, такими как сонливость, заторможенность, тошнота, запоры
Наиболее часто в клинической практике встречаются Гидрокодон, Оксикодон, Морфин, Гидроморфон, Метадон.
Проведение
Схема проведения блокады седалищного нерва
Как проводят блокаду ишиаса – в большинстве случаев применяют схему Войно-Ясенецкого. Пациента укладывают на живот, а препарат вводят в точку, отмеченную на нижнем отделе поясницы. Для того чтобы ее выделить, врачу необходимо провести две линии. Одна будет проходить по верхней части большого вертела, а вторая должна охватить седалищный бугор, а точнее, затронуть его наружный край.
Для того чтобы было удобнее, специалист прорисовывает линии раствором йода, а препарат вводит в точку, в которой они пересекаются. Именно в этом месте и находится пораженная ткань седалищного нерва.
Эта техника довольно проста в выполнении. В найденную точку необходимо ввести при помощи шприца новокаин, дозу которого врач определит исходя из данных о заболевании. Лекарство рассасывается послойно, производя проводниковый анестетический эффект.
Медицинский препарат равномерно распределяется по параневральному пространству рядом с нервными волокнами, и по истечении уже нескольких минут снимает болевой синдром.
Для более продолжительного лечебного эффекта к новокаину добавляют глюкокортикоиды, представленные Дипроспаном или подобными по воздействию средствами.
Также вводить лекарство можно и по схеме переднего доступа. Для этого пациента укладывают на спину. А точку ввода препарата находят на боковом участке портняжного мышечного аппарата, кнутри прямого участка бедренной мышечной ткани. У подобного метода есть осложнения, представленные прободением артерии бедра.
Иногда блокаду болевого синдрома осуществляют при помощи бокового метода. Его используют в том случае, если нет возможности воспользоваться задним или передним.
Необходимую дозу препарата устанавливает лечащий врач. Для того чтобы процедура была более эффективной, к основному анестезирующему медикаменту добавляют препараты кортикостероидного типа.
Нежелательные эффекты
При неправильном проведении блокады у пациента могут наблюдаться осложнения. У пациентов после манипуляции повреждается нервная ткань. Во время проведения процедуры может отломаться игла для инъекции. У некоторых больных повреждаются сосуды.
При неправильном введении лекарства наблюдается повреждение нервных окончаний. Это приводит к нарушению чувствительности в нижних конечностях и возникновению сильного болевого синдрома. При соблюдении техники введения лекарства возникновение подобного осложнения исключается.
При повреждении нервного окончания пациенту рекомендовано экстренно назначать лечение. для терапии осложнения рекомендовано использование Прозерина, витамина В и Пирогентала инъекционным способом. Дозировка лекарств подбирается доктором с учетом индивидуальных особенностей пациента.
При возникновении осложнений пациенту делают назначение медикаментозной терапии, а также физиопроцедур. Рекомендуется использовать электрофорез с Галантамином. Также специалисты советуют стимулировать мышечные ткани электрическим импульсом.
При проколе сосуда во время инъекции наблюдается возникновение гематомы. В этом случае место введения препарата зажимают ватным тампоном в течение нескольких минут. При соблюдении этих правил устраняется возможность развития кровоизлияния. Во избежание прокола сосудов перед проведением инъекции рекомендовано определить анатомические особенности нервной ткани.
После проведения инъекции рекомендуется провести разблокировку седалищного нерва. Для этого пациенту рекомендуется сменять позу каждые 30 минут. Сидеть человек должен в максимально удобной позе. При этом не должно возникать дискомфорта. Во время лечения патологии рекомендовано сведение к минимуму нагрузки на поясничный отдел. В период лечения патологического процесса запрещается поднимать тяжелые предметы.
Защемление седалищного нерва – это болезненная процедура, которая требует экстренной медицинской помощи. Для устранения болевого синдрома рекомендуется использовать блокаду. Введение лекарств может проводиться различными способами, что позволяет подобрать наиболее приемлемый вариант для пациента. Проводить манипуляцию должен высококвалифицированный специалист в стационарных условиях, что исключит возможность появления нежелательных эффектов.
Техника выполнения процедуры
Блокада седалищного нерва может проводиться различными способами. В зависимости от комплекции пациента и места поражения волокна. Мы рассмотрим основные технологии ее проведения.
Блокада по Войно-Ясенецкому
Процедура проводится по следующему алгоритму:
- Пациент укладывается на живот.
- Врач определяет пальцами ладони выступ большого вертела бедренной кости и седалищный бугор. Волокно нерва находится вдоль наружной линии последнего.
- Начиная от верхушки вертела, врач мысленно чертит перпендикуляр к сагиттальной плоскости.
- Вторая прямая очерчивается параллельно седалищному бугру.
- В точку пересечения перпендикуляров колется абсолютно ровно тонкая длинная игла, через нее в подкожно-жировую клетчатку вводится часть раствора до получения парестезии.
- Если результат достигнут, игла вводится дальше, и остатками раствора наполняются ткани.
Блокада по Муру
Проводится она следующим образом:
- Больной укладывается на бок, конечности должны быть согнуты как в тазобедренном, так и в коленном суставах.
- Пятка ноги, в ягодицу которой проводится манипуляция, должна быть плотно прижата ко второй конечности, устойчиво лежать на ней.
- Врач определяет пальпацией верхушку большого вертела бедренной кости, от нее проводит мысленно линию к задней верхней ости подвздошной кости.
- От середины данной линии опускается отрезок перпендикулярно в направлении копчика.
- Длина отрезка 5 сантиметров. В его свободный конец вводится тонкая длинная игла.
- Сначала вводится подкожно около 10-15 % раствора, после наступления парестезии, игла углубляется, и вводятся остатки лекарства.
Блокада передним доступом
Выполняется в самых редких случаях, есть риск повреждения бедренной артерии или иного крупного кровеносного сосуда.
Алгоритм проведения манипуляции:
- Больной укладывается на спину.
- Врач визуально и пальпацией определяет лобковый бугор, подвздошную кость и большой вертел берцовой кости.
- От переднего края верхней части подвздошной кости к лобковому бугру проводят отрезок. Его зрительно разделяют на три равные части.
- От места деления средней и внутренней части отрезков проводят прямую линию вниз перпендикулярно первой.
- От латерального края большого вертела опускают перпендикуляр к предыдущей линии.
- В точку соприкосновения двух последних линий и вводят иглу шприца.
- Первоначально подкожно вводится 15% раствора, после наступления парестезии, иглу углубляют до ее непосредственного контакта с подвздошной костью.
- Последним этапом иглу возвращают на сантиметр и вводят остатки лекарственного средства.
Блокада боковым доступом
Техника манипуляции:
- Больной укладывается на бок, нога немного согнута в суставах.
- Врач находит большой вертел, определяет задний край его дистального отдела.
- В это место вводится игла до непосредственного контакта ее с наружной поверхностью седалищного бугра.
- Иглу возвращают обратно приблизительно на сантиметр и вводят раствор.
Блокада литотомическим способом
Она применима в ситуациях, когда нет возможности провести процедуру пациенту лежа на боку или животе.
Техника выполнения:
- Больной укладывается на спину. Нога со стороны блокады согнута в колене и тазобедренном суставе перпендикулярно.
- Врач проводит линию между седалищным бугром и большим вертелом бедренной кости.
- В середину этого отрезка перпендикулярно к поверхности эпидермиса вводят иглу.
- Раствор вводится в два этапа, первые 15% подкожно для наступления парестезии, остальные – на глубине погружения, определяемом врачом.
Показания к проведению
При ишиасе средней и легкой степени показана терапия пероральными препаратами болеутоляющего, противовоспалительного, спазмолитического действия. Назначаются также мази с аналогичным эффектом, в некоторых случаях – инъекции. В отличие от обычных уколов блокада направлена прежде всего на купирование болевых импульсов и используется в следующих случаях:
- диагностика – при нейропатиях данная манипуляция позволяет точно определить локализацию и объем поражения;
- выраженные боли, препятствующие передвижению, имеющие постоянный характер;
- неэффективность предыдущего лечения пероральными и наружными средствами.
Блокада анестетиками эффективна как при воспалении, так и при защемлении нерва, поскольку болезненные ощущения исчезают мгновенно. Однако эффект длится несколько часов, поэтому регулярно требуются повторные инъекции. Применение противовоспалительных препаратов дает стойкий терапевтический эффект.
Вероятные осложнения
Развитие осложнений после блокады грушевидной мышцы, выполненной опытным врачом, наблюдается крайне редко. Чаше всего неблагоприятные побочные эффекты связаны с низким уровнем профессионализма медицинского специалиста и с нарушением техники проведения процедуры, но в некоторых случаях могут быть также обусловлены индивидуальными особенностями организма пациента.
К числу возможных осложнений относятся:
- Нейропатия (повреждение нерва, вызывающее сбои в его работе). Возникает при неправильном выборе места введения лекарственного состава, когда препарат был введен непосредственно в нерв. Проявлениями нейропатии являются онемение, боль в области воздействия, мышечная слабость. Полное восстановление организма и исчезновение патологических симптомов происходит в течение нескольких месяцев;
- Развитие аллергии. Аллергические реакции после блокады грушевидной мышцы возникают при наличии у пациента непереносимости к компонентам вводимого лечебного состава или повышенной чувствительности к ним. Спустя несколько часов после процедуры возникают проявления крапивницы, экземы или дерматита;
- Анафилактический шок. Возникает сразу после блокады грушевидной мышцы и проявляется бронхоспазмом, дыхательной недостаточностью, резким снижением артериального давления. При отсутствии экстренной медицинской помощи состояние может привести к летальному исходу;
- Токсические реакции. Развиваются вследствие передозировки компонентов лечебного состава или по причине внутрисосудистого их введения. Если раствор анестетика непреднамеренно вводится в кровеносный сосуд, то возможны головокружения, слабость, аритмия сердца, потеря сознания, также развивается гематома. В случае передозировки препаратов могут наблюдаться разные симптомы, от учащенного дыхания до угнетения дыхательной системы, нарушения работы сердца, появления судорог и потери сознания;
- Инфекционные осложнения. Развиваются по причине нарушений правил асептики и антисептики.
Причина большинства осложнений кроется в недостаточном обследовании пациента или в неумелых манипуляциях врача, проводившего процедуру. Чтобы минимизировать вероятность развития побочных эффектов необходимо серьезно отнестись к выбору специалиста, которой бы осуществил блокаду грушевидной мышцы. Высококвалифицированные врачи медицинского центра «Проксима», имеющие богатый опыт проведения таких процедур, в совершенстве владеют необходимыми навыками, безболезненно и быстро выполняют необходимые методики, позволяя избежать возможных осложнений.
Противопоказания
Прежде чем назначить такой метод лечения, врач проведет опрос пациента о наличии некоторых заболеваний и состояний. Процедура не проводится в следующих случаях:
- аллергия и непереносимость действующего вещества применяемого препарата;
- период вынашивания ребенка;
- лактация;
- патологии сердечнососудистой системы;
- нарушение функции печени.
При непереносимости действующего вещества выбранного препарата возможна замена лекарства другим средством со схожими свойствами, однако только по показаниям лечащего врача.
Выбор препарата и подбор необходимой дозировки осуществляется только специалистом, в зависимости от степени поражения.
Используемые лекарства
Чтобы быстро снять признаки защемления седалищного нерва, используются:
- Нестероидные противовоспалительные средства: «Аспирин», «Ибупрофен», «Кетопрофен» и другие. При их помощи снимается воспаление и боль в пораженной области. В результате проведения процедуры может повыситься давление, появиться сыпь на теле, головная боль, нарушиться работа пищеварительной системы.
- Анестетические средства: «Новокаин», «Лидокаин», «Мезокаин». Эти препараты снимается боль, расслабляются гладкие и поперечно-полосатые мышцы. После применения лекарств возможна сосудистая реакция и аллергия.
- Гормональные лекарства: «Дипроспан», «Дексаметазон», «Преднизолон» и другие. Они способствуют устранению отеков и воспаления в пораженной зоне седалищного нерва, снятию боли, предупреждают образование аллергии, приводят в норму циркуляцию крови и лимфы. При частом использовании могут вызвать привыкание. Кроме того, нежелательно пользоваться такими лекарствами пациентам пожилого возраста, с гипертонией, язвой в пищеварительных органах, сахарным диабетом.
- Медикаменты для расслабления мышц: «Сирдалуд», «Ксеомин», «Мидокалм» и другие. Способствуют снятию рефлекторного мышечного спазма, снижению боли, обеспечению оттока крови из поврежденной области, нормализации двигательной способности у пациента. Под воздействием этих препаратов возможно проявление таких побочных реакций: вялости, головокружения, позывов к рвоте, снижения АД.
- Опиоиды (анальгетики с наркотическим действием): «Перкосет», «Викодин», «Перкодан» и пр. С их помощью устраняется самая сильная боль, однако при продолжительном либо частом лечении подобными средствами появляется зависимость.
В качестве дополнения к такому лечению иногда назначают использование наружных согревающих мазей и гелей. Кроме того, они способствуют снятию болевых ощущений при ущемлении седалищного нерва.
Используемые в лечении лекарственные средства
При проведении манипуляции могут быть использованы различные лекарственные средства. Они относятся к разным группам препаратов и обладают различным терапевтическим эффектом. В некоторых случаях выбор врача при проведении блокады падает на комбинированный препарат, сочетающий в себе различные показания к его применению.
Так, для экстренного снятия симптомов ишиаса используют:
- Нестероидные противовоспалительные средства. К таким относят Ибупрофен, Аспирин, Диклофенак, Кетопрофен и прочие. Они снимают воспалительный процесс в пораженном участке тела и обезболивают его. Негативными последствиями могут стать — повышение давления, кожные реакции в виде сыпи, головные боли, нарушения в работе ЖКТ.
- Препараты группы анестетиков – Новокаин, Лидокаин, Мезокаин. Быстро снимают болевые ощущения у пациента, расслабляют гладкую и поперечно-полосатую мускулатуру. В большинстве своём вызывают сосудистые и аллергические реакции.
- Гормональные препараты – Дипроспан, Преднизолон, Дексаметазон и прочие. Ликвидируют отечность и воспаление в пораженном участке седалищного нерва, снимают боль, препятствуют появлению аллергических реакций, улучшают кровоток и лимфоток. При частом введении вызывают привыкание, а также не желательны гипертоникам, пожилым людям, пациентам с язвенной болезнью, сахарным диабетом.
- Лекарственные формы препаратов, расслабляющие мускулатуру – Мидокалм, Сирдалуд, Лантокс, Тизанид, Ксеомин и прочие. Снимают рефлекторный спазм мышц, уменьшают боль, обеспечивают отток крови из пораженного участка, нормализуют двигательные способности больного. Побочными явлениями обычно становятся слабость, головокружение, тошнота, понижение давления.
- Опиоиды (анальгетики с наркотическим эффектом). В эту группу входят Перкосет, Перкодан, Викодин и др. Позволяют очень быстро снять самую сильную боль, но длительное или частое лечение этими препаратами приводит к зависимости от них, поскольку организм более щадящие формы обезболивания перестаёт воспринимать.
Дополнительно могут быть назначены наружные мази и гели с согревающим эффектом. Они также помогаю снять неприятные ощущения из-за зажатия ствола нерва.
Противопоказания для проведения блокады
Блокады при ишиасе или невралгии не делают беременным женщинам и кормящим мамам. Не проводят эту манипуляцию пациентам, склонным к аллергическим реакциям на используемые для процедуры медицинские препараты. Существуют противопоказания для применения медикаментов различного типа.
Блокада с использованием Лидокаина и Новокаина запрещена в следующих случаях:
- аллергические реакции на данные препараты;
- пониженное артериальное давление (гипотония);
- тяжелые заболевания печени;
- эпилепсия;
- брадикардия;
- шок кардиогенной природы.
Блокада с Диклофенаком не применяется:
- при язвенной болезни желудка и кишечника;
- при патологиях кроветворения;
- при заболеваниях печени и почек.
Нельзя делать блокаду с Дипросфаном, если у больного имеются:
- тяжелые патологии почек;
- сердечная недостаточность;
- сахарный диабет;
- заболевания пищеварительной системы;
- иммунодефицит;
- наличие паразитов в организме;
- поражения кожи в зоне введения иглы для инъекции.
Запомните: о любых своих заболеваниях, симптомах, жалобах необходимо своевременно сообщать медицинским работникам!
Техники выполнения
Существует несколько способов проведения блокады, выбор которых зависит от заболевания, его локализации (местоположения очага) и комплекции пациента:
По Войно-Ясенецкому
Процедура выполняется на животе. Специалист прощупывает пальцами большой вертел (БВ) бедренной кости и выступ тазовых костей, именуемый седалищным бугром. У наружной линии его и находится седалищный нерв. Врач мысленно прочерчивает перпендикуляр от вертела к сагиттальной (вертикальной) плоскости. Вторая линия прочерчивается параллельно бугру. Укол делают в точку пересечения этих двух линий, для чего используется прямая игла. Часть раствора вводится под кожу, если достигнуто обезболивание, игла вводится глубже, и остатки раствора вводятся в ткани уже после этого.
По Муру
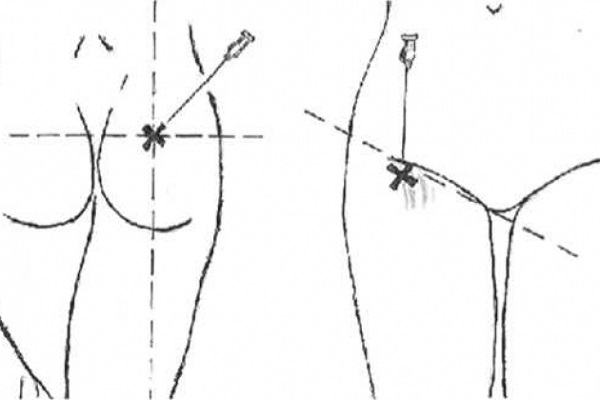
Передним доступом
Больной лежит на спине. Врачу требуется определить лобковый бугор, БВ и подвздошную кость. От подвздошной кости к лобковому бугру проводится линию, которую делят приблизительно на три одинаковых отрезка. От места деления двух отрезков (ближе к лобку) проводится перпендикуляр. От бокового края вертела проводят линию, параллельную разбитой на отрезки, и соответственно, перпендикулярную второй линии. В точку пересечения второй и третьей линий делают укол. Под кожу вводят 15% раствора, а остальной – при соприкосновении иглы с костью.
Боковым доступом
Пациент ложится на бок, сгибает ногу в обоих суставах на 90 градусов, врач определяет БВ, вводит иглу вдоль его заднего края до контакта с седалищным бугром. Потом игла возвращается на сантиметр обратно и вводится лекарство.
Литотомическим способом
Пациент лежит на спине, согнув ногу под прямым углом в тазобедренном суставе и в колене. Специалист проводит линию между седалищным бугром и БВ. Игла вводится в середину этого отрезка, строго перпендикулярно к коже. 15% раствора вводится сразу, подкожно, остальное – после погружения иглы в толщу тканей.
Преимущества процедуры
Консервативное лечение воспаления нерва основано на приеме нестероидных противовоспалительных препаратов для купирования воспаления и снятия болевого синдрома. При обширном поражении нерва этих препаратов недостаточно, а из-за боли невозможно применять никакие терапевтические методы до тех пор, пока она не будет устранена.
Здесь на помощь приходят медицинские блокады – введение анальгетика непосредственно в область пораженного нерва.
Преимущества такого метода:
- быстрый эффект;
- отсутствие побочных реакций на препарат;
- снятие спазма и воспаления.
Из-за локального введения лекарства, облегчение наступает спустя максимум полчаса после инъекции. Эффект сохраняется на протяжении нескольких суток. Лекарство воздействует на нервные волокна, что позволяет очень быстро избавиться даже от острой и мучительной боли.
Из-за введения препарата непосредственно в очаг воспаления побочных эффектов не наблюдается, поэтому метод считается одним из самых безопасных.
Зачастую блокады достаточно для оказания нужного терапевтического эффекта, так как препарат одновременно выполняет три функции – снимает боль, снимает спазм мышц и купирует воспалительный процесс.
Возможные риски
Процедура должна проводиться только квалифицированным врачом. Самостоятельно делать блокаду ни в коем случае нельзя, в противном случае можно повредить нерв, восстановить целостность которого часто невозможно без хирургического вмешательства.
Возможные риски из-за неправильного введения препарата:
- повреждение целостности седалищного нерва;
- повреждение иглы шприца;
- прокол сосуда иглой.
Сломать иглу можно только в одном случае – если пациент в момент блокады совершит резкое движение. Если это произошло, обломок иглы срочно достается хирургом.
Если во время инъекции случайно задет сосуд, образуется обширная гематома.
Чтобы избежать негативных последствий, необходимо довериться квалифицированному специалисту.
Проведение процедуры требует при сильно боли, при умеренном болевом синдроме применяют таблетки-анальгетики и противовоспалительные препараты. При проведении блокады необходимо проконсультироваться с врачом о дополнительном медикаментозном лечении. Терапия корректируется в зависимости от особенностей поражения нерва у конкретного пациента.

Показания и противопоказания
Если назначают блокаду, пациенту полезно знать, какие существуют показания для ее проведения. Для выполнения этой непростой техники выделяют такие экстренные случаи:
- сильное воспаление;
- местные трофические нарушения;
- резкая болезненность при защемлениях;
- круглосуточные сильные болевые приступы после травмы;
- выраженная невралгия;
- перегрузка связок;
- спазмирование мышечных групп;
- контрактура.
Этот метод является ведущим и незаменимым, если нужно быстро и эффективно:
- купировать боль при ущемлении;
- устранить спазм;
- уменьшить воспалительные процессы;
- избавиться от местного отека.
Врачи не всегда и не всем пациентам назначают блокаду. Чтобы не проводить манипуляцию, существуют серьезные противопоказания в состоянии здоровья. Это могут быть такие патологические проявления:
- тяжелые болезни печени;
- непереносимость вводимых лекарств;
- склонность к гипотонии;
- замедленный пульс – менее 60–55 пульсаций в минуту;
- неблагоприятные сердечные аритмии по типу блокады желудочков, предсердий;
- слабость синусового узла.