Какие бывают заболевания
Далее рассмотрены наиболее частые патологии и особенности их развития.
Невропатия (нейропатия)
Невропатия – это патология, при которой поражение нервных волокон носит дегенеративно-дистрофический характер. Обычно причиной является сахарный диабет или алкоголизм. Поражение может затрагивать один (мононевропатия) или несколько нервных пучков (плексопатия).
Невринома
Среди неврином шеи типичной локализацией является верхний первичный ствол плечевого сплетения. Невриномы могут располагаться как по периферической части нервного ствола сплетения, так и в центральной. Образования представляют собой небольшую (до 4 см), достаточно плотную опухоль с гладкой эластической поверхностью. Часто невриному можно прощупать в наружном треугольнике или над ключицей, где она расположена практически неподвижно.
Неврит и невралгия
Неврит является заболеванием воспалительного характера. Воспаление может быть вызвано как бактериальной или вирусной инфекцией, так и травмой (посттравматический неврит). Невралгия – это синдром, заключающийся в выраженных болевых ощущениях по ходу иннервации нервного пучка.
Невралгия может быть проявлением как неврита, так и других заболеваний периферических нервов
Лечение
Тактика лечения определяется причиной возникновения патологии. По показаниям проводится антибактериальная, вазоактивная (стимулирующая кровообращение), метаболическая терапия. В случае травматического поражения может возникнуть необходимость в хирургическом вмешательстве.
Большое значение имеет симптоматическая терапия. Пациент нуждается в купировании болевого синдрома, что возможно при применении препаратов группы НПВС (нестероидные противовоспалительные средства). Лекарства могут назначаться в виде таблеток или уколов для внутримышечного введения. Также возможно проведение новокаиновых блокад по ходу пораженного нерва.
Лечение поражения (невропатии) надлопаточного нерва
Лечение любого повреждения надлопаточного нерва следует начинать с консервативных мероприятий, которые продолжаются от четырёх до шести недель и заключаются в приёме противовоспалительных препаратов, ограничении активности выше головы и физиотерапии, включающей упражнения для укрепления стабилизаторов лопатки и вращательной манжеты.
Даже ганглиозные кисты остисто-гленоидной борозды могут разорбироваться самопроизвольно, однако такие пациенты должны находиться под постоянным наблюдением для контроля динамики симптомов.
Оперативное лечение показано при неэффективности консервативных мероприятий или подтверждённой при электромиографии компрессии нерва. Декомпрессия нерва способствует значительному снижению интенсивности болей, однако восстановление атрофированной мышцы прогнозировать сложно.
Оперативное лечение поражения надлопаточного нерва:
- Открытый релиз поперечной связки лопатки и остисто-гленоидной связки
- Артроскопический релиз поперечной связки лопатки
- Перкутанный релиз поперечной связки лопатки
- Устранение компрессии дистальных отделов надлопаточного нерва, развившейся в результате образования ганглиозной кисты
- Эндоскопический релиз остисто-гленоидной связки
Открытый релиз связки
Методика открытого релиза поперечной связки лопатки и остисто-гленоидной связки применяется редко. Вмешательство может быть выполнено через один кожный разрез с использованием верхнего или заднего доступов. Для его выполнения оперированная конечность драпируется операционным бельём свободно, а пациент располагается в позиции средней между положением на боку и на животе.
Диагностика и дифференциальная диагностика
При затруднении постановки диагноза доктор может назначить рентген позвоночника, УЗИ или магнитно-резонансную томографию. В некоторых случаях для установления конкретного поражённого участка проводится миелография (рентгенографический снимок с помощью контрастных веществ, вводимых в спиномозговой канал).
Для диагностики такого явления, как защемление нерва в грудном отделе позвоночника, симптомы и признаки недостаточны. При появлении боли в груди срочно обратитесь к врачу. Чтобы правильно установить диагноз, необходимо провести комплексное обследование. Его проводит специалист невролог.
Осмотр
- Рентгенография. Ее назначают для выявления патологий, которые спровоцировали возникновение болевого синдрома. С помощью рентгена грудную клетку тщательно обследуют. Его проводят в трех плоскостях, чтобы получить более полную картину существующих изменений и деформаций грудного отдела позвоночника. Это могут быть как механические повреждения, так и опухолевые или инфекционные процессы.
- Электрокардиограмма и ультразвуковое обследование сердца. Эти методики необходимы для исключения наличия патологий сердечно-сосудистой системы, поскольку симптомы при сдавливании нервов в грудной полости и сердечных заболеваний очень похожи.
- Магнитно-резонансная и компьютерная томография проводятся для точного определения места локализации дефектов, которые вызвали защемление нервов.
- Миелография. Она назначается, если стандартные методы не дают полной картины. Процедура требует применения контрастного вещества. К такому методу прибегают редко, поскольку вещество нужно вводить в спинномозговой канал.
Для того чтобы точно установить диагноз следует учитывать симптоматику недуга, длительность его протекания, результаты пальпаторного обследования, а также результаты анализов (инструментальных и лабораторных).
- общий анализ крови (необходим, чтобы исключить наличие системного воспалительного процесса в теле);
- биохимия крови;
- взятие мазков из носоглотки;
- анализ крови на наличие инфекционных агентов.
https://www.youtube.com/watch?v=ytaboutru
Выслушав жалобы пациента, врач обследует мышцы больного, назначает анализы. Направляет его на рентгенографию, УЗИ и МРТ. Результаты исследования помогают определить, какими методами – консервативной терапией или хирургическим путем – лечить пациента при возникшем защемлении нерва в грудном отделе.
Анатомия плечевого сплетения, особенности строения и топографии
Передние ветви спинномозговых нервов выходят из межпозвоночных отверстий.
Передние ветви V-VII шейных нервов идут вниз вертикально, ветвь VIII шейного нерва – горизонтально. А передняя ветвь I грудного нерва уходит вертикально вверх.
Соединяются в начальном отделе, который называется надключичным, находится в большой надключичной ямке. Здесь формируются нервные каналы второго порядка, которые уходят вниз и наружу к подкрыльцовой зоне.
Образуют 3 крупных нервных ствола:
- верхний – образуется из передних ветвей V-VI шейных нервов;
- средний – продолжение переднего отрезка VII шейного нерва;
- нижний – в него входят ветви VIII шейного, Iгрудного нервов.
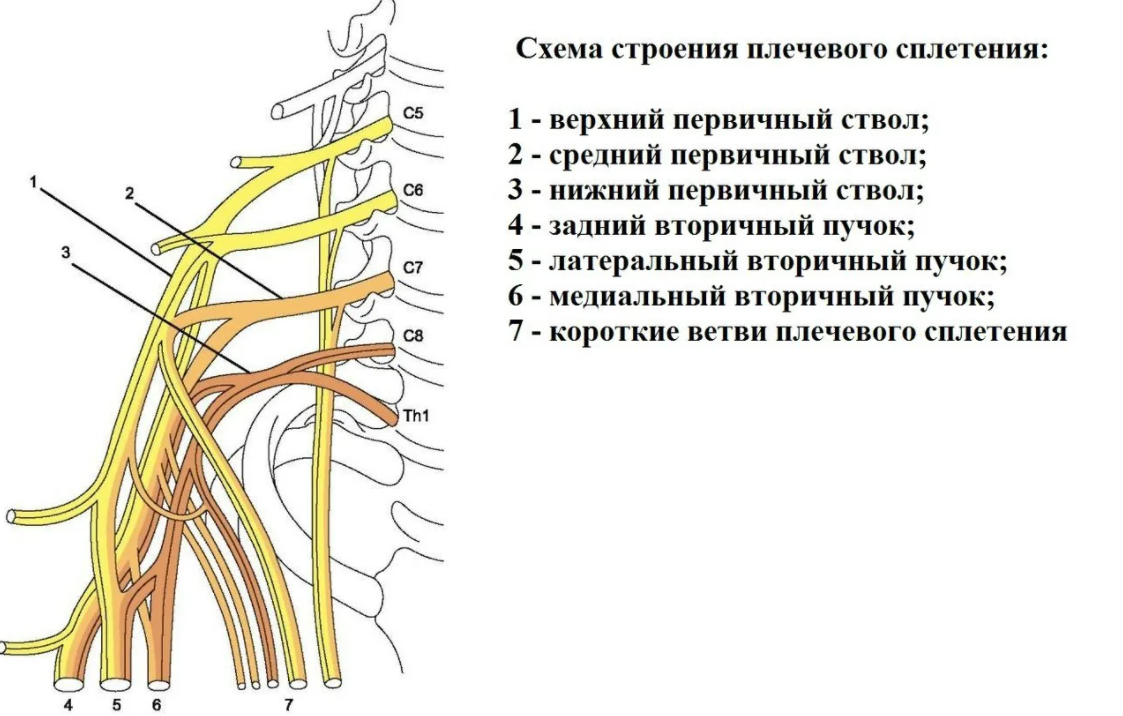
Средний и верхний ствол находятся выше подключичной артерии, нижний – сзади нее. Образуют надключичную часть сплетения, от которой отходят ветви.
Каждый ствол делится на переднее и заднее разделение. Отрезки проходят под ключицей, идут в подмышку, входят в состав подключичной части сплетения.
Задние разделения всех стволов – это задний пучок, переднее разделение среднего и верхнего ствола – медиальный пучок. Латеральный пучок – это продолжение переднего разделения нижнего ствола. Все пучки окружают с трех сторон подмышечную артерию.
Почему интересуетесь этой темой?
Учусь на медика 91.3%
Подозреваю патологию 8.7%
Я любознательный 0%
Проголосовало: 23
Длинные ветви

К длинным нервам относят:
- Мышечно-кожный. Образован из латерального пучка. Пронизывает клювовидно-плечевой мускул, разветвляется в передней части плечевых мышц. Иннервирует мышцы – клювовидно-плечевая, двуглавая, плечевая.
- Мышечно-кожный нервы переходит в латеральный кожный нерв предплечья, который проходит по латеральной границе предплечья. Иннервирует кожные покровы в этой хоне, и область возле возвышения большого пальца руки.
- Срединный. Состоит из двух корешков, которые отходят от латерального и медиального пучков. Иннервирует мускулы предплечья, кисти, кожу на ладонях и лучевой поверхности.
- Локтевой. Начало – медиальный пучок. Иннервирует короткую ладонную мышцу, локтевой запястный сгибатель, локтевую часть глубокого сгибателя IV,V пальцев, мускул, который отводит мизинец.
- Лучевой. Иннервирует дорсальные мускулы руки, кожу на заднелатеральной поверхности нижней части плеча, кисти и предплечья. Выходит из заднего пучка.
Медиальный кожный нерв плеча отходит от медиального пучка. В средней части плеча проходит сквозь фасцию, сопровождает медиальную подкожную вену руки. Иннервирует кожные покровы в медиальной области предплечья и дистальной зоне плеча.
Короткие ветви

Описание нервов плечевого сплетения:
- Дорсальный лопаточный. Проходит вдоль медиального края лопатки, иннервирует обе ромбовидных мышцы, и мускул, которые поднимает лопатку. Образуется из верхнего ствола.
- Длинный грудной. Образован из среднего и верхнего стволов. Иннервирует зубчатую мышцу, по которой проходит.
- Надлопаточный. Образован из верхнего ствола. Проходит по дорсальной части лопатки, иннервирует надостную и подостную мускулы.
- Подключичный. Образован из верхнего ствола. Иннервирует подключичную мышцу.
- Латеральный и медиальный грудные. Входят в подключичный отдел плечевого сплетения, сформированы из всех трех стволов. Отрезки отходят в переднюю грудную поверхность, иннервируют малую и большую грудные мышцы.
- Подлопаточный. Отходит от подключичной части, образован из всех трех стволов. Спускается несколькими ветвями к передней части подлопаточного мускула, иннервирует ее, большую круглую мышцу. Ветвь нерва, которая идет по латеральному краю лопатки, называется грудоспинным нервом, который иннервирует широчайшую мышцу спины.
- Подмышечный нерв сформирован из среднего и верхнего стволов. Идет к задней поверхности плеча через четырехстороннее отверстие. Иннервирует подмышечный нерв дельтовидную, малую круглую мышцы, плечевой сустав. Кожная ветвь иннервирует кожные покровы в дельтовидной зоне, прилегающие участки заднелатеральной плечевой поверхности.
https://youtube.com/watch?v=yABmxYzrp_8
Методы диагностики и лечения
При поражении плечевого сплетения необходимо посетить невролога. Диагностика начинается с осмотра плеч, рук, запястий, ладоней. Врач отмечает наличие отечности, деформации, снижение рефлексов и мышечной силы, нарушение подвижности.
Инструментальные методы диагностики:
- рентген грудной клетки;
- электромиография – проверка работы нервов и мышц;
- МРТ головы и плечевого пояса;
- контрастная миелография;
- гистаминовые пробы.
Для выявления воспалительного процесса назначают общий анализ крови. При бактериальных инфекциях проводят тесты для выявления чувствительности патогенов к антибиотикам.
Методы терапии зависят от причины болезни. При разрывах волокон назначают операцию. Если наблюдается надрыв или растяжение – показано ортопедическое лечение. Руку обязательно обездвиживают при помощи бандажа или гипсовой повязки.
При инфекционных и воспалительных болезнях назначают антибиотики, средства для улучшения кровообращения, процессов обмена, обезболивающие мази, таблетки, уколы, новокаиновые блокады. Физиопроцедуры – ультрафонофрез, УВЧ, рефлексотерапия, массаж.
Возможные осложнения – атрофия мышц, контрактура суставов, вегетативно-дистрофические нарушения, полная или частичная потеря подвижности плеча или всей руки.
https://youtube.com/watch?v=V21CRzTyAkA
Блокады плечевого сплетения
В связи с тем, что зона иннервации плечевого сплетения чрезвычайно обширна, блокаду его нервных стволов используют в качестве анестезии при оперативных вмешательствах на верхнем плечевом поясе и руке. Такая анестезия по сравнению с общим наркозом более безопасна и имеет меньше нежелательных последствий.
В современных техниках проведения блокад используется 4 доступа к плечевому сплетению:
- Межлестничный. Этим доступом пользуются при операциях на ключице, фиксации ключично-акромиального сочленения, открытом вправлении привычного вывиха плечевого сустава, вмешательства на верхней трети плеча.
- Надключичный и подключичный доступы. Используют при оперативных вмешательствах в зоне иннервации кожно-мышечного, лучевого и срединного нервов (фиксация спицами плечевой кости, операции на локте);
- Аксиллярный. Применяется при вмешательстве в области предплечья и кисти.
После того, как выбран доступ, используют ту или иную технику проведения анестезии.
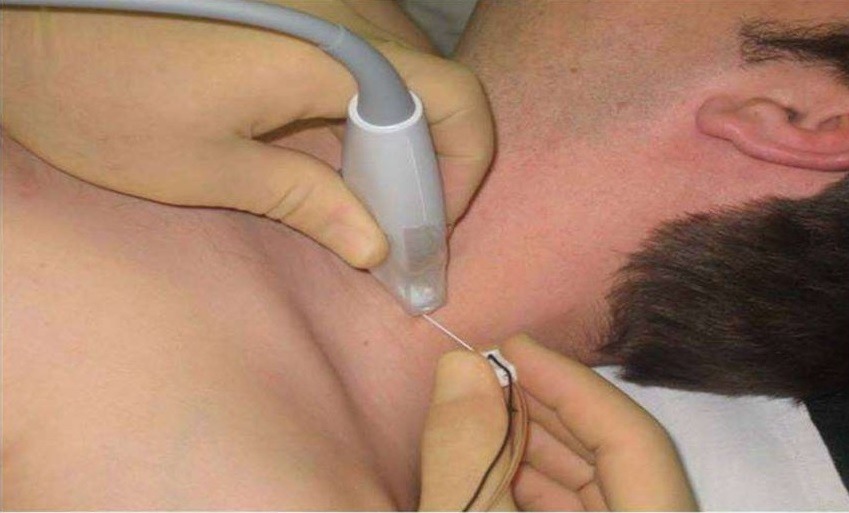
Межлестничная блокада
Межлестничной блокадой с доступом по Соколовскому чаще всего пользуются, когда надо обезболить плечо и предплечье для выполнения оперативного вмешательства или при невозможности проведения блокады подмышечным доступом. Возможным осложнением является случайное введение анестетика в расположенную рядом позвоночную артерию с последующим развитием большого эпилептического припадка.
Анестезия по Куленкампфу
Выполняется из надключичного доступа при операциях на верхней конечности. Проводниковая блокада по Куленкампфу позволяет обезболить руку на всем ее протяжении, включая кисть. К возможным осложнениям можно отнести повреждение плевральной оболочки и ткани легкого.
Любая патология плечевого сплетения требует квалифицированной медицинской помощи. В противном случае неизбежно развитие тяжелых осложнений приводящих к значительному снижению двигательной функции плечевого пояса и мышц верхней конечности, а нередко и инвалидности.
Причины патологии
Самая распространенная причина поражения этого сплетения – травма, что объясняется близостью нервных пучков к подвижным структурам верхнего плечевого пояса.
Травматические повреждения
Причиной чаще является прямая травма и значительное растяжение, иногда даже до разрыва волокон. Причиной могут стать автодорожные (у мотоциклистов) или спортивные травмы. Отдельно выделяют плексит в результате родовой травмы. К другим причинам повреждения относят:
Клювовидно-плечевая мышца
- Хроническое внешнее сдавление. Возникает при ношении рюкзаков или других тяжелых грузов, особенно с одной стороны.
- Сдавление в местах анатомических сужений. Нервные пучки могут сдавливаться при прохождении между ключицей и первым ребром, в области верхнего отверстия грудной клетки, в пространстве между передней и средней лестничными мышцами. Как правило, это происходит при наличии индивидуальных анатомических особенностей скелета.
- Гиперабдукционный синдром. Под этим термином понимают сдавление сосудисто-нервного пучка между клювовидным отростком и малой грудной мышцей при резком отведении плеча в сторону (во время крепкого сна, например). Встречается этот синдром редко.
Другие причины
Речь идет об инфекции (туберкулез, бруцеллез, сифилис), нарушении обмена веществ (сахарный диабет, подагра), сдавлении опухолью, гематомой, увеличенными лимфатическими узлами, повреждении в результате проведения оперативного вмешательства (ятрогенное повреждение).
Анатомия
Формирование корня
Из спинного мозга выходят пары нервных корешков . Каждый состоит из переднего и моторного корня, а также заднего и сенсорного корня . Последний имеет расширенную оливковую область, называемую « спинномозговым ганглием » . Моторные корни обычно меньше в диаметре, чем чувствительные корни, которые содержат больше волокон (кроме Т1).
На уровне каждого поперечного отростка в поперечной бороздке моторные и сенсорные корешки, выходящие из одного уровня спинного мозга, объединяются, образуя « спинномозговой нерв » . Каждый из них выходит из позвоночного канала через межпозвоночное отверстие и проходит за позвоночной артерией .
Пройдя всего несколько сантиметров, спинномозговые нервы разделяются на две смешанные ветви : переднюю (или вентральную) и заднюю (или дорсальную) ветви. В состав плечевого сплетения входят только брюшные ветви . Каждая из этих ветвей также получает серую сообщающуюся ветвь от симпатического ствола и содержит двигательные волокна симпатической нервной системы .
Таким образом, плечевое сплетение образовано из пяти корней, которые представляют собой вентральные ветви пятого (C5), шестого (C6), седьмого (C7) и восьмого (C8) шейных нервов, а также первого грудного нерва (T1). Непостоянно могут быть второстепенные анастомозы от вентральных ветвей C4 и T2.
Внутренняя конфигурация
Как упоминалось выше, плечевое сплетение образовано пятью корнями, отходящими от пяти вентральных ветвей от C5 до T1. Различные анастомозы составляют сплетение , которое последовательно организовано в корни, стволы, отделы и пучки.
- корни C5 и C6 сливаются, образуя верхний ствол плечевого сплетения, корень C7 находится в начале среднего ствола, а корни C8 и T1 сливаются, образуя нижний ствол .
- каждый из этих стволов делится на спинную и вентральную ветви . Три спинных ветви объединяются, образуя задний пучок . Брюшные ветви верхнего и среднего стволов объединяются в боковой пучок . Вентральная ветвь нижнего ствола становится медиальным пучком .
Таким образом, задний пучок содержит волокна от всех корней, боковой пучок содержит волокна от корней C5, C6 и C7, а средний пучок содержит волокна от корней C8 и T1.
Форма и отчеты
Плечевое сплетение образует треугольник (основание которого медиальное, а вершина – латеральное). Его основание располагается на уровне позвоночника от С4 до Т1, а верх – на уровне подмышечной впадины .
Плечевое сплетение в своей дистальной части расположено позади малой грудной мышцы ; на этом же уровне проходит подмышечная артерия позади латерального и медиального пучков и располагается под срединным нервом .
Залоговые ветви
Корни дают начало нескольким коллатеральным нервам , которые в строгом смысле слова берут начало не в плечевом сплетении. Это о :
- спинной лопаточной нерва от C5;
- длинная грудная клетка нерв (или Чарльз Белла) , происходящая из C5, C6 и C7 иногда и который иннервирует передние зубчатые мышцы ;
- ветвь диафрагмального нерва от C5;
- нервы лестничных и длинных мышц шеи от С5 до С8;
- первый межреберный нерв от Т1;
- первой белой ответвления от Т1.
Что касается стволов, то только верхний, содержащий волокна от корней C5 и C6, дает коллатеральные нервы. Это:
- suprascapular нерва ;
- нерв подключичной мышцы .
На уровне пучка коллатеральные нервы:
- для боковой балки:
- для медиального пучка в следующем порядке:
- медиальный грудные нерв , который содержит волокно от корней C8 и T1;
- медиальный кожный нерв плеча , который содержит волокна от корней C8 и T1;
- Медиальный кожный нерв предплечья , который содержит волокно из корней C8 и T1;
- для заднего пучка в порядке:
- выше лопатка нерв , который содержит волокно , происходящий из корней С5 и С6;
- торакодорсальный нерв , который содержит волокно , происходящий из корней С6, С7 и С8;
- уступает лопатку нерв , который содержит волокно , происходящий из корней С5 и С6.
Терминальные отделения
Три пучка образуют четыре терминальных нерва, возникающих из их отделов и анастомозов . Боковой пучок делится на три ветви, медиальный и задний пучки на две ветви. Одна из ветвей бокового пучка образует мышечно-кожный нерв ; две другие ветви каждая анастомозирует с ветвью медиального пучка, образуя срединный нерв и локтевой нерв . Задний пучок дает подмышечный нерв и лучевой нерв .
Содержимое различных ветвей терминала:
- для кожно-мышечного нерва – примерно 6000 аксонов от корней C5, C6 и C7;
- для срединного нерва – около 18 000 аксонов от корней C6, C7, C8, T1 и иногда C5;
- для локтевого нерва – около 16 000 аксонов от корней C8, T1 и иногда C7;
- для лучевого нерва – около 19 000 аксонов от корней C5, C6, C7, C8 и иногда T1;
- для подмышечного нерва – примерно 6000 аксонов, отходящих от корней C5 и C6.
Частые вопросы
Какие функции выполняет плечевое нервное сплетение?
Плечевое нервное сплетение обеспечивает движение и чувствительность верхней конечности, включая плечо, предплечье, кисть и пальцы.
Какие структуры входят в состав плечевого нервного сплетения?
Плечевое нервное сплетение состоит из нервов, происходящих от шейных сплетений, включая лучевой, плечевой, медиальный, аксиллярный и субсапулярный нервы.
Какие заболевания или повреждения могут затронуть плечевое нервное сплетение?
Плечевое нервное сплетение может быть затронуто различными состояниями, такими как травмы, компрессионные невропатии, опухоли или воспалительные процессы, что может привести к симптомам, таким как онемение, слабость или боли в области плеча и руки.
Основные заболевания
Патологии плечевого сплетения:
- Невропатия. Дегенеративно-дистрофическое поражение нервных волокон. Основные причины – диабет, алкогольная зависимость. Патологический процесс охватывает один или несколько пучков.
- Невринома. Чаще всего локализуется в верхнем первичном столбе. Это плотная опухоль размером до 4 см, имеет гладкую поверхность.
- Неврит. Воспаление нервов на фоне вирусной или бактериальной инфекции, травмы.
Патологии сопровождаются стреляющей, ноющей болью. Место локализации болевого синдрома – от плеча к локтю, кисти, иногда отдает в лопатку. Возникает паралич, парез, онемение, мышечная атрофия. Неприятные ощущения усиливаются по ночам. Дополнительно наблюдается отечность, похолодание верхних конечностей, кожа приобретает синюшный оттенок. В 30% случаев болезни приобретают хроническое течение.
Короткие ветви[править | править код]
К коротким ветвям относятся следующие 8 нервов:
- Дорсальный нерв лопатки (n. dorsalis scapulae) — иннервирует мышцу, поднимающую лопатку, большую и малую ромбовидные мышцы;
- Длинный грудной нерв (n. thoracicus longus) — иннервирует переднюю зубчатую мышцу;
- Подключичный нерв (n. subclavicularis) — иннервирует подключичную мышцу;
- Надлопаточный нерв (n. suprascapularis) — иннервирует надостную и подостную мышцы, капсулу плечевого сустава;
- Подлопаточный нерв (n. subscapularis) — иннервирует подлопаточную и большую круглую мышцы;
- Подмышечный нерв (n. axillaris) — дельтовидную и малую круглую мышцы, капсулу плечевого сустава, а также кожу верхних отделов боковой поверхности плеча;
- Грудные ветви (rr. pectorali) — ветви к большой и малой грудной мышце;
- Грудоспинной нерв (n. thoracodorsalis) — иннервирует широчайшую мышцу спины.
Причины патологий плечевого сплетения
Причины:
- спортивные, бытовые травмы плечевого пояса – вывих плечевого сустава, перелом ключицы, первого ребра;
- постоянное ношение тяжелых предметов на одной стороне – происходит хроническое сдавливание волокон;
- анатомические особенности скелета, при которых пережимаются нервные пучки;
- инфекционные патологии – туберкулез, сифилис, бруцеллез;
- нарушение процессов обмена – подагра, сахарный диабет;
- опухоли, гематомы, воспаленные лимфатические узлы, которые сдавливают волокна.
У детей плексит развивается на фоне родовой травмы.
Диагностика
Диагностику проводит врач-невролог или нейрохирург. Однако только осмотра больного недостаточно для того, чтобы точно выявить уровень поражения нерва и спланировать тактику лечения. Для этого используют дополнительные методы диагностики.
- Исследование проводимости нерва и электромиография. Являются основными методами, позволяющими идентифицировать уровень поражения нервного пучка, что является определяющим при выборе варианта хирургического лечения.
- Магнитно-резонансная томография (МРТ). Этому методу отдается предпочтение при диагностике компрессионных и других нетравматических плексопатий.
- КТ – миелография. Является «золотым стандартом» при диагностике отрыва корешка.