Плексит плечевого сустава: лечение
Немного анатомии
Плечевое сплетение сформировано нервными волокнами, выходящими из шейного и грудного отделов спинного мозга. Вместе с кровеносными сосудами они образуют задние, наружные и внутренние нервные пучки, которые создают своеобразный кокон вокруг подмышечной артерии.
Нервные волокна иннервируют мышцы и кожу плечевого пояса и обеспечивают двигательную активность верхних конечностей, заканчиваясь мелкими нервными ответвлениями в кистях рук. Пучки образованы нервами двух видов: двигательными и чувствительными. Поэтому при поражении плечевого сплетения отмечается не только онемение конечности, но и утрата подвижности (парезы, параличи).
Симптомы
Заболевание в своем развитии проходит две стадии, каждая из которых отличается определенным набором симптомов. На первой, неврологической стадии, у пациентов появляется плексалгия – боль в нервном сплетении. Возникает она сначала в центре самого нервного пучка, а потом распространяется на периферию. Боль характерно появляется в руке, после чего пациент неспособен ею нормально работать.
По характерным жалобам врач легко определит патологию
Если надавить на плечо или постараться его помассировать, то боль усиливается еще больше. Появляется симптоматика и с утра, если человек неудобно спал на пораженной стороне. Болезненность носит стреляющий и сверлящий характер, при стихании остаются ноющие дискомфортные ощущения, как при артрозе. Нижняя часть конечности подвергается парестезии, ослабляется пульс на запястье, появляются характерные изменения на ногтях.
Вторая стадия плексита носит название паралитической. Развивается она после того, как нервные стволы полностью поражены и утрачивают свою способность проведению сигналов. В результате потери функциональности боль ощущается намного сильнее – некоторые пациенты не могут даже писать, завести руку за спину. У ряда больных на фоне паралитической стадии развивается парез или мышечный паралич – немеет шейно-плечевая зона. Мышечные пучки не получают сигналы к действию от нейронов, поэтому активное сокращение мышц не происходит, теряется тонус волокон и развивается гипотрофия. Через некоторое время утрачиваются мышечные рефлексы.
При потере нормальной связи между нервами и тканями закономерным результатом становится ухудшение кровообращения. Кожа в области ключицы и плеча становится бледной из-за дефицита кровоснабжения. Симптомы со стороны кровеносных сосудов, как правило, развиваются уже на последней стадии заболевания.
СПРАВКА! Нарушение трофики тканей сопровождается легкими цианозом и характерным лоснящимся видом кожи, которая истончается и становится более сухой.
Среди наиболее общих симптомов при плексите пациенты отмечают следующие:
- острая болезненность в зоне повреждения нервных сплетений;
- усиление болезненности в конечности при физической нагрузке;
- ощущение холода, онемения;
- при повышенной физической активности появляется отечность мягких тканей;
- мышцы становятся слабыми и вялыми;
- существенно снижается чувствительность в конечности;
- бледнеет кожный покров;
- увеличивается потоотделение, что особенно заметно по ладоням.
Если не игнорировать симптомы плексита плечевого сустава и своевременно обращаться в клинику, то есть высокие шансы на купирование боли и предотвращение дальнейшего прогрессирования заболевания.
Классификация
Плексит плечевого сплетения может быть трех видов – нижним, верхним и тотальным. При нижнем плексите болезненность преимущественно ощущается в районе локтя и предплечья. Верхний плексит сопровождается болью в области шейных позвонков и ключицы. Тотальное поражение включает в себя все виды патологических ощущений.
В зависимости от причин, которые спровоцировали появление плексита, классификация выделяет следующие разновидности заболевания:
- травматический плексит, который вызван повреждениями любого рода;
- инфекционно-аллергический – такой вид плексита вызван аномальной реакцией организма на введенную вакцину;
- инфекционный – является следствием инфекционного процесса, протекающего в организме;
- дисметаболический – результат аномального обмена веществ;
- токсический – заболевание является результатом накопления и отравления организма токсинами;
- компрессионно-ишемический – возникает в результате сдавления нерва и нарушения кровообращения.
Симптомы: как не пропустить заболевание?
В процесс воспаления вовлекается нервное волокно или полностью ствол. Объем поражения определяет клиническую симптоматику. Пациент испытывает резкие боли в области плечевого сустава. Шейная, лопаточная область, верхняя конечность становится болезненной. Плексопатия бывает право- и левосторонняя, нередко в процесс вовлекаются одновременно 2 сплетения. Плечевой сустав значительно отекает, нарушается чувствительность, понижаются рефлексы.
Неврологическая форма болезни характеризуется болью в пораженном сочленении.
При невралгической форме выражена резкая болезненность, усиливающаяся при движениях. Болевые приступы при плечевой плексопатии бывают простреливающими, ноющими, сверлящими. Для паралитической разновидности характерно резкое снижение силы в верхней конечности, при полном параличе движения отсутствуют. Парестезия проявляется преимущественно в дистальном отделе. Для плексопатии характерны следующие типичные симптомы:
- болевой синдром;
- слабость и паралич мышц плеча и предплечья;
- атрофия сгибателей;
- сниженная чувствительность кожи на пальцах и верхней конечности.
У детей
По статистике, родовой плексит диагностируется в среднем у двух детей на тысячу новорожденных. Причиной развития этой патологии являются проблемы во время родов. Часто они связаны с неправильным положением плода. Травма возникает вследствие избыточного растяжения нервов, их придавления к костным образованиям. Если плечевое сплетение растягивается слишком сильно, разрываются мелкие сосуды и образуются гематомы внутри оболочек нерва. Гематома и преследующее формирование спаек и рубцов ведет к сдавлению нерва. Итогом может стать паралич верхней конечности.
Очень важно, чтобы такая патология была выявлена своевременно, так как запоздалое лечение может привести к развитию тяжелых нарушений. У новорожденных травму плечевого сплетения определяют по пассивному положению руки
В процессе лечения применяют бинты и пластмассовую шину, чтобы правильно зафиксировать руку. Применяются и другие методы лечения.
Если консервативные методы не дают желаемых результатов, хирургическое вмешательство проводится в более старшем возрасте малыша.
Симптомы и признаки плексопатии
Плечевая плексопатия по МКБ-10 классифицируется еще на несколько видов в зависимости от локализации поражения нервных сплетений. По этому критерию выделяются наиболее распространенные виды заболевания:
- плечевая плексопатия (G54.0). Из всех видов встречается чаще остальных, в основном возникает после травмы;
- плексопатия Дюшена Эрба (G54.1). Развивается при поражении корешков C5 и C6, проявляется в параличе подостной, двуглавой плечевой и дельтовидной мышц плеча;
- крестцовая плексопатия и поясничная плексопатия (G1). В большинстве случаев развивается на фоне дегенеративных процессов в межпозвоночных дисках при протрузиях или грыжах;
- шейная плексопатия (G2). Поражение нервных сплетений на уровне C2-C3, которые отвечают за мышцы надплечий и задней поверхности шеи, частично лица и волосистой части головы.
Плексопатия плечевого сплетения по МКБ 10 идет самой первой, поскольку и встречается чаще остальных. Это объясняется расположением нервного узла – он находится в таком месте, что постоянно подвергается высокому риску травмы. Именно поэтому посттравматическая плечевая плексопатия диагностируется у большинства пациентов, обратившихся с характерными жалобами.
Плексопатия протекает в 2 стадии:
- невралгическая. Предполагает появление спонтанных болей, усиливающихся при сдавливании пораженного сплетения, в частности, при различных движениях;
- паралитическая. На этом этапе возникают парезы и параличи. Они затрагивают только те мышцы, которые иннервируются пораженными нервными сплетениями.
На второй стадии также ухудшаются рефлексы, нарушается тактильная чувствительность, появляется отечность и вазомоторные расстройства. Посттравматическая плечевая плексопатия чаще всего вызывает боль в над- и подключичной области, которая иррадиирует в руку. По мере течения болезни возникает отечность кисти, бледность и цианоз рук, потливость ладоней.
Стадии и симптомы плексита
Любой плексит имеет стадийное течение:
- Первая стадия, невралгическая. Наблюдается легкое нарушение чувствительности в области очага поражения и болевым синдром.
- Вторая стадия, паралитическая. Характеризуется усилением интенсивности боли при движении или давлении на зону поражения.
Для плексита характерно постепенное нарастание симптоматики. Симптомы:
- гипестезия (снижение чувствительности);
- нарушение функций конечности (уменьшается объём движений в суставе, трудно выполнять точные движения);
- болевой синдром;
- парез или паралич конечности;
- нарушение трофических процессов в мышце, и, как следствие, ее атрофия.
Описание и причины плечевого плексита

Плечевой плексит имеет неврологическую основу. Характеризуется поражением нервных скоплений, расположенных в области плеча. Основными проявлениями наряду с болевым синдромом являются потеря функциональности руки со стороны нервного расстройства, чувствительные нарушения в эпидермисе и мышечных тканях, нарушения в кровоснабжении участка.
Заболевание локализуется в области повреждения или компрессии нервных стволов, выходящих из позвоночного канала на уровне плечевого пояса. Может быть как верхним, так и нижним, а также обширным, охватывающим весь плечевой участок. Первопричинами патологии служат:
- Механическое травмирование, ранение, резкое выдергивание конечности.
- Инфекционное воспаление в результате ряда тотальных заболеваний (сифилис, опоясывающий герпес и т.д.).
- Отравляющее воздействие токсинами различной природы.
- Сдавливание внутренними патогенными новообразованиями – опухолями, кистозными капсулами, аневризмами, гематомами.
- Нарушение метаболических процессов в результате диабетического синдрома и т.д.
- Аутоиммунные нарушения.
Решением проблемы лечения и восстановления после болезни занимаются врачи разных областей медицины. Важна совместная работа невролога с узконаправленными специалистами: травматологами, ортопедами, гинекологами, ревматологами, хирургами и акушерами.
Самой распространенной первопричиной развития заболевания служит посттравматическое разрушение нервных волокон. Повредить нейронные скопления можно во время перелома ключичной кости, вывихе суставной зоны, растяжении, разрыве связочных структур, сильном ударе по поверхности плеча или о статичный предмет, проникающих ранах различного характера. Развитие патологии происходит и при систематическом незначительном травмировании: длительном использовании костыля, работе с вибрирующими инструментами. Нередко развитие плексита в результате нанесения родовой травмы, при высвобождении младенца из родовых путей.
Второй по распространенности является компрессионная причина, характеризующаяся присутствием патогенных очагов, длительно сдавливающих нервные скопления. У лежачих пациентов нарушение проявляется в результате длительного расположения конечности в неудобном положении. Внутренними факторами служат растущие аневризмы, опухолевые образования, гематомы, отечности после механического повреждения, увеличение лимфатических скоплений.
При сопутствующих тотальных заболеваниях может возникнуть инфекционный плексит. Нередко причиной болезни служит диабетический фон, подагра. Редко встречается послеоперационное повреждение сплетений, возникающее в результате некорректного хирургического вмешательства.
Причины
Плечевое нервное сплетение сформировано нижними шейными и верхними грудными спинномозговыми нервами.
К их воспалению могут привести следующие факторы:
- Травматические повреждения – вывихи, переломы, ранения, растяжения связок и ушибы в районе ключицы и плечевого сустава.
- Длительно раздражающее воздействие на нервы, образующие плечевое сплетение в связи с особенностями профессиональной деятельности (влияние вибрации), сдавливание нервных ветвей при неудобной позе во время сна, ходьбе с костылями.
- Грудной или шейный остеохондроз.
- Переохлаждение.
- Родовая травма у ребенка.
- Патологии лимфатических узлов.
- Вирусная или бактериальная инфекция (цитомегаловирус, герпес и т. д.).
- Сдавливание нервных волокон злокачественными новообразованиями, добавочными шейными ребрами или аневризмой – патологическим выпячиванием стенки близлежащего кровеносного сосуда.
- Нарушение обмена веществ и сопутствующие ему заболевания – диабет, подагра и др.
Диагностика
Поставить предварительный диагноз плексопатия плечевого сплетения врач может уже на основании жалоб пациента. Жалобы при плексите довольно характерные, их трудно спутать с другими заболеваниями. Дифференциация проводится с полинейропатией, плечелопаточным периартритом. Однако для уточнения проводятся и другие методы диагностики, позволяющие конкретизировать повреждение в лопаточно-плечевой зоне.
Прежде всего, врачу помогут рентгеновские снимки и магнитно-резонансная томография. Рентген является обязательным и дает информативную визуализацию, особенно при травматическом повреждении, если есть вывих плеча или перелом. При необходимости также проводится:
- электронейрография,
- электромиография,
- компьютерная томография,
- ультразвуковое исследование.
Диагностика и лечение
Каковы причины воспаления
Плексит плечевого сплетения — заболевание воспалительной природы, к которому могут привести следующие причины:
- Травматический вывих плечевого сустава. Головка плечевой кости, выходя из соответствующей скелетной впадины может не только придавить нервные волокна, но и разорвать их. Посттравматические плексопатии после вывиха плечевой кости – достаточно часто встречаемое явление.
- Шейный остеохондроз. Нервный пучок проходит в очень узкой щели между ключицей и первым ребром. Напряженные вследствие остеохондроза мышцы могут оказывать механическое давление на нервное волокно. Человек чувствует онемение в конечностях, может просыпаться ночью для того, чтобы восстановить ее чувствительность.
- Инфекция (патогенные бактерии, вирусы, простейшие микроорганизмы, попадающие в нервные волокна экзо- или эндогенным путями). Как разновидности данного фактора риска – токсины, образующиеся в результате деятельности микробов. Тогда такое воспаление носит инфекционно-токсический характер.
- Аллергия (например на введение определенных вакцин или сывороток, инородного белка).
- Отравления ядами различного происхождения (суррогатный алкоголь, соли тяжелых металлов, соединения ртути и прочие).
- Радиационные облучения в дозах, превышающих предельно допустимые уровни.
- Эндокринные проблемы в организме. Примером может служить сахарный диабет или подагра. Не последнюю роль играет недостаток или избыток гормонов щитовидной железы.
- Длительное давление на сплетение, например, когда на плече кто-то лежит. Аналогичная картина может развиваться, когда человек длительное время лежит на животе, развернув голову в одну сторону. Такой механизм развития патологии носит название компрессионно-ишемическим.
- Опухоли либо гематомы в области ключицы, плеча и даже верхней части лопаток.
- Увеличение лимфатических узлов, расположенных в этом районе туловища.
- Неправильно сформированная осанка – приобретенные либо наследственные дефекты развития позвоночника.
Плексит плеча может рассматриваться как профессиональная патология, если при исполнении своих профессиональных обязанностей человек работает с дрелью или любым другим вибрирующим инструментом, либо производит давящие движения плечом.
Среди факторов риска можно назвать и хождение на костылях.
Причины развития, формы, проявления и терапия тазового плексита
- Основные причины
- Симптомы
- Стадии заболевания
- Формы недуга
- Диагностика
- Лекарственная терапия
- Осложнения
Тазовый плексит, который ещё иногда называется пояснично-крестцовым – это воспалительное заболевание крупных нервных сплетений, которые образуются из передних ветвей спинного мозга. Вне зависимости от того, что стало причиной патологии, кроме воспаления начинается разрушение структуры нервной ткани.
Основные причины
Нередко заболевание развивается в момент родов и является родовой травмой. Кроме того, его причиной могут стать:
- Длительное сдавление сплетения, которое может случиться из-за опухоли.
- Инфекции, которые перешли из близлежащий органов на область нервов.
- Вакцинирование, после которой может развиться аллергия, разрушающая собственные нервные волокна.
- Интоксикация солями тяжёлых металлов.
- Сахарный диабет.
- Подагра.
Иногда бывает и так, что факторы появления заболевания установить не удаётся.
Симптомы
Основной симптом патологии – боль, которая появляется в области поясницы и отдаёт в ногу – бедро, голень, стопу. Боль может усиливаться в несколько раз при попытке пошевелить ногой.

В результате патологии может диагностироваться снижение чувствительности кожи на ноге, постепенно развивается слабость в нижних конечностях, что нередко приводит к тому, что человек будет не в состоянии двигать ногами.
Из других симптомов присутствуют отёк, бледность кожи, её холодность при пальпации, ломкость ногтей.
Стадии заболевания
На сегодняшний день врачи выделяют две стадии развития недуга. Первая носит название невралгическая. В этом случае преобладают симптомы, которые связаны с раздражением нервных волокон – боль, которая усиливается при попытке подвигать ногой. Она часто возникает не только в мышцах, но и в коже.
Вторая стадия – паралитическая. Здесь на первое место выступают симптомы нарушения нормальной деятельности нервных волокон – слабость, отёк, нарушение трофики мягких тканей.
Формы недуга
Формы тазового плексита зависят от того, как он появился. Травматический начинается после травмы нервного сплетения, компрессионно-ишемический развивается после сдавливания на протяжении длительного периода времени, инфекционный связан с попадание микробов. Также есть и другие формы, например:
- Инфекционно-аллергическая.
- Токсическая.
- Дисметаболическая.
Знать форму тазового плексита необходимо для того, чтобы лечение было на самом деле действенным.
В зависимости от стороны, на которой развивается плексит, он может быть правосторонним, левосторонним, двухсторонним.
Лекарственная терапия
Основное лечение направлено на устранение причины заболевания. Если причиной стала инфекция, то проводится адекватная антибактериальная терапия, однако проводить её можно только после результата анализа чувствительности выявленных микроорганизмов к антибиотикам.
При травматическом и компрессионном плексите чаще всего основное лечение – оперативное, так как очень часто сдавление нервных узлов может происходить за счёт крови, которая скопилась в области малого таза.
Вне зависимости от формы плексита, во время его лечения обязательно вводятся обезболивающие препараты, витамины группы А, С, В. Проводится физиолечение – магнитотерапия, ультравысокочастотные токи. Назначается курс лечебной физкультуры, который проводится под строгим контролем специалиста.
Осложнения
Если лечение патологии начато не своевременно, то вполне возможно, что останутся те или иные неврологические осложнения, и чаще всего это параличи и слабость в ногах.
Диагностика и лечение плечевой плексопатии
В случае возникновения первых признаков заболевания нужно как можно быстрее обратиться к врачу-неврологу. Постановка правильного диагноза проводится на основании жалоб пациента, данных осмотра, а также лабораторных и инструментальных методов исследования
Очень важно проведение ЭНМГ-исследования (электронейромиография), которое позволяет оценить состояние каждого нерва, берущего начало от плечевого сплетения
Для лечения плексопатии невролог использует следующие препараты:
- Обезболивающие препараты, в том числе в виде уколов, для снятия болевых ощущений.
- При слабости в мышцах и параличах назначаются антихолинэстеразные препараты – прозерин и галантамин.
- Для улучшения обмена веществ в пораженных нервах применяется АТФ, лидаза, ноотропные препараты, а также витамины B1 и B12.
Если заболевание вызвано травмой, то показано хирургическое лечение. В ходе операции врач освободит нервные волокна из «зажима», сформированного поврежденными окружающими тканями. Оперативная тактика показана и в том случае, если плексопатия вызвана опухолью (синдром Панкоста).
Когда заболевание приобрело хроническое течение, полезным может быть санаторно-курортное и физиотерапевтическое лечение. Неплохой эффект оказывают лечебная физкультура и физиотерапия.
Плечевая плексопатия — симптомы
Первое, на что стоит обратить внимание — периодические боли в руке. Причем характер боли волнообразный
Боль усиливается, если пациент пытается повернуть или наклонить голову или пошевелить рукой. Болевые ощущения не постоянны. Могут полностью исчезать на несколько дней. Периодически возникают неприятные ощущения в области шеи и затылка. Через некоторое время пациент замечает, что ему трудно держать голову (начинается ослабление мышц шеи). Еще одним из побочных симптомов могут являться приступы икоты в следствие раздражения диафрагмального нерва, который располагается рядом с плечевым сплетением.
Частые вопросы
Каковы основные симптомы плексопатии плечевого сустава?
Основные симптомы плексопатии плечевого сустава включают боль в плече, онемение, слабость и ограничение движения. Также может наблюдаться уменьшение силы в руке и плече.
Какие факторы могут способствовать развитию плексопатии плечевого сустава?
Факторы, способствующие развитию плексопатии плечевого сустава, могут включать травмы, повреждения нервов, повторяющиеся движения, инфекции, опухоли и некоторые медицинские состояния, такие как диабет.
Каковы методы лечения плексопатии плечевого сустава?
Методы лечения плексопатии плечевого сустава могут включать физическую терапию, лекарства для уменьшения боли и воспаления, инъекции, хирургическое вмешательство в случае серьезных повреждений, а также альтернативные методы, такие как акупунктура.
Частые вопросы
Каковы основные симптомы плексита плечевого сустава?
Основные симптомы плексита плечевого сустава включают боль, онемение, слабость и ограничение движения в области плеча. Также может наблюдаться отечность и изменение цвета кожи.
Каковы возможные причины развития плексита плечевого сустава?
Плексит плечевого сустава может быть вызван травмой, хирургическим вмешательством, инфекцией, опухолями или воспалительными заболеваниями, такими как артрит.
Как диагностируется и лечится плексит плечевого сустава?
Диагностика плексита плечевого сустава может включать в себя физикальное обследование, рентгенографию, магнитно-резонансную томографию (МРТ) или электромиографию. Лечение может включать физиотерапию, лекарственную терапию, инъекции, а также в некоторых случаях хирургическое вмешательство.
Симптоматика заболевания
Клиническая картина плечевого плексита обычно классическая со стандартным набором симптомов, чего не скажешь о первоисточнике болезни. В плече сосредоточено большое количество сплетений нервных волокон, эта часть тела сама по себе имеет сложное строение и относительно большие размеры, именно поэтому причин возникновения воспаления нерва может быть масса, и они очень разнообразны. Так, к числу самых распространенных можно отнести:
полученные ранее переломы костей, растяжения или вывихи костей плечевого сустава или ключицы;
Данному заболеванию подвержены даже новорожденные, у них плексит обычно вызывается травмой при родах. Растяжение или сдавливание нервных волокон может произойти из-за тяжелых родов, неправильной работы медицинского персонала, длительного прохождения ребенка через родовые пути или выпадение из них;
- сильные ушибы или пулевые ранения;
- остеохондроз, поразивший грудные и шейные позвонки;
- механическое сдавливание нерва из-за длительного нахождения тела в неудобном или однообразном положении (часто встречается у лежачих больных);
- проникновение в организм инфекции какого-либо типа;
- развитие воспалительных процессов в органах, которые расположены рядом;
- нарушение нормального обмена веществ из-за болезни.
Что касается симптоматических проявлений, то они разнятся в зависимости от формы протекания заболевания. Так, невралгический плексит сопровождается сильными болями, которые возникают неожиданно и значительно усиливаются при движении. При паралитической форме к клинической картине добавляются параличи и парезы мышц, нарушение естественной чувствительности пораженной области.
К числу общих симптомов, по которым и диагностируют заболевание, относятся:
- нарушается сгибательная функция пальцев руки;
- боль возникает не только в области непосредственного воспаления, но и отдает в нижнюю часть руки;
- чувствительность внутренней части пораженной руки нарушается.
Сужение зрачка глаза со стороны больного плеча может указывать на плексит
Иногда плексит плечевого сустава можно определить по поведению глаза, расположенного со стороны больного плеча: могут наблюдаться нарушения работы мышц века, углубление глазного яблока и сужение зрачка.
При плексите пациенты описывают болевые ощущения как ноющие, сверлящие или ломящие. Когда причиной болезни выступает активный инфекционный процесс, то утрачиваются рефлексы, появляется повышенная потливость, изменения в состоянии ногтевой пластины и отекание кисти.
Несомненно, болевой синдром значительно затрудняет жизнь, но основная опасность болезни кроется не в постоянных неприятных ощущениях. Без должного лечения нервные волокна повреждаются все больше, что вначале грозит нарушением мелкой моторики, а впоследствии – отключением всех функций и атрофией мышечной ткани.
Причины возникновения и факторы риска плексопатии
Плечевая плексопатия чаще всего возникает после какой-либо травмы, например, при длительном ношении тяжелых предметов, вывихе плеча, родовых повреждений или после автомобильной аварии. Посттравматическая плексопатия всегда связана с каким-то механическим воздействием на область плеча.
В некоторых случаях нервные сплетения в плече страдают от сдавливания опухолью. Тогда диагностируется компрессионная плексопатия. В шейной области патология встречается относительно редко.
Вторая по частоте возникновения – пояснично-крестцовая плексопатия. Она бывает связана:
- с объемным образованием за брюшиной;
- переломом тазовых костей;
- кровоизлиянием, спровоцированным передозировкой антикоагулянтов или гемофилией;
- операцией на тазобедренном суставе;
- аневризмой аорты или подвздошной артерии.
Из-за чего происходит поражение плечевого сплетения
Диагностические методы
Постановкой диагноза первоначально занимается специалист – невролог. Основной задачей является изучение анамнеза больного, осмотр, определение триггерных точек, ограничивающих степень распространения патологии. На первом диагностическом этапе происходит разграничение плексита от иных схожих аномалий, таких, как невралгия. Последняя проявляется после предшествующего охлаждения организма, не сопровождается нарушением двигательных функций органа.
После постановки предварительного диагноза пациента направляют на аппаратные исследования:
- Электронейрография. Помогает оценить интенсивность импульса, проходящего по нервным волокнам.
- Ультразвуковое обследование суставной области.
- Рентгенографическое исследование конечности, легких.
- Лабораторная аналитика состава крови, в том числе на уровень глюкозы.
- Компьютерное сканирование суставной зоны.
- МРТ плечевого сустава.
Самыми эффективными способами выявления плексита считаются МРТ и КТ. Они назначаются в случаях, когда иные методы диагностирования не показывают корректности. Диагностика проводится на специальном оборудовании высокой мощности и разрешающей способности. Отличающей особенностью является неинвазивность методик (отсутствие инструментального проникновения через ткани). Если врач выписывает направление на томографию, не следует игнорировать рекомендацию. Во многих случаях только аппаратное сканирование способно ответить на вопрос о причине возникновения заболевания.
Симптомы
Повреждение плечевого-НС и шейных корешков обуславливает нарушение односторонней иннервации плечевого пояса и снижение чувствительности его наружной поверхности (парестезия), ослабление и атрофию мышц в этой области.
При возникновении симптомов следует записаться на прием к неврологу для прохождения профильного обследования.
Компрессия подключичных сосудов и плечевого-НС проявляется болью в шее и надключичной областе, грудной клетке. Болевые ощущения отдают в предплечье и кисть, сопровождаются парестезией внутренней стороны предплечья.
Для ПП-отклонений пояснично-крестцовой локализации характерно проявление одностороннего ослабления и атрофии мускулатуры таза, онемения ног, зоны промежности, отсутствие коленного и ахиллова рефлексов.
Виды
Идиопатический плечевой неврит
Идиопатический плечевой неврит представляет собой расстройство неизвестной этиологии с асимметричным расположением плечевого сплетения. Это происходит во всех возрастных группах, но чаще встречается между третьим и седьмым десятилетием. Мужчины чаще страдают, чем женщины. Промежуточные события, происходящие за дни или недели до начала, отмечались в 28-83% случаев различным образом. Респираторные инфекции, гриппоподобные болезни, иммунизация, хирургическое вмешательство и эмоциональный стресс были обычными симптомами, в половине случаев триггеры не обнаруживались. Идиопатический плечевой неврит чаще встречается у мужчин, занимающихся энергичными атлетическими действиями, такими как борьба, поднятие тяжестей и гимнастика.
Патофизиология идиопатического плечевого неврита не полностью выяснена, это заболевание считается иммуно-опосредованным расстройством.
Идиопатический гипертрофический плечевой неврит
Эта болезнь необычна и имеет тенденцию постепенно влиять на плечевое сплетение. Болезнь продолжается в течение нескольких месяцев или даже лет, и постепенно прогрессирующая слабость и истощение сегментов, затронутых этой болезнью, является ключевым, но в то же время и часто игнорируемым симптомов.
Данное заболевание отличается от вышеописанного идиопатического плечевого неврита своим безболезненным курсом, хотя у некоторых пациентов может быть незначительная боль и слабость.
Наследственная невралгическая амиотрофия
Наследственная невралгическая амиотрофия является аутосомно-доминантным расстройством, характеризующимся повторными эпизодами паралича и сенсорными нарушениями пораженной конечности, которым предшествует сильная боль. Наследственная невралгическая амиотрофия генетически связана с хромосомой 17q25, где были обнаружены мутации в гене septin-9. Наследственная невралгическая амиотрофия – редкое заболевание, и его распространенность во всем мире неизвестна.
Начало наследственной невралгической амиотрофии происходит при рождении или позже в детстве, с хорошим прогнозом для излечения. Тем не менее, лица с наследственной невралгической амиотрофией могут иметь постоянный остаточный неврологический дефицит после повторных атак.
Синдром нейрогенного грудного выхода
Синдром нейрогенного грудного выхода характеризуется болью, парестезией и слабостью верхних конечностей, которая может усугубляться поднятием рук или частыми движениями головы и шеи. Это обычно наблюдается у женщин.
Связанная с раком плечевая плексипатия
Причастность плечевого сплетения является широко известным осложнением рака. Плехальная плексопатия в таких случаях может быть вызвана метастатическим распространением или последствием лучевой терапии при раке.
Травматическая форма плечевой плексопатии
Травма является одной из наиболее распространенных причин плечевой плексопатии. Эти травмы обычно возникают в результате несчастного случая на мотоцикле или дорожно-транспортного происшествия с высокой скоростью, падения с существенной высоты, удара. Это может произойти с проникающими травмами и огнестрельными ранениями. Это может быть результатом ятрогенной травмы. Раненым пациентам необходимо тщательно оценить последствия. Определить степень травматизма головы, шеи и плеча. При открытых травмах может быть повреждение больших кровеносных сосудов и легких, и в этом случае необходимо срочное оперативное вмешательство.
Лечение
Традиционные подходы к терапии
Лечение плексита плечевого сустава определяется врачом по результатам обследования пациента. Если болезнь выявлена на начальном этапе, от нее реально избавиться в домашних условиях, соблюдая назначенную врачом терапию. Запущенная форма плексопатии требует лечения в стационарных условиях.
В борьбе с заболеванием специалисты используют комплексный подход, с помощью которого не только купируется его симптоматика, но и устраняются причины, повлекшие его развитие. Людям, у которых диагностирована плексопатия плечевого сплетения, врачи рекомендуют лечение медикаментами. Традиционная терапия включает в себя применение препаратов с обезболивающим и противовоспалительным действием, средств для повышения проводимости в нервных волокнах и усиления циркуляции крови, цианокобаламина и тиамина.
Параллельно с приемом медикаментозных препаратов больным назначается физиотерапевтическое лечение. К методам физиотерапии, применяемым при патологии, относятся:
- массаж;
- бальнео- и лазеротерапия;
- грязелечение;
- электрофорез;
- УВЧ-терапия;
- индуктофорез;
- применение импульсных токов;
- ультрафонотерапия с гидрокортизоном и т.д.
Физиопроцедуры повышают эффективность лекарственных средств и ускоряют выздоровление.
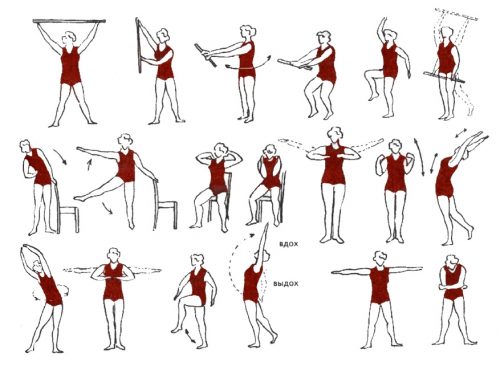
Вспомогательным методом лечения плексопатии плечевого сплетения является лечебная физкультура, которую рекомендуется проводить после завершения острого периода заболевания. ЛФК при плексите помогает снизить болезненные проявления в руке и повысить ее чувствительность. Она включает комплекс упражнений, позволяющий укрепить мышцы плеч, предплечья и кисти.
Упражнения при плексите необходимо выполнять 2–3 раза в день, уделяя каждому занятию физкультурой не менее 15 минут. В лечебный комплекс входят следующие упражнения:
- поочередное опускание и поднимание плеч;
- разведение и сведение лопаток;
- медленное сгибание рук в локтях и плечевых суставах;
- круговые и перекрестные махи руками;
- подъем прямых рук над головой;
- упражнения на шведской стенке и тренажерах (их следует выполнять под контролем инструктора).
Зарядку пациентам с плекситом плечевого сустава следует делать стоя, выполняя каждое упражнение по 7–10 раз. Кроме лечебной физкультуры им рекомендованы занятия плаванием и умеренные физические нагрузки.