Анатомия стопы и голеностопного сустава
Стопа представляют собой гибкую структуру из костей, суставов, мышц и мягких тканей, которые позволяют стоять вертикально и выполнять такие действия, как ходьба, бег и прыжки. Передняя стопа содержит пять пальцев (фаланг) и пять более длинных костей.
Середина стопы состоит из пирамидальных костей, которые образуют арки ног. К ним относятся три клиновидные кости, кубическая кость и ладьевидная кость.
Задняя часть стопы образует пятку и лодыжку. Таранная кость поддерживает кости голени (большеберцовую и малоберцовую кости), образуя лодыжку. Пяточная кость является самой большой костью в ноге.
Мышцы, сухожилия и связки проходят по поверхностям стоп, позволяя делать сложные движения
Ахиллово сухожилие соединяет пятку с икроножной мышцей и имеет важное значение при беге, прыжках и стояния на носках
Голеностопный сустав позволяет перемещать ногу вверх и вниз. Подтаранный сустав сидит ниже голеностопного сустава и обеспечивает боковое движение стопы.
Многочисленные связки (сделанные из жесткой, подвижной ткани) окружают истинные голеностопный и подтаранный суставы, связывающие кости ноги друг с другом.
Основные симптомы для проведения рентгена
Рентген голеностопного сустава нужен при проявлении ряда признаков, указывающих на наличие патологических процессов. Рентгенография позволяет получить четкие изображения костной ткани и выявить причину заболевания и степень его тяжести.
Расположение, форма и размер костей
Форма и размещение костей друг относительно друга могут нарушаться из-за врожденных патологий или приобретенных травм и повреждений. На участках костей могут возникать утолщения, именуемые «гиперостозом». Они являются следствием патологического разрастания надкостницы, воспалений или отравлений организма. Также рентген голени в разных проекциях, в том числе боковой, может показать, что кость недоразвита или атрофирована.
Состояния костных поверхностей
Воспалительный или опухолевый процесс может стать причиной разрушения наружной части костей. Нередким является обратный процесс, периодически возникает окостенение участков надкостниц, их обызвествление. Этот процесс называется «периостозом» или «периоститом», в зависимости от того, что стало причиной болезни. Также иногда надкостница отслаивается от кости, что хорошо видно на рентгене голеностопного сустава.
Собственно, структуры кости
Процедура позволяет обнаружить нарушения целостности костей. Нередко причиной изменений структуры становится остеопороз. В этом случае в единице объема костей становится намного меньше костных балок. Ткань на снимках – более прозрачная, обнаруживается расширенный канал костного мозга. Остеосклероз характеризуется ростом численности костных балок. Рентгенограмма голени от нормы будет отличаться, на снимках будет виден также остеолиз или некроз.
Суставная щель
Такой процесс является следствием травм или же дистрофии, характеризуется сужением щели сустава. Такое изменение, заметное на фото рентгена голени в прямой или боковой проекции, может свидетельствовать о развитии артрита или артроза. Следствием несвоевременного лечения может стать анкилоз – сращивание суставов. Заболевание может быть фиброзного и костного типа.
Показания для проведения
При возникновении болевых ощущений голеностопа назначается рентгенография. Это исследование проводится в экстренном порядке после травм и иных повреждений. Показаниями к проведению рентгена считают:
- болевые ощущения при ходьбе;
- уменьшение двигательной способности;
- отек суставной области;
- зрительное изменение очертаний голеностопа.
Направление на процедуру выписывает терапевт или хирург после предварительного осмотра.
Рентген — это воздействие на тело человека гамма-лучей. Они не накапливаются в организме, их не надо выводить после исследования.
Противопоказания
Особых противопоказаний для рентгеновского облучения не выявлено. Однако врачи не рекомендуют проходить данную процедуру такой категории пациентов:
- беременным и кормящим женщинам;
- детям до 14 лет (но по показаниям проводится в любом возрасте);
- тяжелобольным при резком ухудшении самочувствия;
- в состоянии пневмоторакса;
- при кровотечении и других тяжелых состояний.
Тем не менее, при наличии незамедлительных показаний рентген можно сделать и данной категории людей.
Во время исследования голеностопа доза радиации составляет 0.01 м3в (миллизиверта).
Рентген: плюсы метода и основные показания
Рентгенография голеностопного сустава используется врачами-травматологами для выявления нарушений целостности суставных структур с помощью их просвечивания рентгеновскими лучами. Такой метод легко и быстро позволяет выявить локализацию травмы, ее характер, сложность, а иногда показать и другие заболевания, о которых пациент и не подозревал. Сама процедура сравнительно недорогая и широко доступна в каждой клинике, а главное — показывает высокую результативность.
Показания к рентгену голеностопного сустава
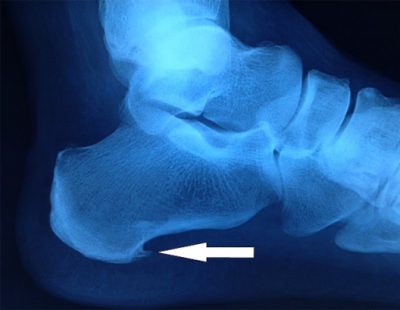
На снимке видно наличие шипа.
Врачи хирурги или ортопеды применяют рентген голеностопа в случае неопределенности визуального исследования больного при подозрении на такие патологии:
- остеофит (пяточная шпора);
- перелом, вывих, трещина;
- артрит, подагра, артроз;
- плоскостопие;
- дегенерация кости;
- новообразования в голеностопном суставе.
Особые указания
Рентгенографическое исследование считается безвредным способом диагностики при условии соблюдения всех правил безопасности, периодичности. Однако есть категории людей, которым такое обследование противопоказано.
- Беременность является запретом для проведения этой процедуры. Рентгеновские лучи оказывают негативное влияние на плод, поэтому диагностику откладывают до родоразрешения.
- Рентген голени не проводят пациентам в тяжелом состоянии, если у них имеются открытые раны, обширные кровотечения, ослабленный иммунитет.
- Нежелательно подвергать рентгеновскому облучению детей до 16 лет. Однако при возникновении крайней необходимости процедуру проводят, строго соблюдая все защитные меры.
Для того чтобы получить качественное изображение, снизить риск облучения, пациент и сопровождающий его человек надевают защитные фартуки. Мужчинам обязательно рекомендуют прикрывать паховую область во избежание нарушений репродуктивной функции. Женщины также защищают низ живота от воздействия лучей свинцовыми накладками. Также рекомендуют прикрывать во время процедуры и молочные железы.
В случаях, когда рентгенография оказывается малоинформативной, пациента направляют на УЗИ, КТ, МРТ. Современные методы обследования позволяют получить послойные изображения костей, мягких тканей.
Частота выполнения
Воздействие лучей на организм человека определяется временем и интенсивностью облучения. Измеряется доза облучения, получаемая пациентов, в Зивертах. Рентгенологи носят с собой зиверт-дозиметры, чтобы измерить дозу, поглощённую организмом во время выполнения исследования. Дозировка облучения при рентгене определяется с учетом времени проведения диагностики и качества оборудования. Чем качественнее аппаратура, тем ниже дозировка облучения.
 Рентгенографию советуют проводить 1 раз в полгода.
Рентгенографию советуют проводить 1 раз в полгода.
Рентген, выполняемый на разном оснащении, оказывает различное количество энергии радиоактивного излучения. Для определенных частей тела имеется своя норма облучения, ведь определенный орган и ткань характеризуются своей чувствительностью. Различают понятие допустимой дозы, которая определяется риском всего тела. Если диагностике подвергаются колени, то допустимая доза облучения составит 0,001 мЗт. Это соизмеримо с естественным облечением за сутки. Для сравнения: рентгенография толстого кишечника возможна при дозе 6 мЗт, что равняется облучению, получаемому в течение 2 лет. Рентген – это вполне безобидная манипуляция, так что выполнять ее стоит во время терапии без риска для здоровья.
Что такое остеоартроз голеностопного сустава
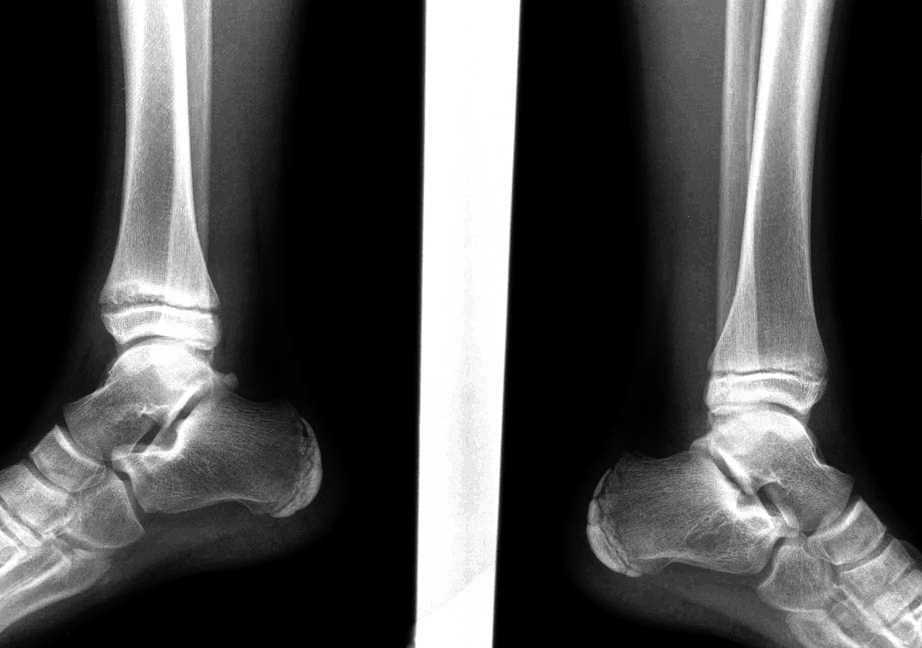
Артроз (деформирующий остеоартроз, ДОА) — это обобщающее название обширной группы заболеваний, для которых характерно изнашивание голеностопного сустава с прогрессирующей потерей его функций. Причины развития болезней могут быть различными. Однако чаще всего патология возникает вследствие тяжелых травм, сопровождающихся повреждением суставного хряща. В результате нарушается скольжение суставных поверхностей, что приводит к дальнейшему разрушению хрящей и костей. Таким образом развивается остеоартроз.
При ревматоидном артрите сначала возникает синовит — аутоиммунное воспаление синовиальной оболочки голеностопного сустава. Хрящи, кости и периартикулярные ткани поражаются позже.
Остеоартроз левого(справа на снимке) голеностопного сустава
Для артрозов характерны такие изменения в голеностопном суставе:
- дегенерация хрящей и ухудшение их амортизирующей функции;
- асептическое воспаление и отек синовиальной оболочки;
- размягчение и изъязвление хрящей, обнажение подлежащих костей;
- субхондральный склероз костной ткани;
- сужение суставной щели и формирование костных экзостозов;
- гипотрофические и фиброзно-склеротические изменения параартикулярных тканей;
- прогрессирующая деформация сустава с нарушением его функций.
Характерные симптомы крузартрозов:
- «Стартовые» боли. Типичны для начальных стадий болезни. Возникают после периодов покоя, когда человек начинает двигаться. Исчезают через 15-20 минут после начала ходьбы.
- Боли «механического» типа. Могут появляться как на ранних, так и на поздних стадиях. Вызваны нагрузками на голеностоп. Беспокоят человека в течение дня и исчезают ночью.
- Постоянные боли. Возникают на поздних стадиях заболевания, когда развивается реактивный синовит и рефлекторный спазм близрасположенных мышц.
- Уменьшение объема движений в голеностопе. Характерно для поздних стадий, когда сустав деформирован и уже не может справиться со своими функциями.
При сопутствующем синовите больных беспокоит утренняя скованность, локальное повышение температуры, припухлость в области голеностопа. При ревматоидном артрите синовиальная оболочка воспаляется первично, при посттравматическом крузартрозе — вторично, на поздних стадиях болезни. Со временем рецидивы синовита возникают чаще и имеют более выраженную симптоматику.
Разновидности
Для правильной постановки диагноза обычно требуется несколько рентгеновских снимков. Их делают с разных ракурсов, чтобы получить объемное изображение. Это дает возможность рассмотреть состояние ступни в деталях.
В зависимости от симптомов и предварительного диагноза могут потребоваться снимки в разных положениях:
- в боковой проекции – обследование может выполняться в положении лежа или стоя, луч направлен с левой стороны для левой ноги и справа для правой;
- косой снимок делается при постановке ноги на кассету с наклоном, обычно угол его составляет 45 градусов, но его можно менять;
- тыльно-подошвенное обследование проводится при постановке стопы на ровную поверхность, голень немного отклоняется назад, а рентгеновский луч направляется сверху;
- в передне-задней проекции делается снимок обеих стоп, они должны касаться друг друга;
- для выявления патологий пяточной кости может быть проведено обследование только этой области.
Рентген с нагрузкой
При жалобах на беспричинные боли в ногах, а также при подозрении на плоскостопие проводится рентген стоп с нагрузкой. Такое исследование необходимо также при любых формах деформации ступней, врожденных или приобретенных. При медицинских обследованиях детей и подростков также проводится рентген под нагрузкой. Это нужно для своевременного выявления плоскостопия и предотвращения сильной деформации костей.
Такой вид обследования проводится в двух проекциях. Особенностью его является то, что пациент стоит на одной ноге. Другая сгибается в колене, а весь вес тела переносится на ту, которая подвергается обследованию. Сначала пациент становится на рентгеновскую пленку, и делается снимок в прямой проекции. Потом кассета переставляется сбоку голеностопного сустава и делается боковой снимок. Такой рентген в 2 проекциях необходимо провести для обеих стоп.
Иногда врач назначает снимок одной ноги с нагрузкой и без нее. Это позволяет получить полную картину функциональных возможностей стопы. Если проблемы наблюдаются на одной ноге и сложно поставить диагноз, сравнивают рентгеновские снимки больной ноги и здоровой. При повторном обследовании необходимо стать в такое же положение, чтобы точно оценить, какие появились улучшения.
Расшифровка результатов
Разобраться в том, что показывает рентген стопы, в первую очередь должен врач-рентгенолог. Он не ставит предварительных диагнозов, а просто описывает анатомические особенности костей стопы. В задачу рентгенолога входит выявление переломов, новообразований, очагов воспаления и прочих отклонений от нормы. На основании описания снимка диагноз будет выставлен лечащим врачом – хирургом, ортопедом, онкологом или другим.
В норме рентген стопы здорового человека должен визуализировать однородные по структуре кости, целостность которых не нарушена. Контуры костей должны быть равномерными и чёткими, без затемнений.
Симптомы плоскостопия
Для выявления плоскостопия обычно выполняют рентген ступней с нагрузкой в боковой проекции. Для этого ступня ставится на подставку внутренней стороной к рентгеновской кассете. Другая нога отводится в сторону. При такой укладке на снимках отмечают три черты:
- I – проходит от первого пальца к пяточной кости;
- II – проходит от точки соединения пяточной кости с первой чертой до ладьевидно-клиновидного сочленения;
- III – проходит от этого же сочленения к первой плюсневой кости.
Соотнося эти линии, измеряют высоту и угол их пересечения. Высота – это перпендикуляр, опущенный из точки соединения второй и третьей черт вниз, на первую горизонтальную. В норме высота должна быть больше 35 мм, а угол – от 125 до 130°.
Отклонение от указанных норм говорит о наличии плоскостопия. Для выявления степени патологии нужно оценить, насколько фактические параметры стопы отличаются от нормальных:
- I степень. Высота свода равна 25-35 мм, угол – 131-140°. При такой патологии пациента беспокоит усталость в ногах при физической нагрузке.
- II степень. Высота свода равна 17-24 мм, угол – 141-155°. В этом случае пациент чувствует усиление боли при длительной ходьбе и физических усилиях.
- III степень. Высота – меньше 17 мм, угол – больше 155°. При такой патологии пациент постоянно чувствует боли в голенях, пояснице и ступнях.
Травмы и переломы
Переломы и трещины на рентгене стопы визуализируются как небольшие вытянутые затемнения с неровными контурами. По снимку нужно оценить, где именно располагается линия излома или трещины, есть ли осколки, имеет ли место их смещение. Чтобы уточнить локализацию перелома, кроме рентгена, проводят и внешний осмотр, пальпируют стопу. В месте перелома при нажатии пациент чувствует острую боль.
Преимущества рентгена и альтернативные методы
Рентгеноскопия имеет ряд преимуществ перед другими методами исследования. Прежде всего это незначительное время, которое требуется для процедуры, скорость получения результата. Рентген точно показывает детализацию костной ткани, которая позволяет врачу назначить эффективное лечение. Достоинством данного метода является его невысокая стоимость, минимальное количество противопоказаний по сравнению с другими диагностическими методиками.
Рентгенографию стопы не рекомендуется делать детям, которым не исполнилось 15 лет, женщинам во время беременности. Если же имеются серьезные показания, когда польза от процедуры превышает вред, то она проводится под защитой организма от вредного воздействия лучей. Бывают случаи, когда рентген стоп провести нет возможности, если пациент не может встать на ногу, или он не отличается информативностью. Тогда назначаются следующие исследовательские методы:
- КТ;
- МРТ;
- УЗИ.
УЗИ диагностика проводится для обследования мягкотканых структур, когда нет необходимости в получении безупречной детализации. Этот вид предпочтителен для беременных женщин и детей. МРТ позволяет детально рассмотреть структуры мягких тканей стопы. Он показан даже для исследования маленьких детей, но его запрещено делать в первый триместр беременности. КТ наиболее точно обследует костные ткани стопы, позволяет рассмотреть конечность в разных плоскостях. Но во время проведения компьютерной томографии лучевая нагрузка больше, чем при рентгеноскопии.
Рентген стопы, проводимый на современном оборудовании, не несет опасной нагрузки на здоровье человека. Рентгенография стопы позволяет определить многие патологии и корректировать их лечение.

Подготовка и противопоказания
Рентген голени не требует специальной подготовки, нужно лишь выполнять просьбы врача — вставать в нужную позицию и фиксировать голеностоп для максимальной видимости костей. Противопоказаний к диагностической процедуре практически нет. Ее проводят всем слоям населения, включая детей. Доза облучения организма является неопасной, а если учесть, что рентген назначает врач, ссылаясь на предыдущие данные в медицинской книжке, то риска негативных последствий нет.
Рентген стопы делать не рекомендуется:
- в период кормления грудью,
- при беременности,
- при индивидуальной непереносимости рентгена с контрастом,
- если процедуру делали менее полугода назад.
Частые вопросы
Как обследовать голеностоп?
Магнитно-резонансная томография (МРТ) голеностопного сустава – это эффективный метод визуализации структуры данного сустава. Это позволяет врачам с высокой точностью диагностировать многие заболевания и патологические состояния.
Что лучше сделать КТ или МРТ голеностопного сустава?
Что лучше – МРТ или КТ Эти два вида исследования не являются взаимоисключающими. МРТ голеностопного сустава и стопы позволяет оценить патологии и повреждения мягких тканей, КТ – патологии суставов и костей. Безусловным преимуществом компьютерной томографии является более низкая стоимость.
Что лучше УЗИ или рентген голеностопного сустава?
Ультразвуковое исследование не заменяет рентгенографию, но дополняет ее, поскольку рентгенологическая диагностика позволяет оценить состояние костной ткани и форму сустава в целом, а УЗИ помогает лучше визуализировать суставные поверхности, синовиальную сумку, мягкие ткани, выявить дефекты сухожилий, хрящей, связок и …
Чем отличается МРТ стопы от МРТ голеностопного сустава?
При проведении МРТ голеностопного сустава визуализируются структуры вышеуказанного сустава и заднего отдела левой стопы. При исследовании стопы визуализируются ее средние (плюсневые кости, плюсне-фаланговые суставы) и дистальные (нижние) отделы (плюсневые кости и межфаланговые суставы).
Описание нормальной анатомии и болезней
Здоровый голеностоп состоит из нескольких костей и в норме подвергается наибольшему стрессу. При ходьбе лодыжка должна нести нагрузку, в семь раз больше массы тела. Впереди содержатся кости пальцев, а в середине стопы – плюсневые. Плюсневые кости образуют заднюю часть стопы. В ноге есть многочисленные связки, которые соединяют кости. Ниже лодыжки находятся боковые связки, которые укрепляют ее. .
Пациент может двигать ногой вверх и вниз. Ногу также можно наклонить в стороны. Движения стопы регулируются многочисленными мышцами. Мускулы ноги связаны длинными сухожилиями.
Мышцы не вносят большой вклад в подвижность суставов, но, конечно, важны. Сильное ахиллово сухожилие прикрепляется к пяточной кости и поэтому отвечает за сгибание стопы. Сухожилия также снабжаются основными кровеносными сосудами и нервными трактами.
Функция лодыжки состоит прежде всего в обеспечении вертикальной походки и быстрых поворотах во время локомоции.
Переломы верхней лодыжки являются наиболее распространенными травмами нижних конечностей. Они обычно вызваны изгибом стопы. Переломы, как правило, классифицируются в соответствии с Вебером.
Тендинит возникает во время длительных марафонов. Наиболее распространенным является тендинит ахиллова сухожилия. Боль усиливается при сгибании стопы.
Вывих или подвывих лодыжки (щиколотки) – это повреждение некоторых связок, поддерживающих сустав, обычно из-за внезапного и вынужденного движения. Вывих чаще всего влияет на внешние боковые связки, особенно передние. Вывих возникает вследствие внезапного и резкого движения.
Артроз голеностопного сочленения встречается очень редко, но также может быть выявлен с помощью рентгенографического исследования. Суставные поверхности особенно часто изнашиваются во время беременности. Артроз часто встречается при прямых травмах.
Клиническая картина
Симптоматика при травме голени всегда ярко выражена. Поражение одного или другого скелетного образования имеет свои нюансы. Независимо от вида и места перелома голени, выделяют следующие общие симптомы при нарушении целостности костной ткани:
- сильный болевой синдром;
- быстрое нарастание отечности нижней конечности;
- изменение окраски кожных покровов;
- отсутствие активных движений в пораженной конечности;
- крепитация обломков кости при попытке движения ногой;
- деформация пораженной конечности.
Появление таких симптомов после травмы всегда говорит о переломе голени. Дифференцировать поражение одной берцовой кости от другой, помогает определенная клиника, характерная для каждой кости.
При травме малой берцовой кости
Травматический дефект малоберцовой кости сопровождается определенными клиническими проявлениями. Наряду с общими симптомами, характерными для перелома голени, проявления травмы малой берцовой кости наблюдаются в следующем виде:
- боль в области перелома вследствие дефекта надкостницы с иррадиацией в голеностопный сустав;
- нарушение чувствительности кожных покровов по наружной поверхности голени и стопы вследствие травмирования малоберцового нерва при переломе шейки и головки малой берцовой кости. При обширном дефекте нервных волокон отмечается парез мышц стопы, при котором отсутствуют движения в ней;
- появление гематомы в месте перелома через определенный промежуток времени;
- возможна деформация конечности при смещении костных обломков.
Так как основную опорную функцию ноги берет на себя большеберцовая кость, мышечный каркас в ее области значительно выражен. Перелом малой берцовой кости без смещения позволяет наступать на сломанную конечность, но боль при этом будет усиливаться.
При травме большой берцовой кости
При переломе большеберцовой кости, кроме резкого болевого синдрома, наблюдаются следующие проявления травмы:
- деформация и укороченность голени;
- аномальное расположение стопы по отношению к коленному суставу;
- патологическая подвижность кости и крепитация обломков при пальпации конечности;
- быстрое нарастание отечности голени;
- обломки костей в ране при открытом переломе;
- наличие подкожной гематомы при косом или спиральном виде перелома.
Часто в практике встречаются сочетанные переломы большой и малой берцовых костей. Визуальный осмотр позволяет поставить предварительный диагноз повреждения голени. Уточнение диагноза проводится с помощью аппаратных методов обследования.
Рентген в проекции бокового профиля
При проведении рентгенографии в проекции бокового профиля, пациенту предлагается стоять лицом к рентгеновскому аппарату, с голеностопным суставом, подледниковой областью и пяткой находящимися на одной прямой. Рентгеновский луч направлен горизонтально через голеностопный сустав, а пленка регистрирует излучение.
На рентгеновском снимке в проекции бокового профиля можно увидеть следующие структуры и показатели:
- Костные структуры: на снимке видны кости голени (большеберцовая и малоберцовая кости), лодыжки и костей стопы. Через голеностопный сустав должна пролегать горизонтальная линия, которая может свидетельствовать о нормальном положении и выровненности сустава.
- Суставная щель: в норме она должна быть равномерной и иметь одинаковую ширину по всей протяженности сустава.
- Тазобедренный угол: измеряется между линией, проходящей через шейку бедра, и линией, проходящей через большеберцовую кость. Нормальный угол составляет примерно 135 градусов.
Рентген в проекции бокового профиля может быть полезным при обследовании различных состояний и патологий голеностопного сустава, таких как вывихи, переломы, артриты, деформации и дегенеративные изменения. Врач может оценить состояние костей, суставных поверхностей и соединительных тканей, а также выявить наличие проявлений воспаления, травм или дегенерации.
Основные рентген-симптомы патологии костей и суставов
Выделяют изменения:
Расположения, формы и размера костей.
Взаимное расположение костей, их форма нарушаются в результате врожденной патологии или вследствие вывихов и повреждений.
Размер кости склонен к увеличению при усиленной нагрузке ─ утолщение кости в этом случае называется гиперостозом. Гиперостоз также может возникать при избыточном разрастании надкостницы, как проявление реакции на недостаток кровообращения, например, при различных интоксикациях, воспалении.
Кость на рентгенограмме меньших размеров бывает при ее изначально плохом развитии или атрофии в отсутствие достаточной нагрузки или патологии нервов.
Состояния костных поверхностей.
Проявляется разрушением наружного слоя кости, вызванным воспалительным или онкологическим процессом.
Возможна и обратная ситуация ─ обызвествление и окостенение надкостницы, которое, в зависимости от причины (воспалительного характера процесс или нет), называется периостит или периостоз.
Иногда надкостница может отслаиваться от кости, что визуализируется на рентгеновском снимке в виде тонкой полосы, немного отстоящей от кости.
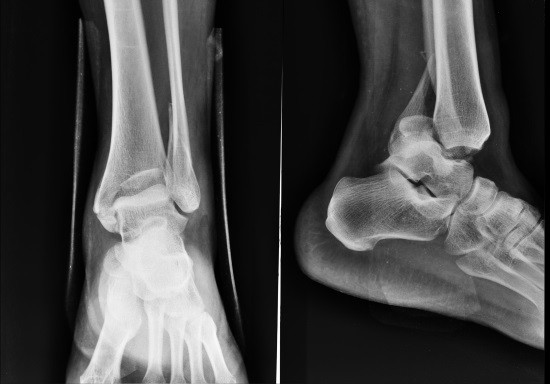
Собственно структуры кости.
Нарушается целостность костных балок, например, при переломах, при этом в кости заметна линия перелома.
Наиболее частым видом изменения собственно структуры костной ткани является остеопороз. Он представляет собой сокращение числа костных балок в единице объема кости. На рентгеновских снимках остеопороз проявляется повышенной прозрачностью ткани кости, более тонким ее наружным слоем, расширенным костномозговым каналом.
Возможна и противоположная ситуация ─ остеосклероз, характеризующийся увеличенным количеством костных балок.
При нарушениях иннервации кости часть костной ткани может подвергаться рассасыванию (остеолизу), затем переходя в остеонекроз. Вещество кости в области некроза не выносит обычной нагрузки, костные балки спрессовываются друг с другом, кость деформируется, на рентгеновском снимке повышается интенсивность ее тени.
Некротизированные участки кости, не поддавшиеся рассасыванию, не заместившиеся соединительной тканью могут располагаться среди живых тканей отдельно от основного вещества кости в виде секвестров.
Рентгеновской суставной щели.
Развиваются вследствие травматических или дистрофических изменений суставных хрящей. Их проявление ─ сужение нормальной щели сустава. Неравномерно суставная щель сужается при артритах.
При артрозе, кроме неравномерного сужения рентгеновской суставной щели, наблюдаются остеофиты ─ костные разрастания на краях суставных поверхностей и субхондральный остеосклероз (появляется уже на поздних стадиях болезни) ─ уплотнение костной ткани под суставными хрящами.
В конечном итоге, патологии в области суставной щели приводят к анкилозу ─ сращению суставных поверхностей. Он может быть фиброзным ─ когда в полости сустава разрастается соединительная ткань, и костным, если на смену соединительной ткани пришла костная, сделав сустав полностью неподвижным.
Результаты
Рентгенограмма стопы показывает имеющиеся дефекты, определяет степень повреждения. Врач-рентгенолог получает информацию из снимка, а затем, основываясь на конкретных данных, ставит диагноз. В зависимости от тяжести поражения может нарушаться нормальная работа ступни или возникает полная потеря ее работоспособности. Если на снимках видно характерные, неестественные расхождения в костных тканях, то возможный диагноз — перелом или сильный вывих. При нетипичных изменениях костей возможен артроз или анкилоз. Плоскостопие определяется на основании угла и высоты свода стоп. Норма угла наклона стопы у здорового человека составляет 125—130 градусов, а высота свода — 30—40 мм. Когда рентген нижней конечности не дал нормальной для постановки точного диагноза информации, врач может назначить пациенту компьютерную томографию.
Какие еще исследования мы проводим?
Опыт других людей
Обследование голеностопного сустава – важный этап в диагностике различных заболеваний и травм. Люди, обратившиеся к специалистам, отмечают разнообразие методов, применяемых в этом процессе. Рентгенография позволяет получить детальное изображение костей и суставов, выявить переломы или деформации. УЗИ помогает оценить состояние мягких тканей и суставных сумок. МРТ и КТ обеспечивают более точное исследование структур сустава. Люди отмечают, что благодаря современным методам обследования возможно своевременно выявить проблемы и начать лечение, что способствует быстрому восстановлению и предотвращению осложнений.
Описание нормальной анатомии и болезней
Рентген стопы — фото, показания и проведение
Рентген стопы — неинвазивный метод диагностики патологий опорно-двигательной системы. Этот способ применим в травматологии, ортопедии и прочих медицинских отраслях. Описываемая методика помогает оценить состояние, структуру и характеристики костей, кондицию стопы, голеностопа.
Рентген стопы: как делают рентгенографию, есть ли противопоказания
Рентгенография стопы – это популярный неинвазивный диагностический метод, который позволяет выявлять различные патологии конечности у человека. Благодаря рентгенографии стоп с нагрузкой можно оценить общее состояние и структуру костных тканей, выявить сложное плоскостопие.
Показания
На рентген стопы чаще всего направляет врач-травматолог или ортопед после выполненного осмотра пациента. Показаниями к данному исследованию являются:
- Наблюдение судорог в икрах.
- Сильные боли в области стопы или голеностопа.
- Выраженный отек тканей, гематома.
- Травма стопы (вследствие падения, тупого удара, ушиба и т.п.).
- Изменение цвета кожного покрова.
- Искажение конечности, ее деформация.
- Подозрение на трещину или перелом кости.
- Диагностика вывиха.
- Подозрение на воспалительный или инфекционный процесс в суставе (артрит, артроз и др.).
- Врожденные патологии.
Есть ли противопоказания
Рентгеновский снимок стопы предусматривает минимальное излучение, однако все равно данная процедура не рекомендуется беременным женщинам. Связано это с риском генетических изменений у ребенка на клеточном уровне, что в дальнейшем может стать причиной развития патологий.
Анатомия стопы
В том случае, если беременной пациентке требуется срочное диагностирование поражения стопы, перед исследованием ей стоит надеть специальный защитный фартук.
Дополнительными ограничениями к выполнению рентгена стоп под нагрузкой являются:
- отрытое кровотечение;
- сильные боли, при которых человек не сможет лежать неподвижно;
- тяжелая сердечная недостаточность и другие опасные состояния, при которых транспортировка больного может быть опасной.
Подготовительные меры
В отличие от других методов диагностики, рентгенография стопы в двух проекциях не требует длительного подготовительного периода. Чтобы не исказить конечный результат исследования, перед его выполнением человеку стоит снять в себя все металлические предметы: часы, украшения, ремень и т.п.
Если рентгенография выполнятся уже не в первый раз, пациент может взять с собой результаты прошлых обследований стопы. Это поможет врачам отследить динамику заболевания.
При сильных болях в ноге разрешается принять анальгетик.
Рентген стопы для детей
Патологии стопы, которые имеют врожденный характер, нередко диагностируются еще в детском возврате. Именно поэтому для установления точного диагноза часто прибегают к помощи рентгенографии.
Выполнять данное исследование детям стоит при плоскостопии, различных деформациях и врожденных вывихах стопы. Также рентген часто назначается при косолапости и хромоте у детей.
Внимание! При необходимости выполнения рентгена маленьким детям, разрешается присутствие одного родителя рядом во время исследования
Виды рентгенографии
Рентген стопы имеет следующие типы:
| Разновидность | Особенности |
| Боковой снимок | Может выполняться как с нагрузкой, так и без нее. Исследование помогает оценить функциональные возможности стопы |
| Косой снимок | Выполняется в обеих проекциях под наклоном 45 градусов |
| Подошвенный | Снимок выполняется со стороны подошвы |
| Передний снимок | Исследование дает информацию о переднем крае стопы |
Стоит знать! Несмотря на довольно высокую информативность, при подозрении на онкологический процесс данного исследования недостаточно. В подобном состоянии пациенту будет назначено КТ или МРТ-диагностика.
Что выявляет
Рентген стопы дает возможность распознать следующие патологии:
- паточная шпора;
- плоскостопие;
- полая стопа;
- вальгусная деформация;
- врожденные патологии сустава стопы;
- травматические повреждения;
- воспалительные процессы;
- осложнения от артрита и сахарного диабета;
- осложнения после операций.