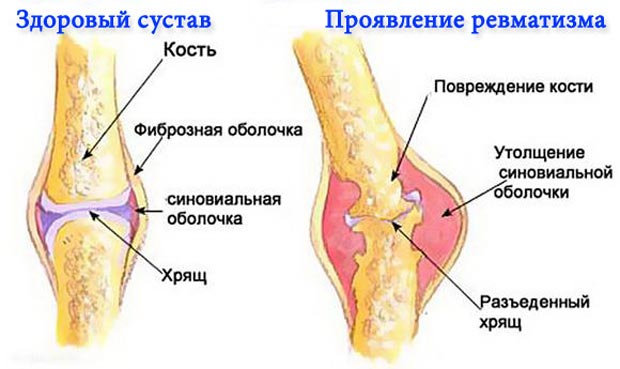
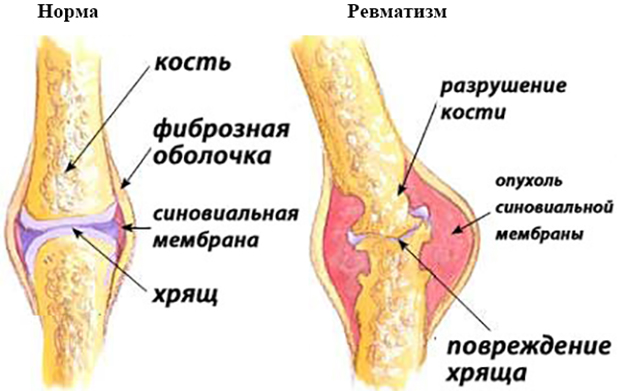
Клиническая картина болезни
Рассмотрим подробнее, что такое ревматизм суставов. Ревматизмом в медицине называют болезнь, носящую аутоиммунный характер, которая поражает структуры соединительных тканей организма. Возникает заболевание на фоне расстроенной деятельности иммунитета, когда антитела, вырабатывающиеся иммунной системой для купирования инородных вражеских бактерий, начинают атаковать собственные материи организма.
Болезнь может поражать следующие системы и органы организма:
- Сердце;
- Крупные суставы скелета (в редких случаях страдают мелкие суставы):
- Тазобедренные;
- Коленные;
- Голеностопные;
- Локтевые;
- Плечевые;
- Нервную систему;
- Органы дыхательной системы (легкие);
- Мозг.
Ревматизм суставов является хроническим заболеванием, сопровождающимся возникновением периодов обострения, называющихся атаками ревматоидного артрита.
Полезные советы
СОВЕТ №1
Обратитесь к врачу ревматологу для точного диагноза и назначения соответствующего лечения. Ревматизм суставов требует профессионального подхода, и самолечение может усугубить состояние.
СОВЕТ №2
Поддерживайте здоровый образ жизни: правильное питание, физическая активность, отказ от вредных привычек помогут укрепить иммунитет и снизить риск обострений ревматизма.
СОВЕТ №3
Изучите методы физиотерапии и реабилитации, такие как лечебный массаж, упражнения для суставов, физиотерапевтические процедуры. Они могут помочь улучшить подвижность и снизить болевые ощущения.
Медикаментозное лечение
Чтобы вылечить ревматизм и предотвратить развитие опасных осложнений на ранней стадии заболевания применяют медикаментозную терапию следующими группами препаратов:
- Антибиотики пенициллинового ряда. Для эффективного устранения стрептококкового возбудителя курс лечения должен составлять не менее 10 суток;
- Нестероидные противовоспалительные средства для снятия боли, отека и лихорадки. Назначают препараты в виде таблеток, внутримышечных инъекций, мазей и кремов (Ибупрофен, Индометацин, Диклофенак, Вольтарен, Аспирин и его аналоги);
- Глюкокортикоиды в виде инъекций для быстрого облегчения болевого синдрома и воспаления (Преднизолон, Дексаметазон, Триамциолон);
- Гамма-глобулины, содержащие антитоксины и антитела к стрептококкам.
Одновременно с приемом препаратов для лечения ревматизма врачи рекомендуют санировать очаги хронической инфекции в организме (кариес, гайморит, тонзиллит). После устранения острых симптомов патологии проводят регулярную профилактику Бициллином-5. Антибиотик пенициллинового ряда вводят однократно каждые 3-4 недели для предупреждения рецидивов.
Как лечить ревматизм?
Медикаментозная терапия
По результатам, которые показали анализы, назначается схема лечения. Терапия проводится в стационарных условиях. В первую очередь медицинские работники прописывают антибактериальные лекарства. Затем прибегают к помощи нестероидных противовоспалительных медикаментов, которые помогают при болях в суставах, а также активно борются с воспалительными процессами. Если же НПВС не приносят требуемого терапевтического эффекта или у пациента присутствуют противопоказания к их назначению, используются глюкокортикостероиды. Их применение должно происходить короткими курсами, поскольку они обладают рядом побочных эффектов. Описанные выше лекарства прописывают в таблетированной форме или в виде инъекций. Инъекционное введение проводят непосредственно внутрь сустава, когда требуется добиться быстрого эффекта.
Как лечить болезнь народными средствами?
Важно, что лечить заболевание, особенно детский ревматизм ног, при помощи рецептов целителей допустимо только после консультации с лечащим специалистом и в комплексе с методами традиционной медицины. Доктора рекомендуют прибегать к помощи следующих народных средств, если болят суставы нижних конечностей:
- Березовые почки. Ингредиент смешивают со сливочным маслом и отправляют в духовой шкаф на 180 градусов. Оставляют средство на 10 минут, после чего добавляют к нему камфору в порошковом виде. Полученные компоненты тщательно перемешивают и наносят на пораженный сустав нижних конечностей перед отходом ко сну, оставляя на всю ночь. Прибегает к помощи народного средства до тех пор, пока неприятная симптоматика, которую вызывает ревматизм на ногах, не исчезнет.
- Картофель. Корнеплод моют, чистят и натирают на крупной терке. Полученную кашицу укладывают в ткань и прикладывают к пораженным сочленениям, укутывая сверху теплой тканью. Делают такой компресс в вечернее время и оставляют до утра.
Физиотерапия
Лечение ревматизма предполагает назначение пациенту физиотерапевтических процедур. Если заболевание тревожит больного на протяжении длительного периода, прибегают к помощи плазмафереза. Суть манипуляции заключается в очищении крови. Кроме этого, для терапии ревматического заболевания могут быть использованы исследующие методы физиолечения:
- массаж,
- электрофорез,
- облучение ультрафиолетовыми лучами,
- лечебная физическая культура,
- парафиновые аппликации,
- магнитотерапия.
Если у пациента диагностирована острая стадия ревматизма, преимущественно прописывают электрофорез, во время которого медпрепараты вводят через кожный покров. Что же касается лечебной физической культуры, то комплекс упражнений подбирается лечащим доктором, который в обязательном порядке учитывает физические данные пациента и тяжесть течения заболевания. Гимнастику потребуется выполнять каждый день, чтобы добиться быстрейшего выздоровления.
Осложнения
Люди, которые перенесли ревмокардит, подвержены гипотонии (ухудшение кровотока и т.д.), так как болезнь оказывает прямое влияние на работу кровеносной системы. Происходит резкое снижение давления, которое может сопровождать пациента на протяжении всей его жизни.
Главные осложнения, вызванные этой болезнью – порок сердца, формирующийся у каждого 4-го больного, и миокардиосклероз, при котором сердечная мышца замещается рубцовой тканью. Именно по этой причине следует определить наличие заболевания как можно раньше, чтобы оно не успело перерасти в серьезную форму.
Основные осложнения:
- аритмия — аномальное сердцебиение;
- мерцательная аритмия — аномальное сердцебиение в верхних отделах сердца, препятствующее нормальному кровотоку;
- сердечная недостаточность — сердце не перекачивает кровь так активно, как должно.
Любое из этих состояний увеличивает риск инсульта или образования тромбов.
Ревматическая болезнь сердца особенно опасна для беременных женщин. Беременность увеличивает количество крови в организме, поэтому увеличиваются нагрузки на сердце: органу приходится перекачивать дополнительную кровь. Женщины с поврежденными сердечными клапанами во время беременности имеют серьезные проблемы со здоровьем. Здоровье будущего ребенка также находится под угрозой.
Лечение ревматизма на ногах
Терапия данного заболевания основывается на комплексном подходе и включает такие методы:
- Лечение в стационаре на протяжении 4-6 недель (применяется терапия противовоспалительными средствами, преимущественно пенициллином и бициллином в максимально допустимых дозировках);
- Наблюдение в поликлинике у лечащего врача ревматолога (дозировка препаратов НПВС снижается, в зависимости от интенсивности болезни и показателей пациента);
- Профилактические меры (соблюдение определенных назначений врача, ЛФК, санаторно-курортное лечение).
Лекарственная терапия
Далее рассмотрим, как лечить ревматизм медикаментозными средствами.
Для медикаментозного лечения болезни ревматизм ног применяют следующие группы препаратов:
- Антибиотики (средства из типа пенициллиновых препаратов, к примеру, Феноксиметилпенициллин, Бензилпенициллин, Бензатин бензилпенициллин, назначаются пациенту в первые недели терапии);
- НПВС (нестероидные противовоспалительные средства, такие как диклофенак, напроксен, аспирин, амидопирин);
- Глюкокортикоидные препараты из типа стероидных гормонов, такие как преднизолон, дексаметазон, триамцинолон (назначаются пациенту, если НПВС оказываются неэффективными, либо существуют противопоказания к их применению);
- Гамма-глобулины (активизируют деятельность иммунной системы).
Лекарства могут приниматься следующими методами:
- Таблетки;
- Инъекции в вену;
- Введение лекарства внутрь сустава (данный способ применяется при стойком и остром воспалении для достижения скорейшего положительного результата).
Назначить прием определенного препарата и необходимую дозировку может только лечащий врач ревматолог, так как самолечение может вызвать плачевные последствия для здоровья человека.
На дозировку лекарства и назначение препарата влияют нижеперечисленные факторы:
- Индивидуальные показатели больного (предварительно изучается анамнез пациента, берутся анализы);
- Степень прогрессирования ревматизма ног;
- Возможные противопоказания к употреблению определенного средства (аллергия на действующее вещество определенного препарата, непереносимость, беременность или прочее).
Профилактика
Любое заболевание можно предупредить, достаточно помнить полезные рекомендации специалистов. Профилактика предусматривает следующие правила:
- Избегать контакта с пациентами, которые болеют стрептококковой инфекцией.
- Поддерживать защитные силы организма. Заниматься спортом, вести здоровый образ жизни, выполнять лечебные упражнения и сбалансированно питаться.
- Своевременно лечить инфекционные заболевания. Это касается ангины, тонзиллита и кариеса.
- Постоянно наблюдаться у ревматолога, проходить плановое обследование и диагностику.
- Больше пить жидкости.
- Избегать стрессов и перенапряжений.
- Соблюдать режим отдыха и сна.
- Избегать сильных физических нагрузок.
Есть рекомендации, которые помогут избежать рецидива патологии:
- стоять на учете в мед.учреждении,
- проходить профилактическое антибактериальное лечение,
- проводить антиревматическую терапию по назначению доктора.
Простые правила и рекомендации помогут предупредить возникновение патологии. Лечащий врач расскажет о первых признаках и лечении ревматизма ног. Назначит дополнительное обследование, подберет максимально эффективные средства для борьбы с патологией.
Симптомы ревматизма ног
Болезнь может протекать без каких-либо признаков, боли нет, температура тела держится 37 градусов. При активном течении ревматизма происходит болезненное обострение, чаще всего в сезон холодов.
Основные признаки заболевания:
- Болевые ощущения разной интенсивности в суставах нижних конечностей, боль может быть блуждающей.
- Появление ревматических узлов.
- Больно ходить.
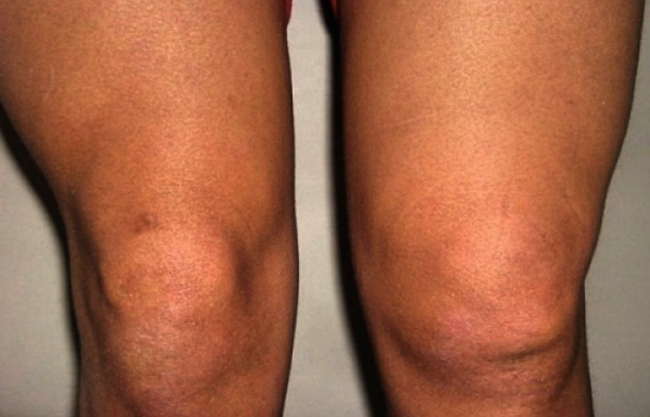
- Отечность, покраснение, эффект «лоснящейся» кожи.
- Пораженное место ощущается горячим.
- Учащенный пульс.
- Проблемы с сердцем.
- Высыпания на коже.
- Боль в пятке – ревматизм ступни.
- Усталость, быстрая утомляемость, вялость.
- Отсутствует аппетит.
- Головная боль, повышенная температура.
- Лихорадка.
- Бессонница.
Если признаки проявились на одном голеностопе, то через 10 дней они появляются на другой ноге в голеностопном суставе. Атаки продолжаются 12-14 дней, следующим органом становится сердце. Для хронического протекания болезни типичны сезонные обострения, причиной становится переохлаждение, простуда.
Причины развития ревматизма
Этот стрептококк очень «изворотлив». Он может существовать у здоровых людей, обитая в носоглотке. Он вызывает
рожу
, которую до сих пор бабушки лечат красной тряпкой. Он вызывает стрептодермию, скарлатину у детей и неболевших взрослых, самые разные ангины.
Этот возбудитель вооружен эритротоксином, ферментами разрушения крови, он успешно погибает от антибиотиков, но быстрая диагностика ревматизма затруднена (ПЦР, ИФА). Дело в том, что в этой группе стрептококков более 80 похожих друг на друга «родственников», и заранее невозможно угадать, вызывают ли они гемолиз (разрушение крови), пока он не начнется.
Поэтому диагностика стрептококковых поражений проводится, как и десятки лет назад: мазок сеется на кровяной агар, полученный из бараньей крови, затем инкубируется в термостате. После того, как выросли колонии чистой культуры, по краям можно увидеть светлые кольца – участки гемолиза.
Факторы риска
Для того чтобы заболеть ревматизмом суставов, много стараться не нужно. Достаточно, чтобы возникли следующие ситуации:
- носительство этого стрептококка с частыми ангинами,
фарингитами
; - «недолеченные» ОРВИ;
- нарушенный иммунный ответ: аутоиммунные заболевания — ведь эритротоксин способен вызывать повышение проницаемости сосудов, что сходно с аллергической реакцией;
- наследственная предрасположенность;
- переохлаждение, сырость, частые простуды.
Профилактика заболевания
Для предотвращения развития ревматизма нижних конечностей рекомендуется придерживаться профилактических мер. К ним относятся:
- изолирование человека со стрептококковой инфекцией;
- поддержание здорового образа жизни (оздоровительная физкультура, необходимый режим и правильный рацион питания);
- предотвращение или подавление различных инфекционных заболеваний носоглотки;
- проведение периодических обследований у специалистов;
- осуществление антибактериальной терапии.
Ревматизм это болезнь, началом которой может стать ангина. При запущенности патологии происходит дестабилизация работы сердца и суставов, исходя из этого не стоит пренебрегать образованием первых признаков ангины и заниматься самолечением. Следует незамедлительно обратиться к специалистам, тем самым предотвратив вероятное развитие ревматизма ног.
Клинические симптомы и отличия ревматоидного от ревматического артрита
При ревматизме признаки поражения суставов возникают у 20% обследуемых пациентов. Болями в сердце проявляются многие патологии сердечно-сосудистой системы, а артралгия довольно специфична, прямо указывает на развитие в сочленениях воспалительного процесса. Отмечается схожесть клинической картины ревматизма с симптомами ревматоидного артрита. Они возникают спустя 7-14 дней после уже перенесенной инфекции — фарингита, скарлатины, тонзиллита. То есть человек считает себя полностью здоровым, когда его состояние вновь резко ухудшается. Повышается температура тела до 39°C, он жалуется на слабость, утомляемость, головные боли, страдает от избыточного потоотделения, озноба.
В отличие от ревматического артрита (что существенно облегчает диагностику) вначале поражаются не мелкие плюснефаланговые суставы кистей и стоп, а крупные сочленения — голеностопные, коленные, плечевые, локтевые. Характер артралгии множественный, симметричный и летучий. Это означает, что поражается сразу несколько парных суставов, а боли ощущаются в течение дня в различных сочленениях. К основным симптомам ревматизма относятся:
- припухлость отечность суставов, особенно в утренние часы;
- покраснение кожи над сочленением, гиперемия;
- резкое снижение объема движений, тугоподвижность;
- формирование плотных, округлых, безболезненных, малоподвижных узелков, локализованных области суставов;
- выраженность болевого синдрома усиливается при повышении двигательной активности или подъеме тяжестей.
Патология в большинстве случаев протекает доброкачественно. Даже острый воспалительный процесс не провоцирует повреждение хрящевых, костных, соединительнотканных суставных структур. Не происходит деформации сочленений, но умеренная болезненность сохраняется на протяжении довольно длительного времени.
Симптоматика наиболее интенсивна в начале ревматической атаки из-за повышения температуры тела и лихорадочного состояния. Возникает специфическая ломота в суставах, появляются ноющие, тупые, давящие, «грызущие» боли, не стихающие в ночное время. Схожесть ревматизма и ревматоидного артрита заключается и в обязательном присутствии внесуставной симптоматики. Ухудшается общее состояние здоровья, снижается функциональная активность некоторых систем жизнедеятельности. При ревматизме воспаляются сердечные оболочки, возникают перебои в работе сердца, в особенно тяжелых случаях у пациентов диагностируется недостаточность кровообращения. Одно из осложнений — хорея, проявляющаяся в непроизвольном подергивании мышц.
Прогноз и профилактика
При правильном и своевременном лечении ревматизма угрозы для жизни пациента нет. Прогноз зависит от тяжести поражения сердца, наличия пороков, степени миокардиосклероза. Наименее благоприятный прогноз при непрерывно прогрессирующем ревматическом кардите. При стойкой ремиссии более 5 лет возможно полное выздоровление.
Первичная профилактика заключается в своевременном выявлении и лечении стрептококковых инфекций, укреплении иммунитета, сбалансированном питании, улучшении условия быта и труда. Для предупреждения рецидива необходимо избегать переохлаждения, весной и осенью для профилактики принимать противовоспалительные, противомикробные средства, витаминные комплексы.
Ревматические заболевания — одна из основных причин снижения работоспособности, ухудшения здоровья человека. При появлении признаков болезни необходимо обратиться к ревматологу, кардиологу, педиатру или семейному врачу.
Ревматизм: причины и особенности болезни
Ревматизм – это по сути ошибочная атака иммунной системы на свои же ткани. В первую очередь от такого агрессивного поведения иммунитета страдают соединительные ткани. Под эту атаку попадают хрящи и сердечнососудистая система. Поэтому наиболее уязвимы при ревматизме суставы и сердце.
Иммунитет человека борется с микроорганизмами с помощью антител, которые реагируют на определенные белки, уникальные для каждой инфекции. Однако в бета-гемолитических стрептококках такие же белковые соединения, как и в соединительных тканях. Это и приводит к побочной атаке иммунитета на собственный организм.
Второй фактор развития ревматизма связывают с выделяемым стрептококковыми бактериями стрептолизином. Это кардиотоксическое вещество, которое губительно для сердца.
Исходя из этой стрептококковой теории, появилась и методика лечения ревматизма антибиотиками. Если инфекцию полностью не пролечить, то иммунитет продолжает самостоятельно бороться со стрептококками, а вместе с тем и уничтожать суставы и другие органы. Острые ревматические приступы будут продолжаться. Каждый раз они проявляются с все большей силой из-за постепенного разрушения хрящей и тканей сердца.
К развитию ревматизма приводит и другие второстепенные факторы:
- наследственная предрасположенность;
- неполноценный рацион;
- переутомление и переохлаждение;
- слабая иммунная система.
Одно из распространенных заблуждений – ревматизм поражает только взрослых и даже пожилых. Это далеко неправда. Перенесшие ангину дети становятся легкой мишенью для этого заболевания.
Диагностика ревматизма
Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Определенной подсказкой становится недавно перенесенная стрептококковая инфекция. При проведении бактериологических исследований устанавливается повышенный титр антител, вырабатываемых иммунной системой для уничтожения болезнетворных бактерий. Это антистрептолизин, антистрептокиназа, антигиалуронидаза. Производится посев биологического образца, взятого из зева, в питательные среды. По количеству сформировавшихся колоний определяется стадия воспалительного процесса. Окончательный диагноз выставляется после обнаружения следующих диагностических критериев ревматической атаки:
После купирования воспалительного процесса пациентам назначаются согревающие мази — Капсикам, Финалгон, Апизартрон, Випросал. Они оказывают обезболивающее, противоотечное, улучшающее кровообращение действие. Для предупреждения рецидивов патологии осенью и весной рекомендован прием НПВС в сниженных дозировках и в комбинации с ингибиторами протонного насоса в течение месяца.
Прогноз на полное выздоровление благоприятный только при своевременно проведенном лечении, пока патологией не поражены органы сердечно-сосудистой системы. Поэтому необходимо обращаться за медицинской помощью при первых клинических проявлениях ревматизма.
Традиционное лечение заболевания
Лечение ревматизма включает:
- терапию в стационаре;
- наблюдение в поликлинике;
- профилактику рецидива.
Лечить ревматизм ног можно поэтапно или использовать каждый пункт отдельно в зависимости от стадии заболевания. При стационарном лечении больному назначают антибиотики для угнетения стафилококковой инфекции и быстрого снятия воспаления. Лекарство для интенсивной терапии — «Бициллин». Лекарства подбираются с учетом особенностей заболевания у взрослых и детей.
После стационарного лечения рекомендуется консультация и диспансерное наблюдение у специалиста. Ревматолог поликлиники продолжает медикаментозное лечение до полного снятия симптомов, назначает массаж, физиопроцедуры и продолжает наблюдение с периодической корректировкой состояния организма больного. Больного ставят на диспансерный учет. С целью профилактики рекомендуется санаторное лечение.
Как лечить народными средствами?
Альтернативное лечение предполагает использование соков, насыщенных витаминами, меда, отваров ягод, настоек трав, киселей для приема внутрь. Компрессы или мази наносят на зону воспаления при болях. Рекомендуются соки клюквы, арбуза, лимона, брусники, черники, сельдерея. Лечение народными средствами включает спиртовые настойки, которые лучше всего приготовить из березовых листьев, сухого можжевельника или цветов сирени. Для снятия воспаления отлично помогает компресс из натертого картофеля.
Лечение ревматизма суставов
Лечение ревматизма суставов – это «верхушка айсберга». Нельзя начинать лечить сустав, не разобравшись в причине. Ведь возбудитель остается в организме и если начинать лечить колени мазями, гелями или приемом противовоспалительных препаратов, то эффекта или не будет вовсе, или он будет временным и коротким.
Поэтому главное лекарство от ревматизма суставов – это то, что уничтожает возбудителя, а именно антибиотики. В том случае, если артрит сопровождается общими проявлениями (лихорадкой), то необходима госпитализация в стационар.
Антибактериальная терапия, как ни удивительно, проводится пенициллином. Несмотря на более чем 70 – летнюю историю применения, стрептококки пока не приобрели к нему выраженной устойчивости. Также применяются цефалоспорины, макролиды, а в случае резистентности рекомендуется к применению комбинацию амоксициллина с клавулановой кислотой (Амоксиклав).
Резистентность стрептококка вызвана удивительной причиной: ему помогают «друзья». Другие микробы умеют синтезировать бета-лактамазу, разрушающую пенициллин. И, хотя они сами не вызывают заболевания, но они способны настолько понизить концентрацию пенициллина, что он не влияет на стрептококки.
Кроме антибактериальной терапии, средства от ревматизма суставов относятся к группе нестероидных противовоспалительных препаратов, но принимать их нужно во вторую очередь — только на фоне антибактериальной терапии. Именно тогда их эффект будет продолжительным и стойким.
Осложнения ревматизма
К осложнениям ревматизма, прежде всего, относят поражения сердца.
Миокардит и кардиосклероз
Так, при возникновении ревматического воспаления миокарда и отсутствии необходимого лечения, исходом заболевания может быть кардиосклероз, с замещением мышечной ткани соединительной. Это приводит к различным нарушениям проводимости и сократимости.
В случае развития очагового кардиосклероза сократительная функция миокарда нарушается незначительно, но в случае диффузного поражения, она значительно падает.
В результате снижается сердечный выброс, и наступает декомпенсация кровообращения по большому кругу: отечность голеней, увеличение печени, одышка – формируются признаки сердечной недостаточности.
Сухой и экссудативный перикардиты
В настоящее время эти осложнения встречаются редко, но среди сельского населения, с учетом неразвитости диагностической базы и удаленностью ее, а также низким уровнем медицинского просвещения населения стали возникать вновь эти случаи.
Так, при сухом перикардите листки перикарда во время сокращения сердца трутся друг о друга, вызывая боль и шум. Боль в области сердца бывает постоянной.
При экссудативном перикардите начинает накапливаться выпот в полости перикарда. Этот выпот «разъединяет» листки, и боль исчезает. Но вместо боли жидкость, накапливающаяся в полости перикарда, «сжимает» сердце снаружи и появляется одышка, особенно в положении лежа на спине.
Для облегчения такие больные наклоняют грудь вперед, сгибаясь. В лечении используют пункцию перикарда, с откачиванием жидкости и введением специальных веществ.
Поражение перикарда часто сигнализирует о том, что поражены все оболочки сердца: эндокард (с возможными клапанными нарушениями), миокард и перикард.
Лечение ревматизма нижних конечностей
Длительное лечение проходит в стационаре, затем пациент лечится в санатории.
Медикаментозная терапия включает:
- Антибактериальные лекарства — Цефадроксил, Сумамед. Амоксициллин, Бензатинпенициллин.
- Мази – Фастум гель, индометациновая, Диклофенак.
- Антигистаминные препараты – Зиртек, Цетрин, Супрастин.
- Обезболивающие средства – Аспирин, Анальгин, Ибупрофен, Нимесулид.
- Для снятия воспаления назначают Диклофенак, Напрксен.
- Иммунодепрессанты, глюкокортикоиды.
- Гормональные лекарства: Преднизалон, Вольтарен, Диклобене.
- Комплекс витаминов.
- Сердечные препараты – Пумпан, Тонгинал.
Все препараты выписывает врач, лечение проходит под его наблюдением. Терапия включает процедуры: УВЧ, парафин, электрофорез, грязевые ванны, массаж, ЛФК. Помимо таблеток применяют народные методы в борьбе с ревматизмом ног.
Лечение ревматических заболеваний
Причины заболевания
В основе развития суставного ревматизма – сочетание факторов. Вот основные из них:
- перенесенные инфекционные заболевания (ангина, тонзиллит, рожистое воспаление, вирусные инфекции);
- ослабленный иммунитет;
- наследственная предрасположенность (наличие генов, увеличивающих риск развития ревматизма).
Люди, перенесшие стрептококковую инфекцию
Женщины (болеют в 3–4 раза чаще, чем мужчины)
Инсоляция (облучение солнцем), переохлаждение
Дети – от 7 до 14 лет
Работники и учащиеся в больших коллективах
Психическое и физическое перенапряжение
Люди, живущие в плохих социальных условиях (сырое холодное жилье, скудный рацион)
Особенности заболевания
Ревматическая патология – это нарушение работы клеток соединительных тканей и деструкция межклеточного вещества. Разрушаются коллагеновые волокна, которые образуют суставные ткани. Изменения происходят в суставах, хрящах, в кровеносных сосудах.
Болезнь может прогрессировать одновременно на 2 или 3 суставах ног, распространиться на руки, позвоночник и даже челюсть. Наиболее страдают те части конечностей, которые были подвержены травмам, ушибам, переохлаждению.
Предшественниками ревматизма являются болезни полости рта, носа, вызываемые стрептококком группы А. Если человек не долечил ангину, то через месяц проявляются первые признаки ревматизма.
Симптомы ревматизма ног и причины возникновения
https://youtube.com/watch?v=x0ocH3yLK4M
Симптомы заболевания дают о себе знать не ранее, чем через две недели после перенесённой стрептококковой инфекции. Они проявляют себя:
- Возникновением болевых ощущений в суставах ног. Сначала боли носят временный характер, быстро утихая. Чем дольше прогрессирует болезнь, тем боль в ногах становится интенсивнее и продолжительнее.
- Отёчностью и покраснением кожи вокруг поражённого сустава. Больное место становится горячим на ощупь.
- Общим недомоганием и слабостью. Значительно повышается температура тела, появляется ломота, озноб и головная боль. Первые симптомы болезни можно принять за простое ОРЗ.
- Перебоями в работе сердца и сосудов, которые могут привести к миокардиосклерозу или сердечной недостаточности.
- Нарушениями в работе нервной системы (апатией, бессонницей, упадком сил и др.).
- Постоянной усталостью, вялостью, отсутствием аппетита.
Поражаются как крупные суставы ног, так и мелкие, например, суставы пальцев. Особенностью данного поражения является симметричность. Болезнь опасна тем, что первые симптомы могут пройти абсолютно бесследно, а человек о наличии заболевания может узнать совершенно случайно, к примеру, проходя очередной медосмотр.
Ревматизм ног можно по симптоматике спутать с ревматоидным артритом, однако, при надлежащей терапии, он редко вызывает необратимые изменения в суставах (деформацию), а если лечение не было проведено вовремя, то суставы могут потерять подвижность, а кости стать пористыми.
Ревматизм ног может возникнуть по причине:
- Инфекционных болезней, вызванных гемолитическим стрептококком (ангины, скарлатины, фарингита);
- Попадания через кровь в суставы болезнетворных бактерий;
- Аллергических проявлений на выделяемые этими бактериями токсины.
Наиболее частой причиной заболевания является пониженный иммунитет, а также сбои в функционировании иммунной системы, при которых клетки организма сначала борются с попавшими в него бактериями, а затем, в результате сбоя, начинают борьбу со своими же здоровыми тканями.
Кто больше всего подвержен заболеванию ревматизма ног? Болезнь, чаще всего, поражает:
- Детей в возрасте от 5 до 15 лет;
- Молодых людей, у которых имеется наследственная предрасположенность к данному недугу;
- Тех, кто часто болеет простудными и инфекционными заболеваниями, особенно, ангинами и тонзиллитами.