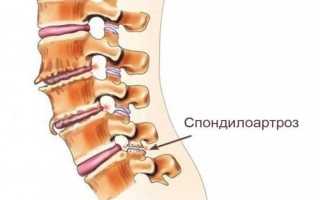
Наиболее характерным проявлениям такого заболевания, как спондилоартроз пояснично-крестцового отдела позвоночника, симптомы которого зависят от степени запущенности патологического процесса, являются хронические болезненные ощущения в пораженных отделах спины.
Сам патологический процесс характеризуется медленным развитием с постоянным нарастанием клинической симптоматики. Особенности течения и симптомы заболевания зависят от степени выраженности изменений в межпозвоночных сочленениях, чем и определяется стадия запущенности патологии.
Деформирующий спондилоартроз поясничного отдела позвоночника первой степени в большинстве случаев остается незамеченным, так как протекает бессимптомно и быстро трансформируется в следующую стадию патологического процесса.
Эта степень недуга характеризируется наличием со стороны пациента жалоб на невыраженные боли в нижних отделах позвоночника, которые возникают после длительного пребывания в одном и том же положении, физического переутомления и тому подобное.
Игнорировать подобные проявления нельзя ни в коем случае, ибо они свидетельствуют об уменьшении эластичности связочного аппарата и истирании межпозвоночных дисков. Вышеперечисленный симптомы – первый сигнал того, что человеку следует обратиться к специалисту и пройти необходимые обследования.
Наиболее часто возникает спондилоартроз l5-s1начальной степени пояснично-крестцового отдела, что проявляется периодической резкой болезненностью в данной области, которая распространяется на внутреннюю поверхность бедра и называется в народе «позвоночный прострел».
Если первые проявления заболевания остались незамеченными и не поддавались адекватной терапии, тогда развивается спондилоартроз 2 степени поясничного отдела позвоночника, лечение которого в острой фазе нуждается в медикаментозной коррекции болевого синдрома. Больные со второй степенью спондилоартроза жалуются на резкие интенсивные боли, практически постоянного характера, что возникают после сна или при смене положения тела.
Пораженные участки позвоночника несколько отекают, пациенты начинают сутулиться и отмечают чувство скованности, которое проходит после физических упражнений.
Признаки спондилоартроза поясничного отдела третьей степени являются по своей природе проявлениями такого осложнения заболевания, как спондилолистез. На данном этапе развития болезни возникают жгучие боли в пояснично-крестцовых отделах позвоночного столба, что носят постоянный и исключительно местный характер.
Наиболее распространенный вариант подобной формы заболевания – спондилоартроз на уровне l4 s1 сегментов.
Больные с четвертой степенью запущенности спондилоартроза пояснично-крестцового отдела позвоночника – глубокие инвалиды, у которых присутствует полное прекращение движений в пораженных отделах спины.
По мере прогрессирования патологического процесса и разрастания костной ткани начинают частично, а потом полностью, перекрываться отверстия для выхода межпозвоночных нервов, что приводит к потере чувствительности и двигательной функции в области промежности, малого таза и нижних конечностях.
Причины, по которым возникает заболевание
Долгие годы считалось, что спондилоартроз грудных позвонков является заболеванием исключительно пожилого возраста.
Дело в том, что спондилоартроз – это не только возрастные изменения в хрящевой ткани межпозвоночных суставов и их оссификация, но и результат физических перегрузок, а также интенсивных спортивных тренировок, травм и дефектов внутриутробного развития позвоночника.
Итак, принято выделять следующие причины развития грудного спондилоартроза:
- остеохондроз;
- спондилез;
- спондилолистез и другие дегенеративные патологические процессы межпозвоночных сочленений.
- cпондилоартроз практически никогда не бывает первичным заболеванием, так как в 80% клинических случаев развитию этого патологического состояния предшествует именно остеохондроз позвоночника;
- аномалии развития грудных позвонков;
- деформации позвоночного столба, сколиозы, кифосколиозы, дисплазия тазобедренного сочленения, плоскостопие;
- травмы с повреждением целостности позвонков;
- нарушения метаболизма и обмена кальция, эндокринные патологии (сахарный диабет, гипотиреоз);
- воспалительные процессы позвоночника и околопозвоночных тканей инфекционной и неинфекционной природы.
В группе риска спондилоартроза находятся люди со следующими показателями:
- возраст старше 60-ти лет;
- малоподвижный образ жизни;
- лишний вес;
- генетическая предрасположенность к дегенеративным процессам;
- занятия профессиональным спортом;
- трудовая деятельность, связанная с физическими нагрузками или статической позой.
Симптомы спондилоартроза
Проявления деформирующей формы артроза позвоночника, в особенности на ранних этапах заболевания, редко могут быть отчетливыми не только в плане симптоматики, но и даже на рентгенограмме.
На более поздних стадиях процесс может проявляться болезненностью на определенных участках спины, нарушением амплитуды движений туловища. В целом симптоматика во многом может зависеть от локализации очага поражения, поэтому обычно выделяют несколько видов патологии.
Поясничный спондилоартроз (люмбоартроз)
Часто встречающийся вариант заболевания. Для него характерны постоянные тянущие боли на участке поражения, с иррадиацией в бедренную область и ягодицы. Болезненность становится более выраженной при повороте и наклоне туловища кзади. Наиболее часто боль появляется вследствие длительного сидения или лежания и купируется после некоторой двигательной активности (разминки, физзарядки).
Профилактика
Чтобы предупредить такое дегенеративное заболевание, важно с детства следить за здоровьем позвоночника и исключить из жизни факторы, которые могут стать пусковым механизмом развития патологии. Это означает, что важно придерживаться правил здорового образа жизни, избавиться от вредных привычек, подключить легкий спорт, контролировать питание и дозировать нагрузки на позвоночник.
Спондилоартроз поясничного отдела – это хронический разрушительный процесс, который развивается на фоне дегенеративных изменений в тканях фиброзного кольца межпозвоночного диска. Поясничный отдел принимает на себя колоссальную механическую и амортизационную нагрузку при ходьбе, беге, статичном положении тела, стоянии, сидении.
Часто наблюдается разрушение дугоотростчатого сустава, что приводит к быстрой деформации других позвоночных суставов, расположенных выше и ниже места первичного разрушения. Первичный спондилоартроз поясничного отдела позвоночника развивается с одинаковой частотой как в молодом, так и в зрелом возрасте. Ведущими факторами риска являются сидячая работа и малоподвижный образ жизни, лишний вес и неправильная постановка стопы, искривление позвоночника и нарушение правил эргономики организации рабочего и спального места.
Межпозвоночные хрящевые диски не имеют собственной капиллярной сети кровоснабжения. Они могут получать жидкость и растворенные в ней питательные вещества, кислород только с помощью диффузного обмена с расположенными рядом мышечными тканями. При сокращении мышечных групп происходит сжатие миоцитов, выделяется небольшое количество жидкости в окружающее мышцу пространство. В этом время хрящевая ткань межпозвоночного диска расправляется и впитывает в себя эту жидкость. Далее происходит сжатие межпозвоночного диска и выделение жидкости, в которой растворены продукты обмена, токсины, окисленные клетки. Все это всасывается в венозный кровоток, очищается клетками печени и передается в большой круг кровообращения через камеры сердца.
Если у вас развивается спондилоартроз поясничного и пояснично-крестцового отдела позвоночника, то рекомендуем начинать лечение как можно раньше. С помощью мануальной терапии можно вылечить практически любую стадию патологии кроме последней, когда развивается деформирующий артроз позвоночных суставов.
Хирургическое лечение и инвалидность
Оперативное вмешательство при спондилоартрозе проводится в редких случаях, а именно:
- при нарушении функции органов малого таза вследствие компрессии спинного мозга;
- при стенозе позвоночного канала, нестабильности позвоночного столба;
- при стойких двигательных и тактильных нарушениях в конечностях.
Хирургическая операция проводится в 2 этапа, на первом из которых устраняется компрессия тканей, давящих на нервные окончания, а на втором производится стабилизация, слияние позвоночника.
В зависимости от особенностей заболевания используется несколько видов операций:
- удаление одного или нескольких суставов (фасетэктомия);
- расширение пространства, где проходят спинномозговые нервы (фораминотомия);
- частичное либо полное иссечение позвонка, закрывающего спинной мозг (ламинэктомия);
- удаление межпозвоночного диска и последующее соединение соседних позвонков (спондилодез).
Если человек страдает спондилоартрозом более 15 лет, то инвалидность наступает в 100% случаев. Около трети пациентов при этом получают нерабочую группу, частично или полностью утрачивают способность к самообслуживанию. Остальные могут работать только по специальностям, не требующим значительных физических нагрузок.
Однако инвалидность, а точнее, ее группа, пересматривается каждые пять лет, чему обязательно предшествует госпитализация. Если многократные попытки лечить спондилоартроз не приводят к успеху, то группа устанавливается бессрочно.
Клиническая картина
Симптомы, которые могут возникнуть при спондилоартрите, включают боль, скованность и усталость в спине, ногах и руках. Типичных характеристик нет, потому что для спондилоартрита характерно более одного симптома. Мы видим, что у значительно большего числа женщин боль в коленях является симптомом. И мы можем предположить, что степень тяжести симптомов может различаться у разных людей . Вот наиболее распространенные характеристики:
- боль в спине
- остеопороз
- переломы позвоночника
- периферический артрит, обычно асимметричный, относительно чаще в нижних конечностях.
- энтерит
- дактилит
- воспаление сердечного клапана – пневмония
- внесуставные заболевания, такие как увеит, порсиаз кожи или воспалительные заболевания кишечника
- семейная агрегация спондилоартрита, псориаза, ВЗК, увеита
- связь с HLA-B27
- неувеличенный CRP и ревматоидный фактор
Чем лечить заболевание?
Спондилоартроз пояснично-крестцового отдела позвоночника требует комплексного лечения, которое должен назначить опытный специалист. Самостоятельное лечение недопустимо, так как это может привести к инвалидности. В зависимости от степени тяжести патологии, врач может рекомендовать медикаментозное или хирургическое вмешательство.
Медикаментозно
На начальных этапах заболевания, когда еще не произошли необратимые изменения, спондилоартроз может быть успешно лечен с помощью медикаментозных препаратов. Для этого могут быть назначены таблетки, инъекции и мази, которые помогают снять боль и воспаление.
Врач может выписать следующие препараты для лечения спондилоартроза пояснично-крестцового отдела позвоночника: Диклофенак, Террафлекс, Ибупрофен, Мидокалм и другие.
Иногда при спондилоартрозе пояснично-крестцового отдела позвоночника могут быть назначены инъекции в виде блокады с использованием Новокаина или анальгетиков.
Хирургически
Если в позвоночнике произошли необратимые изменения, врач может рекомендовать проведение хирургического вмешательства. Операция является сложной и проводится в специализированном нейрохирургическом отделении. Результаты операции могут быть разными и зависят от опыта хирурга и степени повреждения позвоночника.
В некоторых случаях повреждение настолько серьезное, что врачу приходится полностью удалить разрушенный позвонок и заменить его протезом. Это является дорогостоящей операцией, но часто является единственной альтернативой. Без нее пациент не сможет встать с постели.
Снятие боли народными методами
Боль в области крестца и поясницы известна уже давно и люди всегда пытались избавиться от нее. За время исследований было обнаружено множество методов лечения спондилоартроза пояснично-крестцового отдела:
Лечебный массаж оказывает хороший эффект, но его следует проводить осторожно, чтобы не надавливать на позвоночник. Массаж улучшает кровообращение в области поясницы, что способствует быстрому выздоровлению. Для массажа используются различные масла, приготовленные по старинным рецептам, например, масло с настоем цветков календулы в оливковом или подсолнечном масле, которое помогает снять боль и воспаление.
Натертая редька, приложенная к пояснице через ткань, также оказывает положительный эффект. Если начинает появляться жжение, редьку следует снять. Вместо нее можно использовать листья хрена, но при этом необходимо быть осторожным, чтобы не обжечь кожу.
Добавление лекарственных трав с успокаивающим эффектом в воду для принятия ванн также полезно. Мята, сенная труха и горчица хорошо подходят для этой цели.
Компрессы с применением спирта, меда и других компонентов, а также растирания с настойками трав оказывают хороший эффект.
Сухое тепло в виде нагретого песка, помещенного в полотняный мешочек, также способно снять боль.
Все эти процедуры можно проводить перед сном, а затем ложиться в теплую постель. Заболевания позвоночника всегда опасны, и спондилоартроз не исключение
Если не обратить внимание на него и не начать лечение, он может полностью обездвижить человека.
1 степень спондилоартроза
Первая фаза, известная как бессимптомная стадия, обычно проходит незаметно для большинства людей. Когда появляются симптомы, такие как боль или дискомфорт в спине, он часто оправдывает их усталостью. Человек делает небольшую разминку и массирует мышцы спины, и боль исчезает. Поэтому очень редко люди с первой стадией обращаются за медицинской помощью.
Спондилоартроз первой степени проявляется следующим образом:
- дискомфорт при движении и наклоне, особенно после длительного сидения (часто у людей, занимающихся сидячей работой, таких как офисные сотрудники или водители);
- резкая точечная боль, известная как “прострелы в спине” (при резких поворотах или поднятии тяжестей);
- боль в спине после подъема с постели или длительного неподвижности (спина становится скованной, и боль локализуется в области развития спондилоартроза).
В позвоночнике происходят следующие изменения:
- суставы начинают терять влагу и изнашиваться из-за нарушения обмена веществ в хряще, которому не хватает необходимых питательных веществ;
- движение между позвонками становится ограниченным;
- связки теряют свою эластичность.
Если заметить патологию вовремя и назначить лечебные процедуры, такие как массаж и физическая терапия, можно значительно снизить вмешательство и предотвратить прогрессирование заболевания за пределы первой стадии. Даже обычные утренние зарядки и гимнастика могут помочь.
 Что такое спондилоартроз и как его лечить
Что такое спондилоартроз и как его лечить
Почему возникает спондилоартроз пояснично-крестцовой зоны?
В ходе многочисленных клинических исследований, что проводились по всему земному шару, ученым удалось выделить наиболее распространенные причины, по которым развивается спондилоартроз поясничного отдела позвоночника:
- нарушение обменных процессов в организме человека;
- эндокринные заболевания (сахарный диабет, ожирение, гипотиреоз);
- остеохондроз позвоночника и другие дорсопатии;
- серьезные травмы спины и хронические микротравмы позвонков;
- врожденные аномалии развития позвоночного столба и его функциональных частей;
- малоподвижный образ жизни;
- пожилой возраст;
- генетическая склонность;
- деформации позвоночника, нарушения осанки, плоскостопие, кифозы;
- профессиональная деятельность, связанная с тяжелым физическим трудом и подниманием, а также ношением тяжестей;
- регулярные профессиональные спортивные тренировки с интенсивными нагрузками на область спины.
Со временем такие нарушения становятся причиной воспаления межпозвоночных суставов и тканей, что их окружают. Подобный процесс протекает в хронической форме и приводит к образованию в зонах наибольшего поражения костных образований – остеофитов. По мере своего увеличения остеофиты начинают травмировать соседние ткани, защемлять нервные корешки, вызывая характерные болевые ощущения. На запущенных стадиях заболевания костные образования срастаются между собой и блокируют двигательные сегменты позвонков, то есть лишает человека возможности совершать движения спиной.
Стадии заболевания
Существует несколько стадий развития спондилеза:
- На начальной стадии патология протекает бессимптомно и пациент ничего не чувствует в области межпозвоночных дисков. Специалисты также не отмечают неблагоприятных структурных изменений в пояснично-крестцовом отделе, так как подвижность позвоночника сохранена. Если на этой стадии провести исследование, то в ходе рентгенографии можно уже заметить структурные изменения. Обычно спондилоартроз первой степени обнаруживают случайно. В ходе рентгенологического исследования видно зоны стирания и высыхания в местах поражения. Подвижность между позвонками снижена. Эластичность ухудшена. Если начать своевременную терапию, то скорость развития патологии существенно замедляется на этой стадии.
- На второй стадии пациент уже обращается к врачу. Возникает деформирующий спондилоартроз. На данном этапе развития появляются стойкие и непрекращающиеся боли в спине, фасеточных суставах, даже в состоянии покоя. Пациент плохо спит, так как неприятные ощущения чувствуются сквозь сон. В пораженном месте невооруженным глазом видно припухлость и покраснение. Если заниматься ЛФК, то неприятные ощущения будут стихать на недолгий период, а затем возвращаться. На этом этапе уже необходимо использовать консервативную медикаментозную терапию, направленную на купирование острого болевого синдрома. Пациенту вводят новокаиновые блокады, делают компрессы, используют НПВС. Когда острый период пройдет, больному можно делать массажи и проводить ЛФК.
- Третья степень – терминальная. Относится к запущенному варианту, когда пациент долго игнорировал тяжелые болезненные ощущения, затяжного характера, не обращаясь очень долго к врачу. Нередко на фоне терминальной стадии спондилоартроза диагностируют спондилолистез – смещение позвонка, проявляющееся мышечным напряжением, скованностью и болью. Болевой синдром сильный, жгучий и чаще отдает в ноги. Это указывает на повреждение остеофитами нервных окончаний. Когда корешки спины зажаты, происходит простреливающее ощущение в конечность. Обычно неприятные боли затрагивают ягодичную область, бедро или икроножную мышцу.
В случае развития терминальной стадии болезни консервативная терапия не будет эффективной. Показано оперативное вмешательство, устраняющее отложения остеофитов. Если их не удалить, они передавят полностью нервные окончания и больной не сможет ходить.
Обследование
Пациенты со спондилоартритом жалуются на боли в спине, усталость и скованность. Боль будет уменьшаться, когда пациенты будут заниматься физическими упражнениями, но сохранится в состоянии покоя. Боль часто возникает по ночам, эта боль может уменьшиться, когда пациент встает с постели и начинает двигаться. Движение в поясничном отделе позвоночника у пациентов будет ограничено как в сагиттальной, так и во фронтальной плоскости.
Псориаз, отек пальцев, болезнь Крона или язвенный колит могут указывать на спондилоартрит.
Сакроилеит ≥ 2 стадии с обеих сторон или с 3 по 4 стадию с одной стороны свидетельствует о СпА (стадия 0: нормальный; стадия I: некоторое размытие краев суставов – подозрительно; стадия II: минимальный склероз с некоторой эрозией; стадия III: явный склероз на обеих сторонах сустава и тяжелые эрозии с расширением суставной щели с анкилозом или без него; стадия IV: полный анкилоз).
Существуют также активные воспалительные и хронические поражения, которые можно обнаружить на МРТ.
Лабораторные исследования:
- Общее присутствие лейкоцитарного антигена человека-B27
- Повышенный С-реактивный белок
- Отсутствие ревматоидного фактора
Диагностические процедуры
Анамнез и физикальное обследование являются основными факторами, ведущими к постановке диагноза, хотя рентгенологические доказательства сакроилеита являются очень полезными . В начале 1990-х годов были предложены два критерия классификации для диагностики СпА: критерии Европейской группы по изучению спондилоартритов (ESSG) и критерии Amor. Все критерии, разработанные на данный момент (включая критерии ESSG и Amor), были разработаны в качестве критериев классификации, хотя они часто используются в качестве диагностических критериев
Критерии Amor при спондилоартрите :
Заболевание считается достоверным спондилоартритом, если сумма баллов по 12 критериям составляет ≥ 6.
Потребность в стандартизированном, основанном на доказательствах подходе к классификации спондилоартрита привела к разработке Европейской группы по изучению спондилоартритов (ESSG) предварительных критериев классификации спондилоартрита в 1991 году.
Воспалительная боль в позвоночнике или синовит (асимметричный, преимущественно в нижних конечностях) и любой из следующих:
- Положительный семейный анамнез
- Псориаз
- Воспалительные заболевания кишечника
- Острая диарея, уретрит или цервицит, предшествующие артриту.
- Периодическая боль в ягодицах
- Энтезопатия
- Рентгенологические признаки сакроилеита
Другим критерием является концепция LBP (боли в пояснице), которая определяется как наличие по крайней мере четырех из следующих пяти параметров , :
- Возраст начала заболевания менее 40 лет
- Бессимптомное начало заболевания
- Улучшение с помощью физических упражнений
- Никакого улучшения с отдыхом
- Боль по ночам (с улучшением после вставания).
В настоящее время проводятся исследования по определению признаков ASAS для неаксиального (периферического) СпА.
В критериях классификации ASAS описаны несколько признаков СпА. Эти признаки называются признаками СпА, потому что они часто присутствуют у пациентов с СпА .
Критерии классификации ASAS для аксиального СпА (у пациентов с болью в спине> 3 месяцев и возрастом начала <45 лет)
Основными особенностями ранней диагностики любого ревматического заболевания, включая спондилоартрит, являются клинический анамнез, клинические симптомы, клиническое обследование, лабораторные показатели и визуализация.
Клинические симптомы:
- Воспалительная боль в спине
- Артрит (отек, выпот в суставах или обнаруживается с помощью визуализации)
- Сопутствующие заболевания, включая псориаз, колит, подобный болезни Крона, и передний увеит.
Клинический анамнез:
- Семья
- Ревматические симптомы
- Сопутствующие признаки
Клиническое обследование:
- Боковое сгибание поясничного отдела позвоночника (<10 см)
- Расширение грудной клетки (<4 см)
- Вращение шейного отдела (<70°)
Лабораторные показатели:
- HLA-B27
- С-реактивный белок
- Скорость оседания эритроцитов
Визуализация:
- Рентгенография
- МРТ
- Ультразвуковое исследование