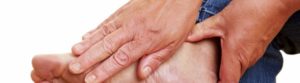
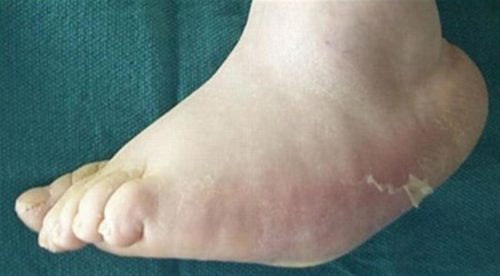
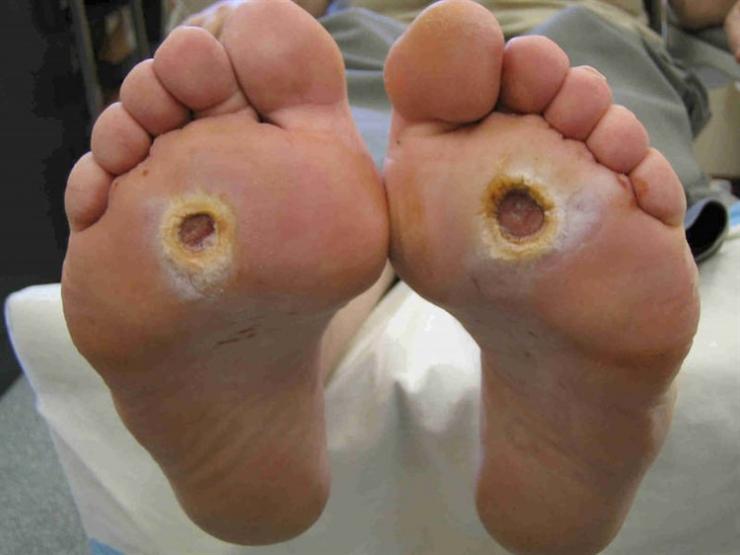
Причины стопы Шарко
Стопа Шарко встречается у людей, у которых онемение ступней и ног. Эта потеря чувствительности является результатом повреждения нервов, называемого периферической невропатией.
Стопа Шарко чаще всего ассоциируется как редкое осложнение диабета, но периферическая невропатия связана с несколькими состояниями. К ним относятся:
- сахарный диабет
- расстройство, связанное с употреблением алкоголя
- злоупотребление наркотиками
- проказа
- сифилис
- сирингомиелия
- полиомиелит
- инфекция, травма или повреждение периферических нервов
- ВИЧ
- Болезнь Паркинсона
- воспалительные состояния, такие как саркоидоз или псориаз
Стадии заболевания
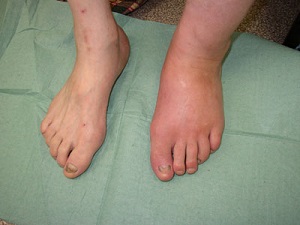
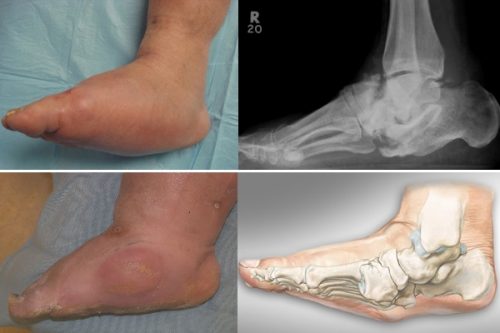
В хронической форме острые проявления уходят, развивается заметная деформация, стопа заворачивается вправо или влево, кости упираются в кожу подошвенной части, образуются язвы и поражения кожи.
Болезнь имеет 4 стадии, которые определяются по степени распространенности поражения:
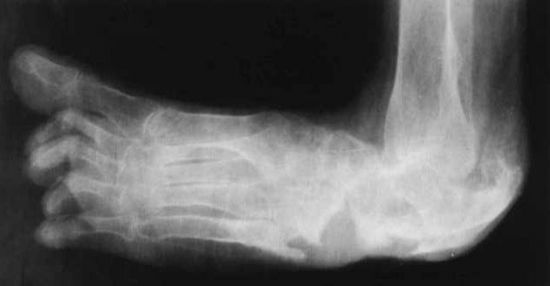
- Первая – рентген стопы изменений часто не показывает. Начинается остеопороз костной ткани, имеются микротрещины. Наблюдается небольшая отечность, гиперемия и местное незначительное повышение температуры. Это острое состояние болезни.
- Вторая – подострое течение. Отечность и гипертермия снижаются. Рентген свидетельствует о фрагментации, вычленении отдельных костей из общей структуры скелета. Наблюдаются изменения (уплощения) подошвы.
- Третья характеризуется полной деформацией. Разрушение костей стопы – глобальное. Ее вполне можно назвать «мешок с костями». Структура скелета нарушена, выраженный остеопороз.
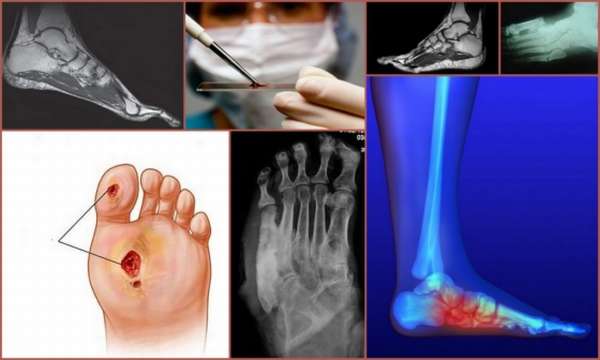
- Четвертая – это осложненная форма заболевания. Костные деформации приводят к кожным проявлениям в виде ран и язв на подошве и сверху. Присоединившаяся инфекция вызывает флегмоны, абсцессы, в тяжелом случае приводит к гангрене.
Патологические процессы затрагивают и сустав. Происходит растяжение капсулы, нарушение связочного аппарата, развивается подвывих. У больного изменяется походка. Изменения, вызванные диабетической остеоартропатией, называют сустав Шарко.
Важно: рентген показывает болезненные изменения, когда ткани потеряли более 20% костного вещества. Это делает своевременную диагностику сложной и требует повышенного внимания
Диагностика
При появлении первых симптомов пациент обращается к хирургу или травматологу, поэтому тщательный сбор анамнеза – это один из важных этапов диагностики артропатии Шарко.
Инструментальные диагностические методы:
- Рентгенография выполняется в двух проекциях, на снимке выявляются признаки деформирования костей, определяется уровень насыщения минералами костной ткани,
- Магнитно-резонансная терапия позволяет оценить повреждение костей стопы, определить степень дистрофических изменений мягких тканей, наличие травм и микротравм на начальных стадиях патологии,
- Сцинтиграфия костей: проводится для определения степени развития воспаления в сочленениях и костях стопы,
- Лабораторные исследования: анализ крови с определением уровня кальция в крови, щелочной фосфатазы и остеокальцина. Для подтверждения воспаления в костях стопы изучается лейкоцитарная формула и уровень СОЭ,
- Биопсия костной ткани – выявление этиологии дегенеративных процессов в кости, проводится для подтверждения диагноза.
Во время диагностического исследования диабетической остеоартропатии необходимо определить форму и стадию заболевания, исключить вероятность других патологий – ревматоидного артрита, тромбофлебита, атеросклероза сосудов. Для этого проводится дуплексное сканирование вен, ангиографию.
Лечение и прогноз заболевания
Для терапевтических мероприятий больных с деструктивным суставом Шарко при сахарном диабете определяют в центры под названием «Диабетическая стопа». Для профилактики заболевания предусмотрены следующие действия:
- ношение специально изготовленного ортеза, для распределения основной нагрузки на голень со стопы,
- фиксация тутором,
- применение полимерных фиксирующих повязок для хождения,
- строгий лежащий режим,
- использование ортопедической обуви (на ранних стадиях),
- контроль за основным заболеванием (сахарным диабетом).
- ношение специальной сложной обуви с рельефом внутри, ригидной подошвой и возвышенной передней частью.
Медикаментозная терапия включает использование следующих средств:
- бисфосфонаты «Фосамакс», «Кальцитонин» замедляющие процессы резорбции в костях,
- активные вещества витамина Д3 («Альфа Д3-Тева»), восстанавливающие костную ткань,
- анаболические стероиды («Неробол»),
- препараты Са («Кальций-Д3 Никомед»),
- нестероидные противовоспалительные,
- диуретики («Верошпирон»), ликвидирующие отеки.
После применяемого лечения на протяжении 4—6 месяцев повторная рентгенодиагностика позволяет судить о динамике заболевания. Исключение переломов и консолидация отломков свидетельствуют о позитивном результате. Заболевание на последних стадиях поддается только хирургической коррекции деформационных изменений свода методами артродеза, резекции костных наростов, но только после полного угасания воспалительного процесса.
Чтобы не допустить переход болезни Шарко далее 2 степени, необходимо уделять особое внимание состоянию кожи на подошвах, ногтям, чистоте нижних конечностей, носить ортопедическую обувь, своевременно лечить мелкие царапины, избегать длительных нагрузок на ноги. Поздние стадии заболевания чреваты 100%- ампутацией, что приводит к необратимой инвалидности
Симптомы болезни на разных стадиях
На ранних этапах артропатия Шарко не проявляется особыми признаками. Болезнь можно только заподозрить при появлении грибковых поражений на коже и ногтях нижних конечностей — эпидермофитии, бородавчастых наростов на подошве, молоткообразной деформации фаланг пальцев, врастанию ногтевого слоя, воспалении суставных сумок большого пальца, пересохшей, с трещинами коже. Процесс в большинстве случаев односторонний. Таблица стадий заболевания отображает нарастание и дополнение симптомов.
| Стадии болезни | Симптоматика |
|---|---|
| I | Потеря болевой и тактильной чувствительности |
| II | Уплощение ступни |
| Деформация свода | |
| III | Поджатые пальцы на ноге |
| Переломы и вывихи без травмирования | |
| IV | Хронические незаживающие язвы |
| Раны кожного покрова |
Диагностика
Даже те диабетики, которые внимательно следят за своим здоровьем и регулярно проходят обследование у врача, могут пропустить начало заболевания. Ведь на первом этапе стопа Шарко не диагностируется с помощью рентгена, только МРТ и сцинтография костей могут выявить деструктивные изменения, наличие микропереломов и усиление кровотока. А внешние признаки патологии появляются лишь на поздних этапах.
Проблема диагностики состоит еще и в том, что заболевание это довольно редкое, поэтому многие врачи не сталкиваются с ним в своей практике. При обнаружении таких симптомов они могут поставить другой диагноз и лечить несуществующее заболевание, например, остеомиелит, флегмону, тромбофлебит, подагру, ревматоидный артрит. Если неправильное лечение проводится в острой стадии заболевания, это может привести к серьезным осложнениям.
Поэтому при подозрении на деструктивную остеоартропатию диабетику обязательно назначается МРТ, сцинтография или биопсия костей. Если же больной находится в группе риска (диабет у него начался давно, есть диабетическая нейропатия), при появлении отека стопы лучше начинать лечение сразу. Это поможет предотвратить серьезные деформации.
Лекарственные препараты
Применяются препараты бифосфанаты – Фосамакс (Алендронат) – разрешается применять постоянно.
Бонефос (Клодронат) – можно применять внутривенно.
Назначается Кальцитонин (Миакальцик) – подкожно или внутримышечно один раз в день. Дозировку и длительность приема определяет лечащий врач.
Для насыщения костной ткани кальцием применяются препараты витамина Д3, которые применяются длительно. Они препятствуют переломам, увеличивают мышечную силу, координацию движений.
Применяются метаболические стероиды (Ретаболил, Неробол).
Препараты кальция используются как добавочная терапия. Хорошим эффектом обладает Кальций-Д3 Никомед, Витрум кальциум и другие.
Применяется рентгенотерапия для пораженных суставов, которая купирует воспалительные явления. Но этот метод лечения используется в сочетании с основной терапией.
Методы хирургической коррекции
В зарубежной практике применяются хирургические методы лечения, которые направлены на коррекцию деформации стопы. В России опыт применения очень небольшой. При гангрене часто ампутируют конечности больных сахарным диабетом. Сейчас стараются избегать таких радикальных методов.
Профилактика ОАП
Вопрос о методах профилактики в группах риска окончательно не решен. Своевременное выявление остеопении в дистальных отделах конечностей позволило бы восстанавливать костную плотность с помощью соответствующих препаратов. Однако остеопороз скелета стоп при рентгенографии у больных диабетом встречается в десятки раз чаще, чем ОАП, в связи с чем группа пациентов, имеющих показания для профилактического лечения, становится неоправданно большой.
Кроме того, недостаточно разработаны методы количественной оценки костной плотности (денситометрии) скелета стоп, без которых невозможно составить представление об изменениях плотности костной ткани на фоне лечения, а также выбрать наиболее эффективные препараты и т. п. Следовательно, основой профилактики ОАП остается адекватное лечение сахарного диабета, подобранное с учетом современных рекомендаций.
Диагностика
Для подтверждения диагноза применяют:
- МРТ для визуализации изменений в мягких и костной тканях, обнаружения микротравм;
- компьютерную томографию стопы, чтобы определить степень разрушения кости, надкостницы;
- сцинтиграфию меченым технецием для выявления воспаления костей;
- биопсию кости;
- биохимический анализ, общий анализ крови.
Биохимический анализ позволяет при помощи маркеров распада костной ткани гидроксипролина, дезоксипиридолина, фрагментов коллагена выявить степень разрушения кости.
Диагностические мероприятия необходимы, чтобы дифференцировать стопу Шарко от болезней со сходными симптомами:
- подагрического артрита;
- остеомиелита;
- острого тромбофлебита;
- флегмоны.
Оценка
Клиническое обследование стопы включает “традиционные” компоненты, такие как анамнез, пальпация и оценка чувствительности, диапазона движений и силы, а также специальные тесты, которые провоцируют определенные ткани. При наблюдении следует отметить деформации пальцев ног и состояние кожи (сухость, потливость, перфузия) .
Основные моменты исследования включают:
- Результаты, о которых пациенты сообщали сами, например, ВАШ, СФШП (Специфическая функциональная шкала пациента)
- Структура и выравнивание стопы, например, Индекс положения стопы
- Диапазон движения сустава – Количественно определяется с помощью гониометра.
- Сила мышц – Снижение силы сгибателей пальцев ног и боль в стопе. Также сообщалось о дефиците силы у людей с болью в ноге, вторичной по отношению к тендинопатии задней большеберцовой мышцы .
- Оценка обуви – Проверьте посадку (длину и ширину) и конструктивные особенности. Следует отметить следы износа на подошве обуви и/или потертости. Форма оценки обуви – это простой и хорошо организованный инструмент с установленной надежностью и достоверностью .
- Динамическая оценка движения стопы (включая анализ походки) – Включает в себя наблюдательную или количественную оценку механики стопы и нижних конечностей во время выполнения задачи с переносом веса (например, ходьба, бег, приседание на одной конечности, шагание вниз). Особенно актуально при клиническом обследовании стопы, поскольку данные свидетельствуют о том, что существует лишь слабая взаимосвязь между статическими и динамическими показателями высоты свода и большой вариабельностью между людьми .
- Динамическая оценка распределения подошвенной нагрузки – При проведении клинической оценки подошвенный аспект стопы должен быть проверен на наличие мозолей и переносимости веса.
- Провокационные тесты – Заключительная часть клинического обследования включает провокационные тесты, которые провоцируют определенные ткани. Тест Виндласса растягивает подошвенную фасцию и считается положительным, если пациент сообщает о боли, когда 1-й плюснефаланговый сустав пассивно дорсифлексирован. Ограниченная растяжимость в икроножно-камбаловидном комплексе или длинном сгибателе большого пальца может быть оценена с помощью пассивного тестирования длины мышц. Симптомы, связанные с сесамовидными костями, могут проявляться в виде подошвенной боли и локализованной болезненности при пальпации .
О народной медицине
Хотим предупредить пациентов с диабетом – лечение народными средствами при остеоартропатии уместно только в качестве общеукрепляющих средств.
Для снижения уровня сахара в крови можно использовать следующие составы:
Состав № 1
- Галега лекарственная — 1 ст. ложка;
- Листья мяты, грецкого ореха, трава горец птичий – по 2 столовых ложки, вода — 400 мл.
Состав № 3
- Лист крапивы – 1 ст. л.
- Створки стручка фасоли – 1 ст. л.
- Корень одуванчика – 2 ст. л.
- Лист черники – 2 ст. л.
- Вода – 400 мл.
Все приведенные составы завариваются на водяной бане в течение 20 минут и настаиваются до полного остывания. Принимают лекарственные отвары ежедневно, после еды, в среднем по 100 мл на прием, трижды в сутки. Если фитотерапия вам помогает, не забывайте, что каждые три – четыре месяца состав требуется менять на другой. Так же, как и медикаментозно лечение, народные средства принимают курсами, длительность которых точнее определит доктор.
Огромное значение для профилактики патологий суставов имеет лечебная гимнастика. Начинать день с легкой зарядки должен каждый человек без исключения.

Лечение суставных осложнений
Лучшим способом профилактики развития и прогрессирования ограниченной подвижности суставов при сахарном диабете остается адекватный самоконтроль гликемии, своевременные инъекции инсулина, прием таблетированных форм сахароснижающих препаратов.
Специфического лечения не разработано, а симптоматическая терапия включает:
- анальгетики;
- нестероидные противовоспалительные средства;
- локальные инъекции глюкокортикостероидов;
- хондропротекторы.
Устраняют негативные последствия заболевания лечебная физкультура, направленная на увеличение подвижности кистей, стоп. Она задерживает развитие ригидности суставов. При ограниченной подвижности суставов ног рекомендуется профессиональный уход за стопами, ортопедическая обувь для предотвращения рисков возникновения трофических дефектов и диабетической стопы. Также показана иммобилизация поврежденной конечности.
https://youtube.com/watch?v=Euwwf8rUwUw
РЕЗУЛЬТАТЫ
Исследуемые группы пациентов с СД2 (1-я группа — 10 человек, 2-я группа — 10 человек) были сопоставимы по половозрастным характеристикам, длительности диабета и уровню его контроля.
В табл. 1 представлена клинико-лабораторная характеристика обследованных больных.
Таблица 1. Клинико-лабораторная характеристика обследованных пациентов (n=20)
|
Показатель |
Группа 1 (n=10) |
Группа 2 (n=10) |
|
Возраст, лет, Me |
54 |
62 |
|
Пол, м/ж |
4/6 |
6/4 |
|
Длительность течения СД2, лет Me |
16 |
13 |
|
Дистальная диабетическая полинейропатия (n): Нет Есть |
10 |
10 |
|
Диабетическая ретинопатия (n) Отсутствует Непролиферативная Препролиферативная Пролиферативная |
3 2 5 |
3 4 1 2 |
|
Диабетическая нефропатия, ХБП, стадия (n) С1 С2 С3а С3б |
6 1 1 2 |
6 2 1 1 |
|
HbA1c, %, Me |
9,0 |
7.8 |
|
хс-ЛПНП, моль/л, Me |
3,0 |
3,2 |
|
Гемоглобин, г/л, Me |
120,5 |
137 |
|
Лейкоциты, 109/л, Me |
5,8 |
7,4 |
|
СОЭ, мм/ч, Me |
33,5 |
22,7 |
|
рСКФ (MDRD), мл/мин/1,73 м2, Me |
94 |
75,0 |
|
Кальций общ., ммоль/л Me, |
2,2 |
2,39 |
|
Хронические раны стоп (%) |
100 |
Примечания: группы были сопоставимы по перечисленным характеристикам (p>0,05). СД — сахарный диабет; ХБП — хроническая болезнь почек; хс-ЛПНП — холестерин липопротеинов низкой плотности; рСКФ — расчетная скорость клубочковой фильтрации; СОЭ — скорость оседания эритроцитов. p-value > 0,05
При лабораторном исследовании у пациентов как 1-й, так и 2-й группы признаков системного воспаления выявлено не было.
Микроскопическое исследование.
В биоптатах ткани пациентов с ДНОАП имелась костная и костномозговая ткань. В костной ткани — поля остеолизиса кости с врастанием в очаги разрушения грануляционной ткани с гиалинозом стенок микрососудов и набуханием эндотелия. Грануляционная ткань содержала выраженные воспалительные инфильтраты и склеротические изменения. В очагах остеолизиса обнаруживалось большое количество остеокластов (рис. 1А). В биоптатах пациентов контрольной группы также выявлялись фрагменты костной и костномозговой ткани без патологических изменений (рис. 1, Б).
Рисунок 1. Гистологическая картина костной ткани при диабетической нейроостеоартропатии: А — поля остеолизиса кости с врастанием в очаги разрушения грануляционной ткани с гиалинозом стенок микрососудов и набуханием эндотелия. Грануляционная ткань содержит выраженные воспалительные инфильтраты и склеротические изменения. В очагах остеолизиса обнаруживается большое количество остеокластов; Б — костная ткань без патологических изменений пациентов с сахарным диабетом (контроль).
Иммуногистохимическое исследование
PINP, PIIINP и КПГ обнаруживались в биоптатах ткани пациентов с ДНОАП, цитоплазме фибробластических элементов и клеток воспалительного инфильтрата грануляционной ткани, а также остеокластов в виде коричневой окраски цитоплазмы (рис. 2А, 3А, 4А).
В контрольной группе PINP, PIIINP и КПГ располагались в цитоплазме отдельных остеобластов и клетках костномозговой ткани, имеющих коричневое окрашивание цитоплазмы (рис. 2Б, 3Б, 4Б).
В ходе ИГХ-исследования было зафиксировано значимое увеличение относительного содержания рецепторов к PINP, PIIINP и КПГ в группе пациентов с ДНОАП по сравнению с группой контроля (p<0,05) (рис. 5).
Рисунок 2. Иммуногистохимическая картина экспрессии PINP в костной ткани: А — высокая экспрессия маркера в фибробластических элементах и клетках воспалительного инфильтрата грануляционной ткани, а также в остеокластах у пациентов с диабетической нейроостеоартропатией; Б — слабая экспрессия маркера в отдельных остеобластах и клетках костного мозга у пациентов контрольной группы.
Рисунок 3. Иммуногистохимическая картина экспрессии PIIINP в костной ткани: А — высокая экспрессия маркера в фибробластических элементах и клетках воспалительного инфильтрата грануляционной ткани, а также в остеокластах у пациентов с диабетической нейроостеоартропатией; Б — слабая экспрессия маркера в отдельных остеобластах и клетках костного мозга у пациентов контрольной группы.
Рисунок 4. Иммуногистохимическая картина экспрессии рецепторов КПГ в костной ткани. А — умеренная экспрессия маркера в фибробластических элементах и клетках воспалительного инфильтрата грануляционной ткани, а также в остеокластах у пациентов с диабетической нейроостеоартропатией; Б — слабая экспрессия маркера в отдельных остеобластах и клетках костного мозга у пациентов контрольной группы.
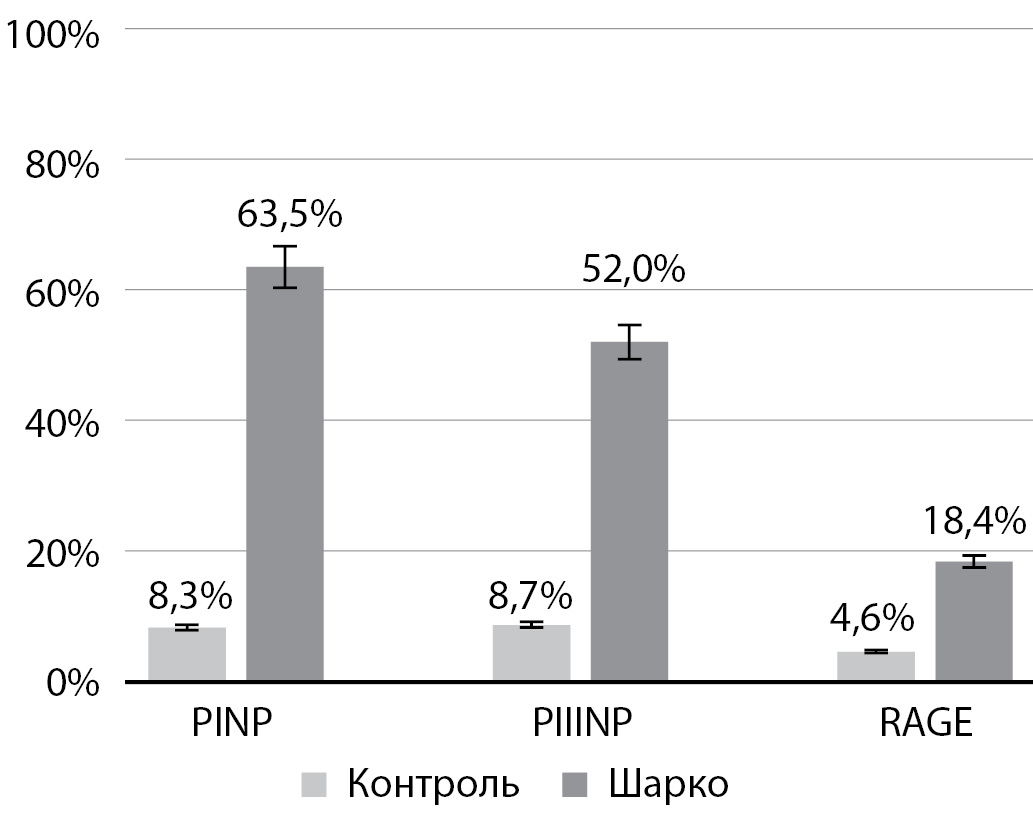
Рисунок 5. Иммуногистохимическая характеристика PINP, PIIINP и КПГ в биоптатах костной ткани при диабетической нейроостеоартропатии (стопа Шарко) и без нее (контроль).
Полученные морфологические и ИГХ-результаты исследования свидетельствуют о патологии коллагенообразования и, как следствие, о нарушении формирования и резорбции кости у пациентов с ДНОАП.
Течение болезни
Стоп Шарко в своем развитии имеет 4 стадии.
- 1 стадия внешне проявляется гиперемией кожи стопы, ее отечностью. На рентгеновском снимке изменения либо не выявляются, либо отмечаются единичные микропереломы.
- 2 стадия характеризуется остеохондропатией. Внешние воспалительные признаки уменьшаются или стихают совсем, а на снимке отмечаются фрагментарные участки некроза костной ткани.
- 3 стадия свидетельствует о хронизации процесса и характеризуется выраженной деформацией стопы – ее нередко называют «стопа – качалка», «стопа – пресс-папье». На рентгене выраженная деформация костей, фрагментарное обызвествление. Функции скелета стопы утрачиваются.
- 4 стадия или стадия осложнений характеризуется наличием язвенных очагов, приводящих к флебитам, гангрене и проч.
Диагностика
Пациентам назначают:
- магнитно-резонансную томографию;
- рентгенографическое исследование;
- сцинтиграфию.
На основании полученных результатов определяется форма и стадия течения патологического процесса.
Как ставится дифференциальный диагноз при острой фазе?
При остром течении диабетической стопы в обязательном порядке проводят рентгенографию, КТ. С целью исключения или подтверждения сопутствующего остеомиелита проводятся лабораторные исследования крови.
В результате доктор получает точный ответ на вопрос, какое заболевание спровоцировало проявление острого состояния при диабете и как с ним правильно бороться.
Физиотерапия
Основная цель лечения – облегчить боль, восстановить механику (выравнивание, движение и/или распределение нагрузки) и вернуть пациента к желаемому уровню активности. Индивидуальное лечение имеет первостепенное значение с учетом диагноза клиента.
План оказания медицинской помощи должен быть разработан с целью выявления нарушений, отмеченных во время обследования. Варианты включают в себя:
- Смена образа жизни
- На ранних стадиях артрита ограничение нагрузки, прилагаемой к стопе и лодыжке, может облегчить боль. Например, занятия с низким уровнем воздействия, такие как плавание и йога, могут обеспечить преимущества для сердечно-сосудистой системы без нагрузки на стопу или лодыжку.
- Снижение веса может уменьшить давление на суставы. Стопа и лодыжка поддерживают все тело каждый раз, когда мы стоим и двигаемся, а избыточный вес увеличивает это давление и может привести к более быстрому прогрессированию артрита.
- Ортезы и обувь
- Примеры мануальной терапии включают
- Массаж – с достаточным давлением через поверхностные ткани, чтобы достичь глубоких структур (используется для увеличения кровотока, уменьшения отека, уменьшения мышечного спазма и содействия нормальному восстановлению тканей).
- Мобилизация – суставы и мягкие ткани щадяще перемещаются, чтобы восстановить нормальный диапазон, смазать ткани и облегчить боль. например, скольжение таранной кости, мобилизации Мейтленда
- Упражнения на растяжку и лечебные упражнения, например, растяжки, нацеленные на хамстринги, икры, свод стопы и пятку, являются особенно эффективными и дополняют комплекс двигательных упражнений. Укрепляющие упражнения, такие как “малнькие упражнения для ног”, попытка подобрать колышки пальцами ног, ходьба босиком по песку.
- Криотерапия или Термотерапия
- Ультразвуковая терапия – уменьшает спазм тканей, ускоряет заживление и облегчение боли.
- Интерференционная терапия – используется для различных лечебных эффектов. Например, для облегчения боли, стимуляции мышц или нервов, улучшения кровотока и уменьшения воспаления.
- Переобучение походки – оценивайте и лечите соответствующим образом с помощью, например, помощников.
- Тейпирование
Список литературы
1. Svendsen OL, Rabe OC, Winther-Jensen M, Allin KH. How Common Is the Rare Charcot Foot in Patients With Diabetes? Diabetes Care. 2021;44(4):e62-e63. doi: https://doi.org/10.2337/dc20-2590
2. Strotman PK, Reif TJ, Pinzur MS. Charcot Arthropathy of the Foot and Ankle. Foot & Ankle International. SAGE Publications; 2016;37(11):1255–1263. doi: https://doi.org/10.1177/1071100716674434
3. Mascarenhas JV, Jude EB. The Charcot Foot as a Complication of Diabetic Neuropathy. Curr Diab Rep. 2014;14(12):1-9. doi: https://doi.org/10.1007/s11892-014-0561-6
4. Wautier JL, Schmidt AM. Protein glycation: A firm link to endothelial cell dysfunction. CircRes. 2004;95(3):233-238. doi: https://doi.org/10.1161/01.RES.0000137876.28454.64
5. Saito M, Soshi S, Fujii K. Effect of hyper- and microgravity on collagen post-translational controls of MC3T3-E1 osteoblasts. J Bone Miner Res. 2003;18(9):1695-1705. doi: https://doi.org/10.1359/jbmr.2003.18.9.1695
6. Seibel MJ. Biochemical markers of bone turnover: part I: biochemistry and variability. Seibel MJ Clin Biochem Rev. 2005;26(4):97-122.
7. Kanazawa I. Interaction between bone and glucose metabolism. Endocr J. 2017;64(11):1043-1053. doi: https://doi.org/10.1507/endocrj.EJ17-0323
8. Lee EJ, Park JH. Receptor for Advanced Glycation Endproducts (RAGE), Its Ligands, and Soluble RAGE: Potential Biomarkers for Diagnosis and Therapeutic Targets for Human Renal Diseases. Genomics Inform. 2013;11(4):224. doi: https://doi.org/10.5808/gi.2013.11.4.224
9. McCabe LR. Understanding the pathology and mechanisms of type I diabetic bone loss. J Cellular Biochem. 2007;102:1343–1357. doi: https://doi.org/10.1002/jcb.21573
10. Sanguineti R, Puddu A, Mach F, et al. Advanced glycation end products play adverse proinflammatory activities in osteoporosis. Mediators Inflamm. 2014;2014:975872. doi: https://doi.org/10.1155/2014/975872
11. Farlay D, Armas LA, Gineyts E, et al. Nonenzymatic glycation and degree of mineralization are higher in bone from fractured patients with type 1 diabetes mellitus. J Bone Mineral Res. 2016;31(1):190–195. doi: https://doi.org/10.1002/jbmr.2607
12. Volk SW, Shah SR, Cohen AJ, et al. Type III collagen regulates osteoblastogenesis and the quantity of trabecular bone. Calcif Tissue Int. 2014;94(6):621-631. doi: https://doi.org/10.1007/s00223-014-9843-x
Общая характеристика
Эта патология, в медицине известная как деструктивная остеоартропатия, описана еще в 19 веке. Обнаружил этот комплекс симптомов французский врач Шарко. Поэтому заболевание получило такое название. Развивается патология вследствие снижения чувствительности нервов в стопе и нарушения кровообращения. Такое может произойти при заболеваниях спинного мозга или поражении периферических нервов из-за травмы, а также при некоторых других болезнях.
Если не получается компенсировать диабет, нарушения углеводного обмена приводят к повреждению периферических нервов и к нарушению кровообращения. Обычно такое происходит не менее чем через 10-20 лет болезни или при неправильном лечении. Поэтому встречается стопа Шарко при сахарном диабете чаще всего у людей старше 50 лет, имеющих вредные привычки или подвергающих ноги повышенным нагрузкам.
Но причиной появления патологии могут стать также другие заболевания. Обнаружена она была в конце 19 века, когда осложнения диабета еще не встречались, так как такие больные при отсутствии инсулина просто не жили так долго. Невролог Шарко обнаружил подобное поражение костей стопы из-за поражения проводящих путей спинного мозга вследствие третичного сифилиса. В дальнейшем с появлением антибиотиков такое осложнение перестало встречаться, но синдром деструктивной остеоартропатии стопы существует до сих пор. Было обнаружено, что причиной этой патологии может стать сирингомиелия, диабетическая полинейропатия, лепра, полиомиелит, алкоголизм, врожденные аномалии нервной системы.
Профилактические меры
С целью профилактики стопы Шарко людям, страдающим диабетом, стоит прислушаться к следующим врачебным рекомендациям:
- Соблюдать предписанную диету.
- Регулярно осматривать стопы на предмет наличия ран, ссадин, повреждений и обрабатывать их при помощи антисептиков.
- Заменить маникюрные ножницы специальной пилочкой.
- Носить удобную, подходящую обувь.
- Периодически проходить профилактические осмотры у эндокринолога.
Синдром стопы Шарко – опасное заболевание, развивающееся на фоне диабетической патологии. При отсутствии своевременно предпринятых мер заболевание может привести к ряду осложнений и даже ампутации пораженной конечности.

Лечение
Лечение должно быть комплексным и своевременным. Эффективно только в острой и подострой фазе. Терапия должна быть направлена на то, чтобы остановить процесс разрушения костной ткани, профилактику патологических переломов.
В лечении есть определенные тонкости, которые знает только специалист. Очень частой ошибкой является назначение вазоактивных препаратов, это приводит к избыточному кровоснабжению дополнительно.
Основное лечение – полная разгрузка конечности до купирования признаков воспаления. Это обеспечит срастание микротравм костей. Без консолидации происходит усугубление микротравм, дополнительная травматизация и деформация стопы. Это усложняет течение болезни.
Показан строгий постельный режим, после чего ходьба в туторе, а затем в специально изготовленном ортезе, который снимает нагрузку со стопы.