Причины
К источникам развития посттравматического артрита относят нарушение целости структур сочленения: хрящевых, костных тканей, капсулы, связочного аппарата. Проблема напрямую связана с ушибами, переломами и вывихами. Для формирования патологического процесса необходимо снижение защитных функций организма, возникающих при проблемах с метаболизмом, отдельных системных недугах.
Хронические инфекционные очаги играют большую роль в возникновении посттравматического артрита. Патогенная микрофлора перемещается в организме по лимфатическим, кровеносным сосудам. Основная подгруппа вероятности развития болезни – это пациенты старшего и пожилого возраста, дети, люди, профессионально занимающиеся спортом.
Лечение
Лечение посттравматического артрита проводится комплексно. Оно включает в себя два этапа —, основное лечение и реабилитацию.
Основное лечение
Цель данного этапа – устранить воспалительный процесс. Как лечить посттравматический артрит в данный период – терапия подразделяется на консервативную и хирургическую.
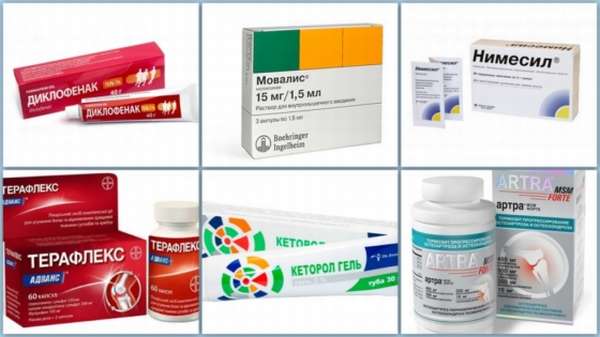
Консервативное лечение предполагает использование лекарственных препаратов.
Антибиотики. Назначаются при гнойном воспалении в суставе. Вид антибактериального препарата должен соответствовать возбудителю, вызвавшему посттравматический артрит. Препараты назначают внутримышечно курсом 7-10 дней, или для приёма внутрь, курсом до 14 дней.
Противовоспалительные средства – Мовалис, Нимесил. Назначают для приёма внутрь в течение 2-3 недель. Лекарства способствуют подавлению воспаления, устранению отека.
Хондропротекторы – Артра, Терафлекс. При посттравматическом артрите обязательно страдает хрящевая ткань. Препараты этой группы назначают для длительного приёма – не менее месяца.
Обезболивающие средства. Назначают при выраженном болевом синдроме. Принимают в виде таблеток или инъекций – Кеторол, Диклофенак.
При сохранении патологической симптоматики применяются методы хирургического лечения. Часто используемый способ – пункция суставной полости (производится удаление гноя и воспалительной жидкости из полости сустава). После этого полость промывают антисептическими растворами, вводят лекарственные препараты.
Большими преимуществами обладает такой метод, как артроскопия. Для этого используется эндоскопическая аппаратура, позволяющая осмотреть суставную полость, удалить разрушенные кусочки тканей.
Реабилитация
После того, как острый воспалительный процесс будет подавлен, применяется реабилитационное лечение. Цель этого периода – помочь человеку восстановить двигательную функцию и снизить риск развития осложнений.
Осуществляется реабилитационное лечение следующими методами:
- Физиотерапевтические процедуры,
- Массаж,
- Лечебная гимнастика.
Среди физиопроцедур наиболее распространенными являются парафиновые аппликации, магнитотерапия, электрофорез с лекарственными препаратами. Такое лечение травматического артрита способствует улучшению микроциркуляции, стимулирует восстановительные процессы, способствует рассасыванию спаек. Назначают физиопроцедуры ежедневно в течение 10 дней.
Лечебный массаж способствует устранению мышечного спазма, уменьшает болевые ощущения. Проводят его и на больной, и на здоровой конечности. Процедура осуществляется по определенному алгоритму:
Сначала проводят подготовку поврежденной области путём осторожного поглаживания, Основной этап состоит из более интенсивных растираний и разминаний, Заканчивается массаж снова поглаживанием. Сеансы проводятся раз в два дня, в течение 2-3 недель
Сеансы проводятся раз в два дня, в течение 2-3 недель.

Большое значение имеет лечебная гимнастика. Она способствует расслаблению мышц, повышает их эластичность. Благодаря этому восстанавливается объём движений. Занимаются лечебной гимнастикой ежедневно, в течение нескольких месяцев. Тренировка состоит из следующих упражнений:
- Ходьба на месте с высоким подниманием коленей,
- Круговые движения в коленных или голеностопных суставах,
- Махи ногами вперёд и в стороны,
- Сгибания и разгибания ног,
- Ходьба на пятках и носках поочередно,
- Медленные приседания.
После тренировки рекомендуется легко помассировать суставы.
Диагностика посттравматического артрита
Основная цель диагностических исследований – определение стадийности нарушения суставной ткани в динамике.
Врач проводит осмотр и опрос пациента
На этом этапе важно сообщить ему о ранее перенесенных повреждениях опорно-двигательного аппарата
Лабораторно удается выявить лейкоцитоз крови, повышение скорости оседания эритроцитов, что напрямую указывает на прогрессирование воспалительного процесса. Но если биохимический и клинический анализ – базисная диагностика, то взятие синовиальной жидкости – специфическое исследование. В биоматериале удается выявить бактериальную флору, а сама она – мутного окраса.
Особая роль отводится так называемой лучевой диагностике. Специфичность рентгенографического и ультразвукового вариантов исследования состоит в способности распознать ранние и отсроченные проявления посттравматического состояния; развивающиеся на их фоне или вследствие таковых дегенеративно-дистрофические поражения.
Современные методы лучевой визуализации предполагают проведение:
- УЗИ. Позволяет визуализировать состояние синовиальной оболочки, внутрисуставных сегментов (сюда же относятся и мениски). Проводя исследование, врач может оценить структуру связочного аппарата, синовиальной жидкости. Разрешающая способность и высокий уровень информативности УЗИ позволяют применять его для первичного обследования пациентов, отслеживания динамики состояния во время лечения. Подобная результативность в 40% случаев исключает необходимость выполнения традиционной обзорной рентгенографии. Несмотря на положительные стороны методики, ультразвуковая семиотика несовершенна в аспекте интерпретации и сопоставления полученных сведений с патолого-анатомическим субстратом, возникающим на начальной стадии болезни;
- рентгенологического исследования. Позволяет оценить состояние, в котором на текущий момент находится субхондральная пластина, суставная щель, определить критерии покровного хряща. Дополнительно обзорный вид диагностики позволяет оценить структуру связочного аппарата, суставных сумок, менисков, заворотов, синовиальной оболочки, подколенной ямки. Посредством рентгенологического исследования визуализируют, в каком состоянии находятся крестообразные связки;
- МРТ. Это ведущий способ достоверного обнаружения ранних стадий посттравматических изменений. Но, как скрининговый вариант диагностики, его реализуют не слишком часто. Единственной причиной, по которой метод не применяют настолько широко, насколько это возможно – высокая себестоимость.
Последствия артрита коленного сустава.
Перечисленные варианты диагностики позволяют своевременно распознать посттравматический артрит, динамику, степень активности воспаления, контролировать эффективность проводимой терапии.
Методы диагностики
Своевременное обращение к специалисту позволяет избежать оперативного вмешательства
Важно при первых симптомах обратиться к врачу. Сначала он проводит осмотр, собирает анамнез и выставляет предварительный диагноз
Для уточнения диагноза используются исследования:
- Общий анализ крови и мочи.
- Биохимический анализ крови.
- Рентгенография – позволяет выявить наличие воспалительного процесса и степень деформации суставов.
- КТ – позволяет увидеть площадь пораженной области.
- МРТ – позволяет рассмотреть все имеющиеся дефекты в тканях.
- Артроскопия – редко применяющийся, но эффективный метод, позволяющий увидеть сустав изнутри.
- УЗИ – позволяет выявить наличие изменений в мягких тканях.
После проведенных исследований и постановки диагноза врач назначает лечение.
Физиотерапия и ЛФК
Для ускоренного восстановления суставной ткани после травмы пациентам следует выполнять комплекс лечебных упражнений, который подбирается индивидуально с учетом локализации воспаления, степени разрушения сустава, возраста пациента и иных особенностей.
Примерный комплекс восстановительной гимнастики для ног выглядит так:
- Нужно лечь на спину и поочередно сгибать колени, не отрывая стоп от пола по 10 раз для каждой ноги.
- Имитация езды на велосипеде из положения лежа.
- Стоя у опоры, выполнять поочередные махи и круговые вращения ногами. Рекомендуемое количество подходов: по 7-10 раз справа и слева.
- Лежа на спине, сводить и разводить конечности, поднятые на 90 градусов по отношению к туловищу.
Хорошо помогают улучшить кровообращение тканей массаж и физиопроцедуры, такие как парафинотерапия, грязевые аппликации, ванны на основе сероводорода, радона, йода и брома, магнитолечение, УЗИ-терапия.
Чтобы облегчить болевые ощущения, назначаются терапия ультрафиолетом и лечение холодом – криотерапия.
Как проявляется болезнь
Когда сустав подвергается частым мелким травмам – ударам, растяжениям или вибрации – постепенно разрушаются различные ткани внутри него и рядом. Происходят кровоизлияния, вызывающие воспаление. Процесс разрушения сустава развивается постепенно, и часто больной не обращает внимания на его симптомы. При травматическом артрите наблюдаются такие признаки:
- нарастающая боль и ломота в поврежденном суставе;
- похрустывание при движении;
- ограничение подвижности;
- отек и покраснение.
При сильной травме эти симптомы более выражены. Если они появились сразу, говорят о развитии острого посттравматического артрита. Он может вызвать также повышение температуры, интоксикацию организма и развитие лейкоцитоза.

Лечение артрита
При лечении артрита различают 3 вида лечения, которые могут либо облегчить состояние больного, либо полностью вернуть ему способность управлять суставом без боли.
Медикаментозное лечение включает прием кортикостероидов, что особенно важно при сильной лихорадке и боли. Рекомендуется принимать антибиотические препараты, комбинируя их с нестероидными антифлогистическими лекарствами
В их чисто входят аспирин, диклофенак, индометацин.
Немедикаментозное лечение – данный тип лечения суставов хорошо зарекомендовал себя еще, и, как отличное профилактическое средство, предотвращающее дальнейшее развитие болезни. Сюда входят массаж, занятия физическими упражнениями, ультразвуковая и магнитная терапия.
Народные способы лечения – включают в себя горячие солевые ванны и расслабляющий душ.
Народное лечение
Домашняя терапия помогает облегчить симптоматику недуга, ускорить восстановление дистрофированных тканей. Высокой популярностью среди пациентов пользуются согревающие компрессы:
- Кусок марли пропитывается аптечным раствором Димексида, накладывается на воспаленное сочленение, утепляется полиэтиленом и шерстяной тканью. Время воздействия – 20 минут.
- Смешаем полстакана водки и 1/3 стакана жидкого меда. Пропитаем смесью кусок марли, зафиксируем как компресс, выдержим от 15 до 30 минут.
- Возьмем по 1 ч. л. соды, соли, меда, горчичного порошка, можно заменить несколькими каплями йода. Смесь накладываем на больную коленку или голеностоп, утепляем полиэтиленом и шерстяным шарфом, выдерживаем столько, сколько удастся вытерпеть чувство жжения, но не меньше 20-30 минут.
Перед применением народных методов необходимо получить одобрение лечащего доктора.
Профилактика и осложнения
Любое заболевание всегда проще предотвратить, чем впоследствии заниматься его длительным лечением
Чтобы исключить возможность развития посттравматического артрита, нужно с повышенным вниманием отнестись к рекомендациям специалиста и выполнять их в точности в период после травмы
Как избежать развития болезни
Самое главное в восстановительный период – это умеренная активность. Малоподвижный образ жизни может плохо сказаться не только на состоянии суставов, но и всего организма в целом.
Полезно заниматься плаванием, гимнастикой, ездить на велосипеде
В этот период важно понизить силовую нагрузку на сустав, поэтому лучше воспользоваться лифтом, чем подниматься по лестнице. Запрещается поднимать тяжести
Для людей с избыточным весом, нужно стараться похудеть, это не только снизит нагрузку на колено, но и значительно улучшит общее состояние. В продаже можно приобрести различные наколенники, трости и шины. Они помогают вернуть подвижность и уменьшить болевые ощущения.
Также следует рационально питаться, больше бывать на воздухе, исключить вредные привычки, что обязательно скажется на состоянии организма в целом, и на суставах в частности.
Возможные осложнения
Если были микроповреждения и больной проигнорировал советы врача, то проблема со временем может значительно усугубиться. Постепенно суставы утратят свою функциональность, ведь в их тканях из-за воспаления могут начаться необратимые процессы.
Сначала больной испытывает незначительный дискомфорт, но с каждым днем ему будет все сложнее передвигаться. Такое состояние может привести к тому, что без посторонней помощи, человек не потеряет способность двигаться, и станет инвалидом.
В случае несвоевременно оказанной медицинской помощи после серьезной травмы колена, заболевание может дать незамедлительные осложнения: ткани могут начать воспаляться, отслаиваться; также нельзя исключать и возможность развития общей инфекции в организме.
Посттравматический артрит – это не приговор. При грамотном подходе, больной может быстро справиться с недугом.
Главное правило, подходить к решению проблемы комплексно: принимать медикаменты и витамины, сбалансировано питаться, вести здоровый и подвижный образ жизни. Во всем слушаться своего лечащего врача! Узнать больше информации о посттравматическом артрите колена можно, просмотрев видео в этой статье.
Суставы, подверженные артропатической дистрофии
Заболевание классифицируется по месту локализации. Может поражать суставы верхних и нижних конечностей.
- Пальцы рук и суставы запястья. Часто встречается в пожилом возрасте.
- Плечевой сустав. Характерно при регулярном поднятии тяжестей.
- Локтевой сустав. Отдавать в локоть могут и повреждения лучевой кости.
- Коленный сустав. Посттравматический артрит коленного сустава может развиться после перелома большой берцовой кости.
- Голеностопный сустав. При регулярных вывихах и подвывихах.
- Пальцы рук и суставы запястья
- Плечевой сустав
- Локтевой сустав
- Коленный сустав
К мелким травмам суставов могут привести незначительные удары, постоянная вибрация, растяжения. При внутреннем кровоизлиянии возможно развитие воспалительного процесса, что провоцирует возникновение артрита
Если заболевание развивается постепенно, то человек может не обратить внимание на первоначальные симптомы и пропустить оптимальный срок начала лечения
Последствия и осложнения артритов
противовоспалительных препаратовязвмикрофлорыкишечникадисбактериозаНепосредственно артрит может осложниться:
Остеопорозом. Данным термином обозначается уменьшение массы костной ткани, сочетающееся с уменьшением плотности костей. Причиной данного осложнения считается длительный, вяло прогрессирующий системный воспалительный процесс, наблюдающийся при ревматоидном и других ревматических артритах. Повышенная концентрация провоспалительных (поддерживающих воспалительный процесс) медиаторов стимулирует процесс разрушения костной ткани и вымывания из нее солей кальция. Кроме этого разрушению костей способствует гиподинамия (сниженная физическая активность), развивающаяся как следствие усиления болей при движениях в суставах
Немаловажное значение имеет прием цитостатических (замедляющих процессы клеточного деления) препаратов (метотрексата, циклоспорина) при лечении ревматических артритов. В первую очередь патологический процесс поражает суставные поверхности костей в области пораженных суставов, однако в дальнейшем может отмечаться генерализованный остеопороз.
Амилоидозом
Данное заболевание характеризуется образованием в организме патологического белка амилоида, который накапливается в различных тканях (в почках, в органах желудочно-кишечной системы и так далее), постепенно разрушая их. Образуется амилоид в мутировавших клетках иммунной системы, что отмечается при длительно прогрессирующих воспалительных заболеваниях в организме.
Распространением инфекции. При гнойном артрите возможно расплавление капсулы тазобедренного сустава и распространение инфекции на окружающие ткани (на связки, мышцы, кости, подкожно-жировую клетчатку и так далее). Также инфекция может распространяться по организму в результате повреждения кровеносных сосудов и проникновения патогенных бактерий в кровь. Проявляться это будет ухудшением общего состояния пациента, более выраженным повышением температуры (вплоть до 41 – 42 градусов), выраженными головными болями и болями в мышцах, усиленным потоотделением, нарушением сознания и так далее.
Вывихом. При длительном прогрессировании воспалительного процесса в суставе могут разрушаться суставные хрящи и внутрисуставные связки, а также могут поражаться суставные поверхности костей. Все это приводит к уменьшению прочности фиксирующего аппарата сустава, что при увеличении нагрузки (например, во время прыжка с высоты или при поднятии тяжести) может привести к разрыву ослабленных связок и смещению суставных поверхностей костей друг относительно друга (то есть к вывиху).
Контрактурой сустава. Контрактура – это патологическое состояние, проявляющееся снижением амплитуды движений в суставе из-за поражения мышц, сухожилий, связок или других компонентов сустава. Контрактуры могут быть пассивными и активными. В первом случае ограничение движений вызвано анатомическим дефектом внутрисуставных структур, в результате чего ограничены как активные (выполняемые самим пациентом), так и пассивные (выполняемые руками врача) движения в суставе. При активных контрактурах амплитуда выполняемых пациентом движений снижена, однако пассивные движения в суставе при этом возможны в той или иной степени. Причиной активных контрактур может быть, например, мышечная атрофия (уменьшение объема и силы мышцы), развивающаяся при длительной неподвижности (например, при наложении гипса после протезирования сустава).
Анкилозом. Данным термином обозначается ограничение подвижности в суставе вследствие внутрисуставного разрастания костной, хрящевой или фиброзной ткани. Это приводит к соединению суставных поверхностей друг с другом, в результате чего подвижность вовсе исчезает (при костном или при хрящевом анкилозе) либо значительно ограничивается (при фиброзном анкилозе, при котором возможны едва заметные, крайне болезненные движения).
Как распознать патологию: ведущая симптоматика
Начало болезни сопровождается слабовыраженными болевыми ощущениями и скованностью движений.
В начальных стадиях артрит протекает бессимптомно и пациенты не подозревают о развивающемся патологическом процессе. По мере прогрессирования присоединяются жалобы. Пациентов беспокоят переменные тупые боли. Частая жалоба — типичная утренняя скованность. Посттравматический артрит пальца руки развивается после ушиба и проявляется затруднением при сгибании. Характерные признаки для всех суставов:
- болевые приступы при движении и неприятные ощущения;
- скованность и ограниченность функций после утреннего пробуждения;
- локальная гиперемия кожных покровов;
- припухлость и отечность;
- характерный хруст;
- долго сохраняющаяся гематома.
Артрит коленного сустава у детей выявляют не сразу, в результате чего болезнь медленно прогрессирует. Малыши становятся более капризными, стараются не наступать на ножку. Без видимого повреждения они вдруг начинают прихрамывать. Им тяжело садиться на горшок. При внимательном наблюдении заметно, что у ребенка в зоне коленки есть небольшая припухлость и гиперемия.
Полезные советы
СОВЕТ №1
При появлении болей в суставах после травмы обратитесь к врачу для своевременной диагностики посттравматического артрита. Чем раньше начнется лечение, тем эффективнее будут результаты.
СОВЕТ №2
Помимо медикаментозной терапии, обратите внимание на физическую реабилитацию и упражнения для укрепления суставов. Регулярные занятия специальными упражнениями могут значительно улучшить состояние суставов и снизить болевой синдром
СОВЕТ №3
Следите за своим весом, поскольку избыточный вес негативно сказывается на состоянии суставов. Правильное питание и физическая активность помогут снизить нагрузку на суставы и улучшить их состояние.
Осложнения посттравматического артрита
Если признаки дискомфорта в суставе игнорируются, воспаление распространяется на окружающие ткани. Может развиться периартрит – воспаление околосуставных тканей.
Постепенное разрушение сустава приводит к деформирующему артрозу. Деформация самого сустава вызывает синовит, а попадание в синовиальную жидкость бактерий – бурсит. При игнорировании лечения развивается тугоподвижность сустава, от которой потом очень сложно избавиться.
Самым серьезным осложнением является развитие гнойной инфекции и сепсис.
Эндопротезирование
Если лечение медикаментозного характера не дало ожидаемого эффекта, состояние больного не изменилось, врач ставит вопрос о проведении хирургического вмешательства.
Эндопротезирование — замена поврежденного, травмированного сустава на высоко технологический протез, который будет полностью компенсировать деятельность поврежденной конечности.
Протезы бывают различных видов. После проведения рентгенографии доктор самостоятельно подбирает, подготавливает протез для замены сустава. Операцию проводят при заболеваниях:
- ;
- Некроз головки бедренной кости;
- Болезнь Бехтерева;
- Посттравматический, ревматоидный артрит;
- Травмы, повреждения суставов.
Большое количество людей негативно относится к проведению оперативного вмешательства. Эндопротезирование проходит быстро. В среднем операция длится 50 минут. Чаще применяется местная анестезия, врач ставит укол в спину, позволит уменьшить риски от общего наркоза. Через небольшой надрез в области поврежденного сустава хирург вводит протез, рана зашивается, на ее место накладывается стиральная повязка.

Восстановление после оперативного вмешательства проходит быстро. Первое время стоит передвигаться при помощи костылей. Полноценно двигаться пациент сможет спустя несколько недель, месяцев, в зависимости от вида, сложности проведенной операции. Максимум двигательная активность восстановится спустя 2-3 месяца. Установка эндопротеза накладывает определенные ограничения на двигательную активность человека. Чрезмерная физическая нагрузка негативным образом скажется на состоянии больного. Заниматься любимым видом спорта, гулять, плавать в бассейне, кататься на велосипеде прооперированный пациент сможет через полгода.
Эндопротезирование проводится при наличии соответствующих показаний. Операция возможна после консультации больного с хирургом, кардиологом, терапевтом, анестезиологом. Врачи должны быть уверены, что пациент перенесет хирургическое вмешательство, без серьезного риска для жизни. Подчас оперативное вмешательство — единственный способ вернуть человека к нормальной жизни, избавить от мучительных болей. Эндопротезирование направлено на восстановление двигательной функции конечностей, зачастую, является единственным выходом в борьбе с тяжелым заболеванием.
Профилактика
Посттравматический артрит коленного сустава можно предотвратить или же увеличить продолжительность ремиссий. Для этого необходимо заняться спортом и правильно питаться
Важно исключить большие физические нагрузки, поэтому спорт должен быть щадящим. Каждый день необходимо проводить лечебную гимнастику, улучшающую подвижность пораженной конечности
Больной должен полностью отказаться от тяжелой физической работы и регулярно делать самомассаж голени и бедра. Необходимо сразу же лечить все инфекционные заболевания, чтобы они не переходили в хроническую форму. Это относится также к лечению различных нарушений в работе внутренних органов человека.
Обследование
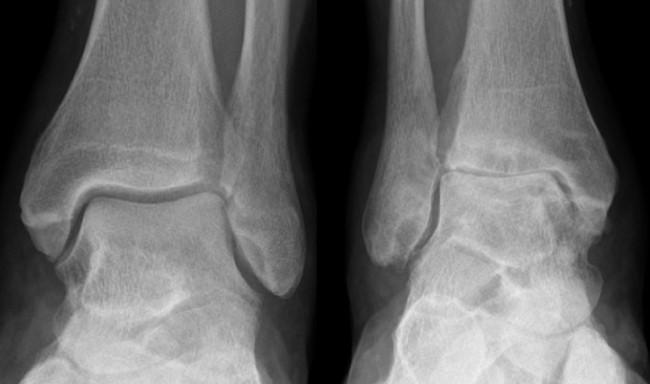
Рентген. Рентгеновские снимки позволяют получить детальные изображения плотных структур, таких как кости. Рентгеновский снимок стопы с артритом может показать сужение суставного пространства между костями (признак потери хряща), изменения в костях (например, переломы) или образование костных шпор.
Рентгеновские снимки с нагрузкой делаются в положении стоя. Они являются наиболее ценным дополнительным исследованием для диагностики тяжести артрита и выявления сопутствующей ему деформации суставов. При артритах, если рентгеновские снимки делаются в положении стоя, трудно оценить степень выраженности артрита, место его расположения в суставе и степень деформации
Поэтому очень важно, чтобы рентгеновские снимки, когда это возможно, выполнялись в положении стоя
Другие визуализирующие исследования. В некоторых случаях для определения состояния костей и мягких тканей может потребоваться сканирование костей, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
Лабораторные исследования. Врач может также порекомендовать сдать анализы крови, чтобы определить тип артрита. При некоторых видах артрита, включая ревматоидный артрит, анализ крови важен для постановки точного диагноза.
При подозрении на ревматоидный артрит врач может направить Вас к ревматологу. Хотя Ваши симптомы и результаты физикального обследования и анализов могут соответствовать ревматоидному артриту, конкретный диагноз сможет установить ревматолог. Существуют и другие, менее распространенные виды воспалительного артрита, которые будут рассмотрены.
Симптомы посттравматического артрита
На начальном этапе процесс сопровождается умеренными болями, которые усиливаются при движениях. Характерный симптом болезни ‒ тугоподвижность сустава. На следующем этапе болевой синдром приобретает интенсивный характер. Он возникает при нагрузке и в покое. Объём движений в области сустава ограничен. Период обострения чередуется с ремиссией. В первом случае допускается отечность, синовиты.
На фоне постоянной боли происходит спазм мышц. Процесс протекает в хронической форме. Тяжелая степень приводит к появлению мышечных контрактур. В покое беспокоят судороги в области мышц, боль. Происходит постепенная деформация сустава. Боль может привести к хромоте. Поздний посттравматический процесс способствует подвывихам.
Симптомы артрита голеностопа
Воспаление протекает в двух формах:
- острой;
- хронической.
От степени тяжести зависят и основные симптомы. В острой форме клинические проявления таковы:
- сустав быстро отекает;
- опухоль распространяется на всю стопу;
- температура тела повышается;
- при гнойном воспалении, область сустава краснеет;
- любое движение сопровождается болью, особенно тяжело наступать на ногу.
Когда поражение сустава развивается постепенно, продолжительное время, болезнь переходит в хроническую стадию, которая характерна периодами обострения и ремиссии. Сопровождают воспаление такие симптомы:
- ноющая боль, чувство онемения в стопе, которые обостряются по утрам;
- если воспаление прогрессирует, появляется отёчность. Область голеностопа может покраснеть.
О начальной стадии процесса свидетельствует признаки:
- привычная обувь начинает жать;
- нарушается подвижность суставов;
- движения стопой, особенно резкие, очень болезненны.
Острая форма воспаления развивается при различных инфекциях, чаще всего она возникает при реактивном виде. Воспаление бывает гнойным, оно охватывает весь сустав и соединительные ткани, сопровождаясь развитием флегмоны.
В хронической стадии часто возникает:
- чувство жжения в стопе, с повышением температуры в поражённой области;
- появление припухлости, огрубение кожи;
- ухудшение самочувствия (дискомфорт, усталость).
При запущенной форме воспаления наступает атрофия мышц, деформация суставных сочленений. Это происходит из-за отсутствия подвижности и снижения нагрузки на поражённый голеностоп, а также из-за расрастания костной ткани.