Причины и разновидности невропатии
В 30% случаев невропатия считается идиопатической (то есть, возникшей по неизвестным причинам).
В остальном причины недуга можно разделить на внутренние и внешние.
Причины, связанные с различными внутренними патологиями:
- эндокринные заболевания, из них на долю сахарного диабета приходится около трети всех невропатий;
- авитаминоз, в особенности дефицит витаминов группы В;
- аутоиммунные заболевания;
- рассеянный склероз;
- ревматоидный артрит и др.
К внешним факторам, провоцирующим развитие невропатии, относят:
- алкоголизм (частое следствие – невропатия нижних конечностей);
- травмы;
- интоксикации;
- инфекции.
Нередко причиной поражения нервов является наследственный фактор. В таких случаях недуг может развиваться автономно, без какого-либо дополнительного пагубного воздействия.
Невропатия – очень серьезный недуг, который нуждается в квалифицированном диагностировании и адекватном лечении. Если вас беспокоят любые из ниже перечисленных симптомов, незамедлительно обратитесь к врачу-неврологу!
В зависимости от локализации заболевания, различают невропатии верхних, нижних конечностей и черепно-мозговых нервов, например:
Невропатия лицевого нерва
Может развиться вследствие перенесенной черепно-мозговой травмы, вирусной инфекции, переохлаждения, неудачного стоматологического вмешательства, депрессии, беременности и родов, а также из-за новообразования. Признаками заболевания являются: ослабление мышц со стороны пораженного нерва, слюно- и слезотечение, невозможность полностью сомкнуть веки.
Невропатия тройничного нерва
Вызванное различными причинами (челюстно-лицевые операции, зубной протез, сложные роды, наследственность) поражение нервных окончаний десен, верхней и нижней губы, подбородка. Больные жалуются на сильные лицевые боли со стороны пораженного нерва, отдающие в верхнюю, нижнюю челюсти, не снимаемые анальгетиками. Также отмечаются истечение из одной ноздри, слезотечение и покраснение глаза.
Невропатия лучевого нерва
Нередко возникает на фоне так называемого «сонного паралича», т. е. сдавливания нерва из-за неправильного положения кисти руки. Встречается у людей, употребляющих наркотики или спиртное. А также прогрессирует при переломах кисти, бурсите или артрите. Проявляется нарушением тыльного сгибания кисти (кисть висит), онемением большого и указательного пальцев, боли может возникнуть по наружной поверхности предплечья.
Невропатия срединного нерва
Поражение данной области верхней конечности может возникнуть при растяжении, переломе, сахарном диабете, ревматизме, подагре, новообразовании, а также в случае передавливания нерва. Проявляется сильными болями (а также онемением и жжением) в предплечье, плече, кисти, большом, указательном и среднем пальцах.
Невропатия локтевого нерва
Причиной этого недуга может быть травматическое (растяжение, надрыв и разрыв) или иное поражение локтевого нерва (к примеру, вызванное бурситом, артритом). Проявляется онемением первого и половины четвертого пальцев, уменьшением кисти в объеме, снижением объема движения.
Невропатия седалищного нерва
Обычно становится следствием серьезного увечья или заболевания (ножевое или огнестрельное ранение, перелом бедра или костей таза, межпозвонковая грыжа, онкология). Проявляется болями по задней поверхности бедра, голени, ягодицы со стороны поражения нерва.
Невропатия нижних конечностей
Может развиться из-за чрезмерных физических перегрузок, опухолей в области таза, переохлаждения организма, а также вследствие употребления некоторых препаратов. Симптомы – невозможность наклона вперед, боль в задней поверхности бедра, онемение голени.
Невропатия малоберцового нерва
Возникает на почве ушибов, вывихов и других травм, а также из-за искривления позвоночника, туннельного синдрома, ношения узкой неудобной обуви. Проявления: невозможность тыльного сгибания стопы, петушиная походка (больной не может согнуть стопу “на себя”).
1
Массаж
2
Массаж
3
Иглоукалывание
Клинические проявления
Течение ПТСР проявляется повторяющимся и навязчивым воспроизведением в сознании психотравмирующего события. При этом испытываемый пациентом стресс превышает тот, который он ощущал в момент собственно травмирующего события[источник не указан 748 дней], и часто является чрезвычайно интенсивным переживанием, вызывающим мысли о суициде с целью прекратить приступ. Также характерны повторяющиеся кошмарные сны и непроизвольные воспоминания.
При этом пациент усиленно избегает мыслей, чувств или разговоров, связанных с травмой, а также действий, мест или людей, которые инициируют эти воспоминания. Характерна психогенная амнезия, пациент не способен воспроизвести в памяти психотравмирующее событие в подробностях. Имеет место также постоянная бдительность и состояние постоянного ожидания угрозы. Состояние часто осложняется соматическими расстройствами и заболеваниями — в основном со стороны нервной, сердечно-сосудистой, пищеварительной и эндокринной систем.
Лечение
При появлении симптомов невропатии (неврита) лучевого нерва руки, особенно при парезе (параличе кисти), нужно срочное лечение, в Москве и других городах России для этого следует обратиться к неврологу.
После проведения диагностических мероприятий и выявления первопричины патологического состояния, назначают терапевтическую схему. Ее задачами является не только вылечивание нервной ткани, восстановления подвижности руки, но и устранение первопричины, приведшей к подобной патологии.
В лечении, врачи комбинируют несколько способов помощи. Методы комплексной терапии подбираются с учетом особенностей пациента.
В отдельных случаях, в качестве вспомогательного средства, прибегают к народным методам — согревание, примочки и компрессы. Но использовать их можно только как дополнительный компонент. И после консультации с доктором о добавлении конкретного рецепта к назначенному лечению.
Курс терапии предполагает использование медикаментов, физиотерапевтических процедур, специализированные физические нагрузки.
При разрыве нервной ткани проводится оперативное вмешательство. И как можно скорее: пучок сшивают, пока его волокна не погибли.
В некритических ситуациях, когда отсутствует сильная боль и угроза некроза со стороны нерва, лечение проводится в домашних условиях с регулярными посещениями врача.
Лекарственный компонент
Появление клинической картины повреждения лучевого нерва, служит поводом для медикаментозного лечения:
- Противовоспалительные средства, оказывающие дополнительный болеутоляющий эффект. Подбираются каждому пациенту, в зависимости от его состояния. Как правило, это быстродействующие лекарства, которые пьются короткими курсами. Использовать без назначения врача не рекомендуется из-за вероятных и нешуточных побочных эффектов.
- Противоотечные лекарства используются на первом этапе лечения, так как позволяют снизить отек и сдавление пучка. Используются недолго и аккуратно, под наблюдением лечащего невролога. Многие из них в качестве побочного эффекта выводят из организма калий, осложняя работу сердечно-сосудистой системы.
- Атихолинэстеразные медикаменты улучшают проводимость нервных тканей, восстанавливая нормальную передачу чувствительных и двигательных импульсов.
- Сосудорасширяющие средства улучшают кровообращение, способствуют восстановительным процессам в организме.
- Витамины группы B благоприятствуют восстановлению нервных тканей, улучшают их трофику (питание).
Врач может порекомендовать применение дополнительных лекарств и средств. В первую очередь, направленных на устранение первопричин, приведших к патологическому состоянию.
Физиотерапевтический компонент
Дополнительно, при лечении нейропатии лучевого нерва, для сокращения сроков восстановления и симптомах, говорящих об отсутствии острой патологии, применяют физиопроцедуры:
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
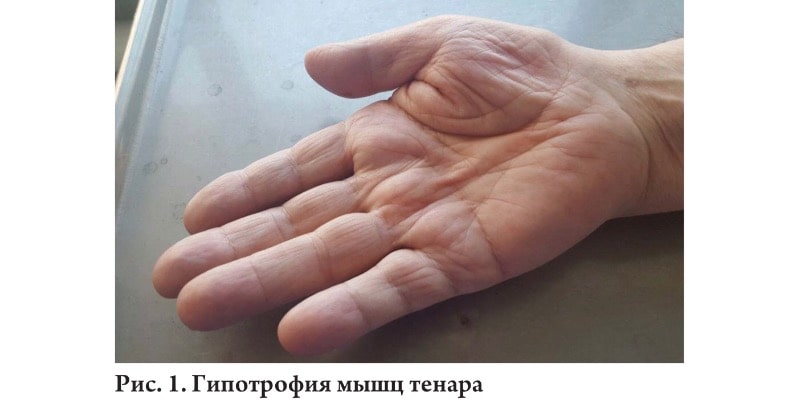
Синдром карпального канала проявляется гипестезией, парестезиями и болью в зоне иннервации срединного нерва на кисти с последующей гипотрофией мышц тенара и резким снижением функции кисти.
Согласно классификации R. Szabo (1992), выделяют три стадии заболевания.
- 1-я стадия: кратковременные эпизоды эпиневральной ишемии вызывают периодические боли и парестезии в зоне иннервации срединного нерва. Эти симптомы чаще возникают ночью либо после специфической активности (вождение машины, удержание книги или газеты) и предполагают наличие нарушения проведения по нерву.
- 2-я стадия: наблюдаются постоянные парестезии и чувство «покалывания», соответствующие нарушенной интраневральной и эпиневральной микроциркуляции, сопряженные с интирафасцикулярным отеком. Электродиагностика обычно выявляет нарушенную нервную проводимость.
- 3-я стадия: чувствительная и двигательная функции постоянно нарушены, наблюдается гипотрофия и атрофия мышц тенара. Электродиагностика абнормальная, процессы демиелинизации и аксональной дегенерации вторичны по отношению к продолжающемуся эндоневральному отеку.
При клиническом осмотре используются провокационные тесты: на сгибание запястья (тест Фалена), пальцевой компрессии области запястья (тест Дюркана) и перкуссии области карпального канала (тест Тинеля). Ни один тест в отдельности не позволяет установить предварительный диагноз, однако наиболее специфичным (90%) и чувствительным (87%) тестом считается тест Дюркана.
Причины
Главными причинами проблем с нервными пучками верхней конечности, рук, становятся:
- инфекционные процессы в запущенной форме, не получившие лечения в необходимые сроки;
- травмы, в зависимости от стороны, посттравматическая нейропатия лучевого нерва может проявиться как слева, так и справа;
- тяжелое отравление, интоксикация;
- передавливание (компрессия) нерва, что бывает даже во сне с закинутой назад рукой;
- использование жестких подплечников костылей;
- перенапряжение мышц при физических упражнениях или тяжелой работе.
Серьезную опасность несут переломы плеча и предплечья. Ствол нерва может травмироваться сломанной костью до разрыва. Кроме того, есть риск сдавления его отеком мягких тканей в месте ушиба, повреждения.
Поэтому при любых повреждениях и травмах рук, в особенности — задней поверхности плеча, предплечья, нужно обращать внимание на начальные проявления нейропатии
Лечебная гимнастика
Приоритетным методом восстановления при посттравматической невропатии лучевого нерва становится лечебная гимнастика.
Комплекс упражнений разрабатывается с учетом специфики самочувствия пациента и характера повреждения нервной ткани. Занятия проходят под наблюдением тренера, а впоследствии самостоятельно.
Базовые упражнения:
- Поставьте руку, согнутую в локтевом суставе на стол перпендикулярно поверхности. Предплечье при этом должно быть параллельно столешнице. Медленно и аккуратно разводите большой и указательный пальцы, опуская первый и поднимая второй. Сделайте 10 повторений.
- Положение не меняется. Указательный палец начинает опускаться, а средний при этом плавно поднимается. 10 стандартных повторений.
- Заставляйте фаланги пальцев работать при помощи здоровой руки. Возьмите их в ладонь и аккуратно сгибайте. В качестве финального движения заставьте больную ладонь сжаться в кулак при помощи здоровой руки. Проведите манипуляции 10 раз подряд.
Действенными, и при этом щадящими, считаются такие упражнения:
- массируйте фаланги больных пальцев постепенно их выпрямляя;
- каждый палец поочередно опускайте и поднимайте, а затем с помощью здоровой руки оттягивайте назад, начинать лучше с большого пальца;
- удерживайте груз, поначалу небольшой, сколько сможете, постепенно нараащивая массу;
- совершайте вращательные движения каждым пальцем попеременно, а затем всеми одновременно;
- поставьте кисть ребром на стол, сжимайте и разжимайте пальцы резкими движениями, не помогая себе здоровой рукой.
Улучшение подвижности будет заметно уже через несколько сеансов.
Курс лечения, рекомендации врача невролога
Действительно пока единственным доказанным методом терапии карпального туннельного синдрома, тем более с выраженными по ЭНМГ изменениями является блокада с глюкокортикостероидом – Кеналогом одним из лучших вариантов, в течение 6-7 месяцев интервально через 2 месяца делаются 3 блокады (при отсутствии противопоказаний по общим заболеваниям) если по истечение полу года эффекта не наблюдается, то показано оперативное лечение на карпальном канале.
Противоречивой информации нет у врачей, есть клинические рекомендации в котором золотым стандартом идет либо блокады ГКС в канал либо при отсутствии или недостаточности ГКС Опер-е лечение на канале.
Параллельно блокадам в течение 2-3 а возможно и 4 месяцев, используется Габапентин 300 мг схеме указанной выше моим коллегой с постепенным повышением до 3 таблеток в стуки (900мг) или более до 1200 мг максимально при нормальной переносимости и достижении обезболевающего эффекта.
НПВС (мелоксикам или аэртал) так же как и витамины отношения к этому заболеванию не имеют, ни боль не снизят ни чувствительность ни улучшат.
Дополнить возможно – Октолипеном 600 мг утром внутрь до еды, до 2-3 месяцев но это просто обычное нейротрофическое лечение, хуже не будет.
Симптомы заболевания
Главные симптомы поражения лучевого нерва вне зависимости от причины повреждения, примерно одинаковы, и различаются только по месту локализации.
Начиная с уровня повреждения ствола, отмечаются:
- развитие отека в месте поражения;
- утрата чувствительности ниже поврежденного участка;
- возникновение болезненных судорог, спазмов мышц руки;
- нарушение координации движений;
- снижение двигательной активности в поврежденной области, а затем и по всей руке.
При хронических процессах, чувствительность и подвижность руки снижаются медленно, порой — незаметно. В случае острой травмы, такие явления возникают мгновенно.
Резкие боли (невралгия) с покалыванием могут возникать при специфических движениях пальцев или в области локтя и предплечья. Учитывая области руки, за которые nervus radialis отвечает, о проблемах с ним говорят следующие симптомы:
- Паралич кисти, которая просто висит при поднятии руки перед собой. В неврологии даже есть такой термин, как «рука лучника», характерная для грубой лучевой нейропатии.
- Утрата кожной чувствительности (онемение) в области большого, указательного и среднего пальцев.
- Неспособность совершать этими пальцами движения. В частности — отвести первый (большой) в сторону.
Любое из подобных состояний — повод обратиться к врачу как можно скорее.
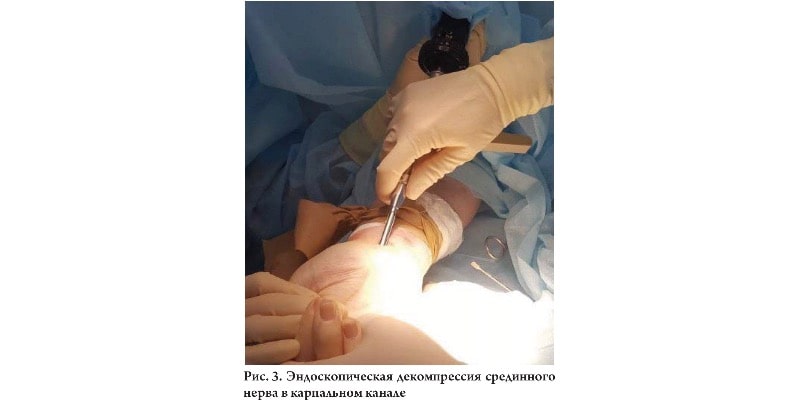
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
Множество современных исследований демонстрируют высокий уровень эффективности оперативного лечения в сравнении с консервативным.
Первые операции выполнялись в условиях стационара под общей анестезией.
Наиболее распространенными видами анестезиологического пособия являются местная (с седацией или без таковой), регионарная и общая анестезия. У больных, выбравших общую анестезию, отмечались более высокий уровень предоперационной тревожности; тошнота и рвота в ближайшем послеоперационном периоде.
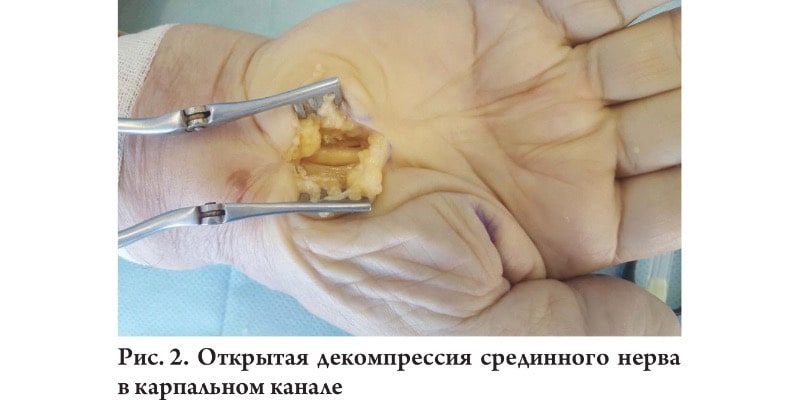
В настоящее время выделяют три варианта декомпрессии срединного нерва в карпальном канале: открытая, из мини-доступа и эндоскопическая, а также их модификации. Вне зависимости от выбора техники декомпрессии, оперативное лечение может давать отличные отдаленные результаты.
Открытая декомпрессия, описанная еще H. Galloway (1924), является наиболее распространенным оперативным вмешательством.
При сравнении декомпрессии открытым методом, из минидоступа и эндоскопическим отмечают одинаковые результаты через 4 мес после операции.
Авторы описывают низкий процент рецидивов и более быстрое восстановление трудоспособности после выполнения эндоскопической декомпрессии срединного нерва.
При сравнении результатов открытой и эндоскопической декомпрессии в отдаленном периоде, однако эндоскопическая технология позволяет пациентам раньше возвращаться к труду.
Кроме того, авторы описывают низкие риски формирования болезненного послеоперационного рубца и высокий риск повреждения срединного нерва при проведении эндоскопической операции.
ЗАКЛЮЧЕНИЕ
Синдром карпального канала – одна из самых распространенных туннельных нейропатий верхних конечностей. Коморбидными состояниями, ассоциированными с развитием компрессии срединного нерва, достоверно являются ожирение и сахарный диабет.
Фактором риска выступает перегрузка запястья при выполнении постоянных повторяющихся движений, тогда как негативное влияние работы за компьютером является не доказанным.
Применение функциональных проб, электродиагностики и УЗ-визуализации позволяет определить наличие анатомической компрессии и степень функциональных нарушений кисти.
Первоначальное лечение, как правило, консервативное, однако оперативное лечение является более эффективным методом.
Будучи социально значимым заболеванием, синдром карпального канала приводит к длительной утрате функций кисти у лиц трудоспособного возраста.
Оперативное лечение демонстрирует хороший функциональный результат в отдаленном послеоперационном периоде (6 мес и более).
Однако ни один из предложенных оперативных методов декомпрессий срединного нерва не изучен с позиций раннего послеоперационного периода.
Изучение ранних признаков перестройки структуры срединного нерва в карпальном канале после его декомпрессии и сравнение с функциональными проявлениями позволит пациенту сократить сроки временной нетрудоспособности и прогнозировать результат лечения.
Диагностика
Главная задача — установить причину и место повреждения пучка.
Например, если волокна сдавливаются рубцами после травмы мягких тканей, нужно найти этот участок и сделать операцию невролиз лучевого нерва. То есть освободить его, убрать компрессию.
Чтоб полностью восстановиться от последствий нейропатии, посетить невролога нужно при первых симптомах, описанных выше. Доктор проводит осмотр и ряд тестов для уточнения функциональности руки. Параллельно идет анализ данных относительно причины патологии.
При отсутствии очевидных поводов (перелом, тяжелая травма мягких тканей), пациента нужно дообследовать. Человека отправляют на анализы крови, мочи (глюкоза крови, отравление тяжелыми металлами и т.д.).
В случае травмы обязательно проводят УЗИ периферического нервного ствола. Дополнительно организовываются консультации с хирургами и травматологами. Могут потребоваться инструментальные обследования, чтобы увидеть состояние нервных тканей.
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
При своевременной диагностике компрессионной нейропатии срединного нерва лечение может быть консервативным. Нехирургические методы лечения с высоким уровнем доказательности включают в себя ортезирование запястья и инъекции стероидных гормонов, например кортизона, в карпальный канал.
Кортикостероидные инъекции демонстрируют хороший эффект в раннем периоде, при долгосрочном наблюдении отдаленные результаты вариабельны.
Авторы описывают снижение уровня интенсивности болезненных парестезий у 80% пациентов, перенесших гормональную блокаду, однако отмечают возобновление симптомов у 15% пациентов в течение 12 мес и 94% – в течение 18 мес, что привело в конченом итоге к необходимости оперативного лечения.
Предикторами неэффективности стероидной инъекции являются: сахарный диабет, возраст более 50 лет и выраженность клинической симптоматики.