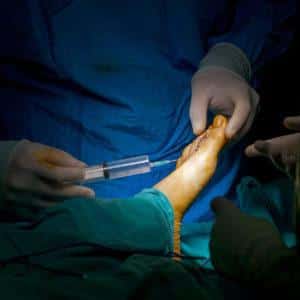
Причины появления шишек на пальцах ног
- Заболевания. В эту группу причин входит подагра, артроз, гигрома, деформация Тейлора и другие недуги. При них наросты могут быть воспалительными и невоспалительными.
- Стоячая работа. Проблема часто беспокоит продавцов, парикмахеров, бариста, учителей и представителей других профессий, которые находятся на ногах больше 8 часов в день и подвергают стопы чрезмерной нагрузке.
- Занятия спортом. В группу риска входят профессиональные спортсмены, которые занимаются футболом, бегом, велоспортом и другими видами спорта, где нагрузке подвергаются преимущественно ноги.
- Ношение неудобной обуви. Туфли с узкими носами, на высоком каблуке или с неудобной колодкой приводят к тому, что нагрузка на стопу возрастает и распределяется неравномерно. Если носить неудобную обувь регулярно, это может спровоцировать деформацию плюсневых костей, появление наростов и болевого синдрома.
- Гормональная перестройка. На прочность костных структур влияют гормоны. Когда в организме происходят гормональные колебания при беременности, климаксе или подростковой перестройке организма, это может привести к деформации костных структур ступни.
Симптомы деформации тейлора
К симптомам стопы портного относятся следующие проявления:
- Боль;
- Отек;
- Расширение поперечного свода стопы.
- Гиперемия – покраснение в области пястнофалангового сустава;
- Утолщение мягких тканей плюснефалангового сустава;
- Мозоль сбоку или с подошвенной поверхности в проекции головки пятой плюсневой кости.
Эта деформация мизинца на ноге может быть приобретенная так и врожденная. При врожденной деформации Тейлора отмечается увеличенный угол отклонения 5-ой плюсневой кости или деформация самой кости в дистальном отделе по типу коромысла. Или сочетание этих двух факторов. Довольно часто деформация тейлора сочетается с деформацией Hallux valgus, что объясняется врожденной слабостью поперечных межплюсневых связок стопы.
Методы коррекции
Деформация тейлора или стопа портного
Эти термины применяются к расширению латерального отдела стопы. А именно вальгусное отклонение (кнаружи) пятой плюсневой кости и варусное отклонение (кнутри) мизинца (в сторону 4-го пальца). Часто сопровождается воспалением области 5-го плюснефалангового сустава.
Свое название деформация получила сотни лет назад, когда портные целыми днями сидели и работали со скрещенными ногами, опираясь на наружные края стоп. Постоянное давление на эти области приводило к появлению болезненного нароста в области головки пятой плюсневой кости. Tailor в переводе с английского – портной.
Хирургическое лечение (Коррекция деформации тейлора)
В идеале, при рассмотрении и планировании операции по коррекции деформации пятой плюсневой важно определить уровень остеотомии и метод фиксации отломков. При деформации самой плюсневой кости по типу коромысла, остеотомию необходимо выполнять ближе к головке плюсневой кости
Если деформация за счет отклонения всего пятого луча, коррекцию необходимо проводить от средней трети диафиза.
Операция по коррекции деформации Тейлора состоит из нескольких этапов:
Экзостозэктомия – удаление экзостоза головки пятой плюсневой кости (рис. 31-2). Проводится, как правило, в сочетании с удалением части гипертрофированной и воспаленной капсулы сустава.
- Остеотомия пятой плюсневой кости
- Фиксация отломков в желаемом положении титановыми спицами или винтами (рассасывающимися или титановыми). Другие фиксаторы при данной операции, как правило, не используются.
После операции пациенты носят специальную послеоперационную обувь 4-6 недель. Для того чтобы фиксированные фрагменты срастались и не смещались под нагрузкой при ходьбе.
Разные уровни, формы и причины деформации требуют разного хирургического подхода.
Чем проксимальнее остеотомия, тем больший угол можно скорректировать.
Осложнения после операции (при нарушении техники или несоблюдении пациентом строгих рекомендаций)
Болит косточка на ноге с внешней стороны. Причины, по которым болит подъем стопы
Медики рассматривают несколько групп причин, вызывающих неприятные ощущения или сильнейший болевой синдром. Это могут быть:
- костные наросты;
- переутомление ноги;
- поражение мягких тканей;
- ущемление нервов;
- осложнения диабетической болезни;
- патологии ступни;
- дистрофические заболевания суставов и костей;
- травмы;
- воспалительные процессы в ступне;
- варикозное расширение вен.
Говоря о различном характере боли, люди жалуются на покалывания, онемения, ноющие, резкие и тупые ощущения.
К травмам относят:
- вывихи;
- ушибы;
- растяжения;
- переломы;
- трещины;
- смещения суставов;
- разрывы связок.
Коварство даже незначительного ушиба состоит в том, что с годами он может привести к таким деструктивным процессам в хрящевой и костной ткани, как артриты , артрозы, различным воспалениям. В связи с этим лучше наведаться к травматологу и убедиться, что 26 косточек, мышцы и связки ступни не повреждены. При обнаружении патологии врач назначает ноге щадящий режим, обездвиживание, гипсовую лонгету или плотную повязку.
Это далеко не все причины, из-за которых болят ноги в подъеме стопы, пальцах, других местах. Например, остеопороз беспокоит при движении и в покое. Недуг возникает у людей, имеющих проблемы с метаболизмом, мало двигающихся, преклонного возраста. Кости теряют кальций и фосфор, становятся ломкими. Характерны боли под пальцами. Заболевание угрожает переломами, что очень опасно для пациентов старшей возрастной категории. Излечивается медленно и не всегда дает желаемый результат. Кальций, витамин Д – основные препараты, призванные улучшить состояние костной ткани.
Виды
Имеются следующие виды патологии:
- Варусная деформация Тейлора проявляется искривлением сустава мизинца, в результате чего образуется шишка. Внешне это выглядит наложением второго пальца на первый. Что провоцирует развитие бурсита. Обычно данная патология является последствием поперечного плоскостопия;
- Молотообразная деформация Тейлора возникает на фоне прогрессирования варусной. Но бывают случаи врожденной патологии или приобретения из-за неправильно подобранной обуви. В результате чего оказывается воздействие на 3 и 2 палец.
Заболевание имеет три типа развития патологии:
- Первому типу характерна увеличенная ширина головки мизинца;
- Ко второму типу относится искривление врожденного характера и нормальный угол между плюснами;
- Третий тип встречается чаще всего, он характеризуется увеличенным межплюсневым углом.
Причины
В основном причиной развития деформации является наследственная патологическая биомеханическая структура стопы. Проще говоря, происходят изменения в костях стопы, что приводит к новообразованиям.
Кроме того, существуют следующие причины, которые могут спровоцировать появление деформации Тейлора:
- анатомические особенности стопы;
- постоянное давление на поверхность пятого пальца из-за длительного сидения со скрещенными ногами;
- неудобная обувь на высоком каблуке;
- прогрессирующее плоскостопие;
- ненормальная биомеханика, наличие новообразований, расстройства нервной системы;
- атипичное прикрепление поперечной головки.
Деформация тейлора или стопа портного
Эти термины применяются к расширению латерального отдела стопы. А именно вальгусное отклонение (кнаружи) пятой плюсневой кости и варусное отклонение (кнутри) мизинца (в сторону 4-го пальца). Часто сопровождается воспалением области 5-го плюснефалангового сустава.
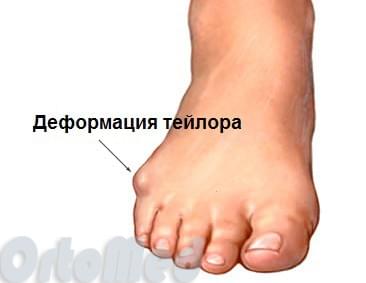
Свое название деформация получила сотни лет назад, когда портные целыми днями сидели и работали со скрещенными ногами, опираясь на наружные края стоп. Постоянное давление на эти области приводило к появлению болезненного нароста в области головки пятой плюсневой кости. Tailor в переводе с английского – портной.
Возможные осложнения
Патология деформации пятого пальца развивается постепенно, скрытно. При отсутствии своевременной диагностики и адекватного лечения могут развиваться такие осложнения:
- нарушение процесса сгибания-разгибания пальцев;
- атипичные, долго не проходящие болезненные мозоли, натоптыши, мацерации с образованием ран и болезненных язвенных кратеров по всей поверхности ступней;
- нагноение в очаге поражения в связи с активизацией условно-патогенной микрофлоры или присоединения агрессивных инфекционных агентов. Вплоть до образования флегмоны, абсцесса, остеомиелита с разрушением костных структур и гнойным расплавлением окружающих тканей;
- сильный зуд и боль при малейших движениях нижних конечностей;
- склонностью к микротравматизации, трещины дермы с кровотечением;
- онемение стоп, утрата локальной чувствительности;
- при тяжелых и нелеченных случаях формируется необратимая деформация, ведущая к назначению больному группы инвалидности и утрата передвижения (используются вспомогательные конструкции – костыли, трости).
Следует своевременно обращаться за медицинской помощью к доктору для предотвращения развития осложнений и полного восстановления активного процесса ходьбы.
Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Дмитрия Ульянова 6, корп. 1, метро “Академическая”
Москва, ул. Арцимовича, 9 корп. 1, метро “Коньково”
Москва, ул. Берзарина 17 корп. 2, метро “Октябрьское поле”
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности “лечебное дело”.
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
Стажировки:
2012 год – обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
Ноябрь 2014г. – Повышение квалификации “Применение артроскопии в травматологии и ортопедии”
Научные и практические интересы: хирургия стопы и хирургия кисти .
Симптомы деформации тейлора
К симптомам стопы портного относятся следующие проявления:
- Боль;
- Отек;
- Расширение поперечного свода стопы.
- Гиперемия – покраснение в области пястнофалангового сустава;
- Утолщение мягких тканей плюснефалангового сустава;
- Мозоль сбоку или с подошвенной поверхности в проекции головки пятой плюсневой кости.
Эта деформация мизинца на ноге может быть приобретенная так и врожденная. При врожденной деформации Тейлора отмечается увеличенный угол отклонения 5-ой плюсневой кости или деформация самой кости в дистальном отделе по типу коромысла. Или сочетание этих двух факторов. Довольно часто деформация тейлора сочетается с деформацией Hallux valgus, что объясняется врожденной слабостью поперечных межплюсневых связок стопы.
Лечение вальгусной деформации стопы
Наиболее часто встречается так называемая вальгусная деформация стопы. Ее чаще называют «косточками на ноге». При этом заболевании большой палец стопы отклоняется кнаружи таким образом, что в тяжелых случаях практически заходит за остальные пальцы. В результате, у основания большого пальца начинает сильно выдаваться сустав, который и называют «косточкой». Он мешает подобрать обувь, часто натирается и воспаляется. Плюс ко всему, нога выглядит не слишком эстетично, а в тяжелых случаях при длительной ходьбе возникает довольно сильная боль.
Лечение деформации стопы народными средствами не принесет облегчения, и не будет иметь никакого эффекта, нужно проходить обследование у врача-ортопеда. По результатам обследования могут предложить лечение путем ношения специальной корректирующей обуви или же сделать операцию.
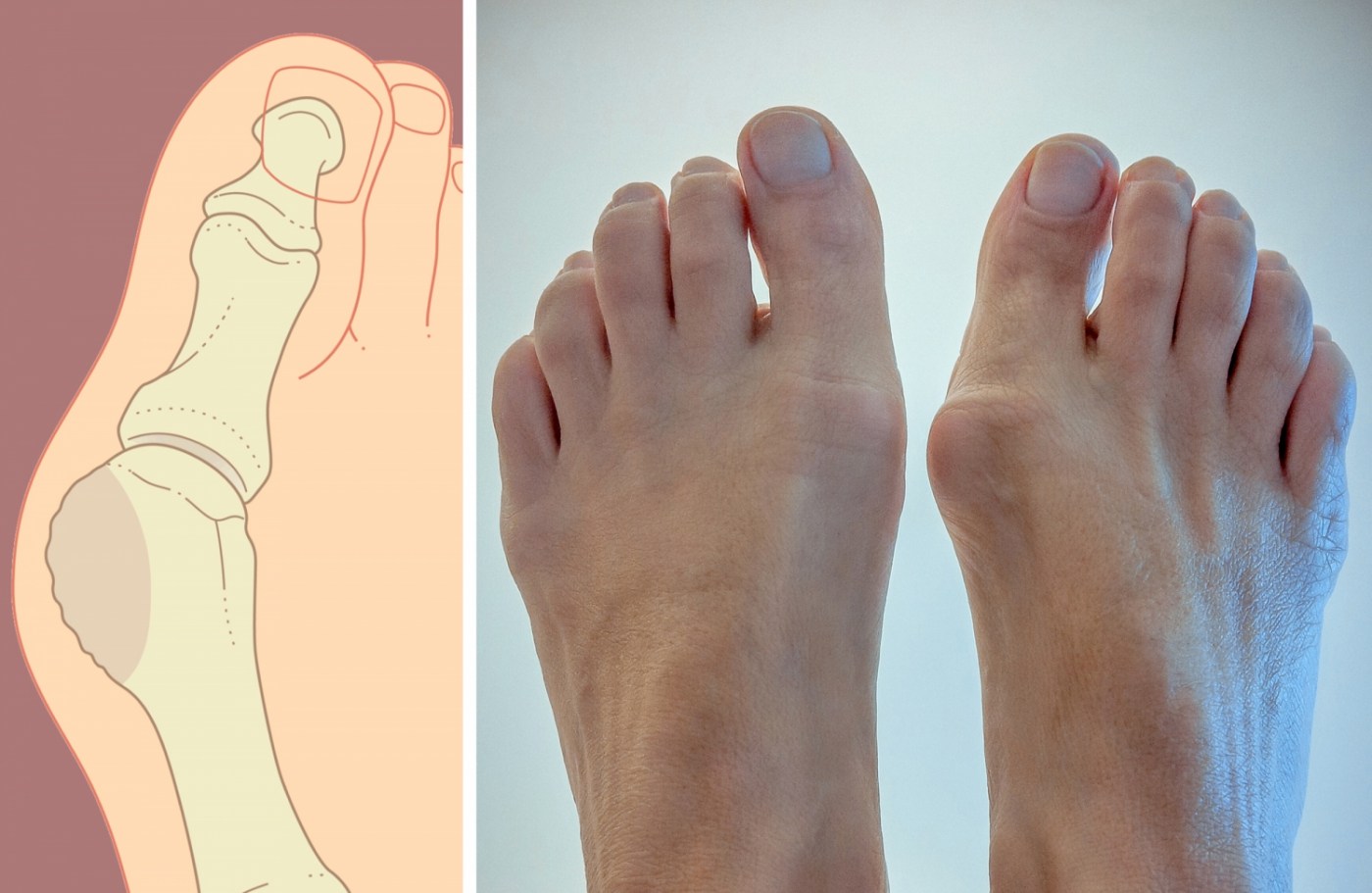
Сегодня лечение деформации стопы хирургическим способом проводится настолько быстро, что в большинстве случаев бывает проще и удобнее сделать сразу операцию, чем долго и упорно носить ортопедическую обувь, которая далеко не всегда дает положительный результат.
Какой хирургический метод лечение выберет врач, зависит от анатомического расположения деформаций, а так же от их стадии. В любом случае, перед тем как назначить то или иное подходящее лечение вальгусной деформации ортопед обсуждает с пациентом все необходимые детали. После проведения надлежащих клинических исследований и рентген-диагностики врач сможет окончательно определить, какое лечение вальгусной деформации вам необходимо.
Врачи Клиники на Комарова во Владивостоке проводят оперативное лечение по устранению вальгусной деформации стопы самыми современными методиками.
Причины патологии
Косточка на мизинце может возникать из-за нескольких причин и сопутствующих факторов.
Посттравматический фактор
Данный вид возникает на фоне плохо сросшегося перелома пятой плюсневой кости. В результате чего возникает искривление, которое исправляется оперативным методом, фиксацией ортопедическим бандажом.
Структурный
Врожденные аномалии формируются на фоне неправильного роста связок, слабых сухожилий, которые не могут выдержать кости, что и приводит к деформации стопы. Ухудшает данную ситуацию неправильно подобранная обувь, вызывающая утолщение фаланг, отечности, болевой синдром.
Функциональный
Данные причины возникают на фоне неправильно организованной ходьбы, в результате чего происходит увеличение нагрузки на стопу. Функциональные шишки возникают из-за:
- Косолапия;
- Плоскостопия;
- Слабости сухожилий;
- Подтранной пронации.
Консервативное лечение и профилактика деформации тейлора
Обычно лечение «стопы портного» начинают с безоперационных методов. Все консервативные методы могут быть направлены только на купирование болевого синдрома и уменьшение воспаления, так как саму деформацию можно убрать только хирургическим путем.
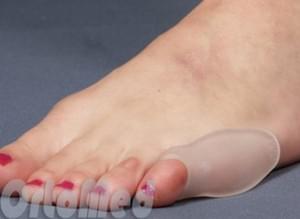
- Подстраиваемся под стопу. Подбирать обувь нужно исходя из поперечного размера собственной стопы. Обувь должна быть с широким носком. Узкая обувь на каблуке провоцирует боль, отек воспаление. Это все понимают, но зачастую не могут отказаться от модельной обуви, особенно женщины. И прибегают к операции, подстраивая стопу под модную обувь.
- Уменьшение боли и воспаления. Обезболивающие негормональные препараты: «Найз», «Нимесил» и др.
- Блокада. В «упорных» случаях для лечения воспаления тканей вокруг сустава применяют местные инъекции кортикостероидов.
- Силиконовые или тканевые вставки в обувь. Защищают область головки пятой плюсневой кости от натирания обувью и уменьшают боль.
Гипотермия местная. Для уменьшения боли и воспаления можно прикладывать к воспаленному суставу пакет со льдом через тонкое полотенце. В течение 20 минут с перерывом 30 минут, 3-4 раза.
Шишка на ноге возле мизинца лечение. Чем опасно заболевание
Артроз нижних конечностей опасен тем, что протекает незаметно, а когда у больного появляются ярко выраженные симптомы, выясняется, что это уже далеко зашедшая стадия. Но и в этом случае помочь больному можно.
Стадии развития артроза стоп
Выделяют три стадии артроза стопы ног
- Начальная – умеренная болезненность в ступнях при движении, иногда – легкое похрустывание. При инструментальном обследовании изменений не выявляется; небольшие нарушения можно увидеть только на МРТ.
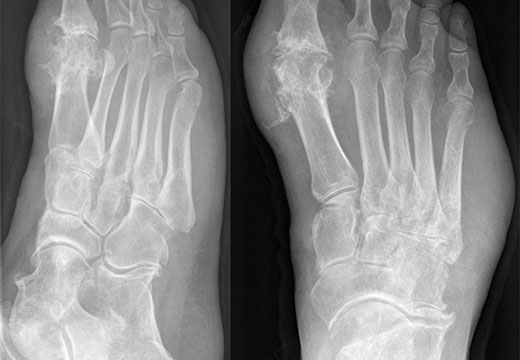
- Развернутая – боли усиливаются, походка шаткая, трудно ходить без опоры. То появляются, то исчезают признаки синовита. На рентгеновском снимке видны разрастания остеофитов.
- Деформирующая – боли в покое, ступня изменяет свою форму, частые подвывихи и растяжения связок, нарушение подвижности ноги. На рентгене: суставной щели нет, суставные поверхности срослись, пальцы практически не сгибаются. Выраженное разрастание остеофитов и изменение формы.
Осложнения артроза стоп
Если заболевание не лечить или заниматься самолечением, то неизбежны осложнения:
- невозможность полноценного движения – походка шаткая, ноги подворачиваются;
- постоянные ноющие болевые ощущения в ногах, усиливающиеся при ходьбе и в состоянии стоя;
- изменение формы суставчика – невозможность носить стандартную обувь;
- трудности в выполнении привычных действий – домашней работы и ухода за собой; в итоге – инвалидность.
Болит косточка на ноге возле мизинца. Симптомы подагры
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
приём алкоголя (единократное употребление значительной дозы);
переохлаждение;
травма сустава;
обычное ОРЗ .
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, – возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни . Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита .
Диагностика
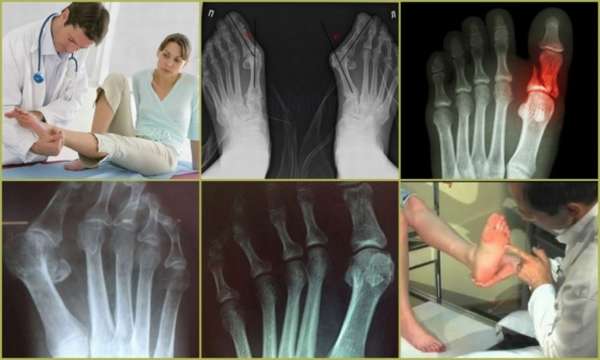
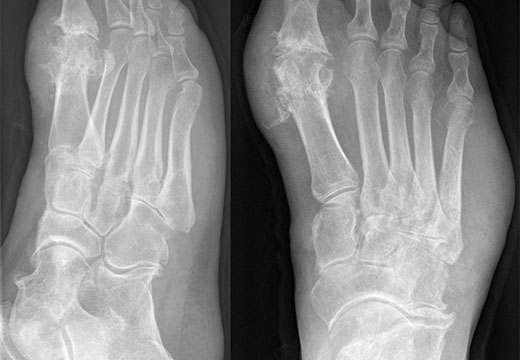
Для того, чтобы избавиться от проблемы, важна диагностика заболевания, которую проводит ортопед. Он тщательно осматривает все части ног на наличие искривлений, сопутствующих патологий, определяет точную локализацию боли, оценивает свободу движений по отношению к середине стопы. Для точного обнаружения степени деформации Тейлора необходимо проведение рентгенографического исследования, которое позволяет определить:
- Имеется ли деформация Тейлора,
- Насколько увеличен угол между мизинцем и четвертым пальцем,
- Наличие бокового отклонения,
- Увеличенную головку косточки плюсны,
- Имеется ли артроз,
- Имело ли место травмирование сустава.
Операции
Оперативное вмешательство может быть следующих видов, которые назначаются исходя из индивидуальности проблемы:
- Вмешательство на область мягких тканей;
- Операция на кости;
- Комбинированный вид.
Возможно проведение более мягкого вмешательства, редрессации. Во время процедуры стопа вводится в положение, исходя из анатомических особенностей. Далее производятся фиксирование специальными повязками.
Деформация Тейлора обычно возникает в результате ношения неправильно подобранной, узкой обуви. Лечение патологии лучше производить на начальной стадии, когда нет надобности в проведении хирургического вмешательства.
Источник
Причины
В основном причиной развития деформации является наследственная патологическая биомеханическая структура стопы. Проще говоря, происходят изменения в костях стопы, что приводит к новообразованиям.
Кроме того, существуют следующие причины, которые могут спровоцировать появление деформации Тейлора:
- анатомические особенности стопы;
- постоянное давление на поверхность пятого пальца из-за длительного сидения со скрещенными ногами;
- неудобная обувь на высоком каблуке;
- прогрессирующее плоскостопие;
- ненормальная биомеханика, наличие новообразований, расстройства нервной системы;
- атипичное прикрепление поперечной головки.
Хирургические способы лечения
Неэффективность консервативной терапии требует хирургического лечения деформации Тейлора. Увеличение размеров и болезненность косточки на мизинцах, прогрессирующее отклонение пятой плюсневой кости – показания к оперативному вмешательству. В зависимости от формы недуга применяют:
- резекция (удаление) шишки в области головки пятой плюсневой кости – быстрый процесс в амбулаторных условиях без последствий;
- остеотомия (нарушение целостности костей) с установкой отломков в правильном положении с последующей фиксацией специальными винтами до полного сращивания костей;
- малоинвазивные методы с использованием специальных имплантов, фиксаторов, конструкций.
Своевременное хирургическое вмешательство позволяет пациентам восстановить функциональность стопы, избежать серьезных осложнений. Быстрая реабилитация достигается при одновременном использовании консервативного лечения, ношения специальной обуви, физиотерапевтических процедур.
Методы лечения деформации тейлора
При подборе метода лечения стоит обратить внимание на то, что консервативные методы и народная медицина могут устранить симптоматические проявления и прогрессию заболевания. Для полного устранения деформирующих изменений придется прибегнуть к хирургической коррекции суставных частей стоп
Важно соблюдать режим работы, отдыха, подбирать обувь для ежедневной носки и занятий спортом. Схему лечения, тактику оперативного вмешательства подбирает врач-ортопед индивидуально исходя из стадии и развитости процесса, особенностей строения стоп пациента
Схему лечения, тактику оперативного вмешательства подбирает врач-ортопед индивидуально исходя из стадии и развитости процесса, особенностей строения стоп пациента.
Операционные
Хирургическая операция имеет целью иссечение патологического образования (шишки, экзостоза, нароста) на костных структурах с последующей остеотомией, смещением в сторону дистального фрагмента плюсневой кости. Идет укорочение пальца за счет удаленных частей. При необходимости фиксируют кости металлоконструкциями – винтами, шинами, штифтами. Для контроля в послеоперационный период выполняют рентген-снимок.
Оперативное вмешательство может быть произведено при помощи малоинвазивных методик с коррекцией кости, мягких тканей. Комбинированным доступом, наиболее щадящее вмешательство – редрессация (ступня вводится в анатомическое положение и внешне фиксируется повязками).
Среди разновидностей хирургии можно выделить: дистальная плюсневая остеотомия комбинированная с наружной кондилэктомией, косая диафизарная ротационная остеотомия, резекция головки плюсневой кости мизинца. Подбирается вид вмешательства в соответствии с тяжестью патологии.
Консервативная терапия основывается на традиционных способах воздействия:
- установление режима труда и отдыха;
- индивидуальный подбор ортопедических фиксаторов, корректоров, ортезов, ортопедических шин, вставка в обувь;
- физиотерапевтические процедуры – бальнеотерапия, парафиновые аппликации, лазер;
- терапия, электрофорез с гидрокортизоном, магнитотерапия, рефлексотерапия, массажа, иглоукалывания;
- лечебная гимнастика вне острого периода заболевания с ограничением нагрузки на ступни;
- противовоспалительные средства перорально (таблетки, драже), местно (кремы, гели, линименты) для купирования болевых ощущений, при наличии воспалительной реакции в зоне деформации, заживление раневых повреждений;
- применение новокаиновой блокады в условиях стационара при болевых нарушениях и вовлечении в процесс нервных структур.
При неэффективности консервативного лечения применяют хирургические методы воздействия на недуг.
Эффективность и обзор народных средств
Народные рецепты, которые предназначены для применения в домашних условиях, оказывают восстановительный эффект, устраняют симптоматику, помогают в период после операции. Как самостоятельный вид терапии не применяется.
Для облегчения состояния используют:
- натуральные противовоспалительные, заживляющие мази (сабельник, конский каштан, маточное молочко);
- с целью резорбции воспалительного инфильтрата, обезболивания применяют растирания настойками на спирту (барбарис, полынь, ромашка);
- прикладывают компрессы из органических компонентов, примочки (капуста белокочанная, картофель, мед, каланхоэ, тысячелистник, зверобой);
- ножные ванны с целью снятия усталости, болезненности. Применяются на ночь перед сном (морская соль, ромашка аптечная, хвойные, из сенной трухи, горчицы обыкновенной, мяты перечной).
Перед использованием нетрадиционных методик стоит предварительно проконсультироваться у врача на предмет противопоказаний, целесообразность применения.
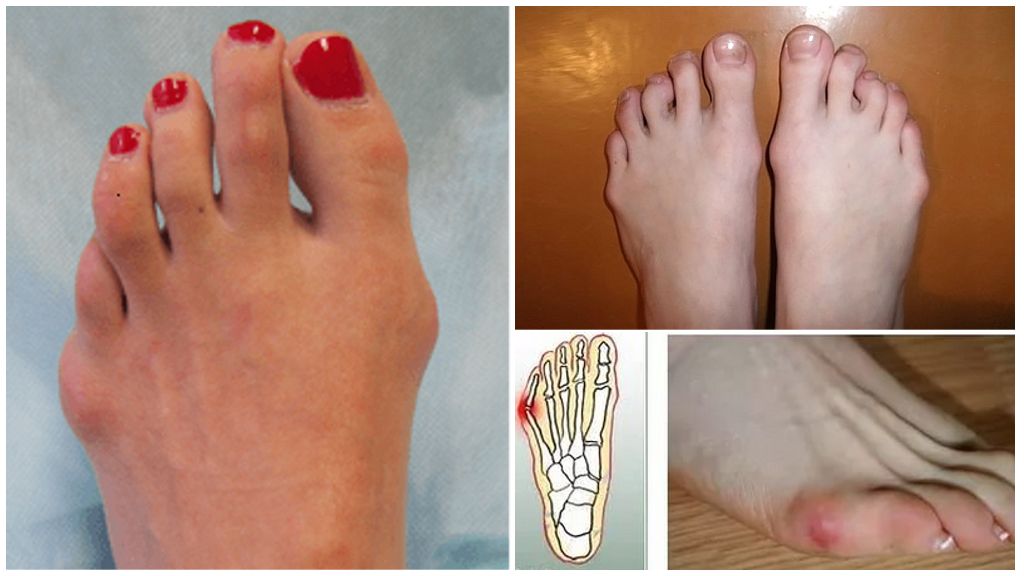
Характерные признаки и осложнения
Развитие деформации Тейлора связано с анатомическими изменениями в стопе. При определенных условиях происходит постепенное отклонение пятой плюсневой кости в боковую сторону. Со временем это приводит к аномальному выпиранию ее головки. Патологический процесс сопровождается следующими симптомами:
- образование плотной шишки в области пятого плюснефалангового сустава стопы;
- искривление – нижний край фаланги сдвигается наружу, верхний примыкает к четвертому пальцу;
- общее расширение передней части ступни в поперечном направлении;
- болезненность, покраснение кожного покрова, отечность вокруг шишки, мозоль (гиперкератоз);
- локальный воспалительный процесс, повреждение кожи с возможностью инфицирования;
- неудобство, дискомфорт при ходьбе, невозможность ношения привычной обуви.
Образование косточки на мизинце доставляет эстетические проблемы, является причиной постоянных болей. Запущенные формы недуга сопровождаются бурситом – воспалением оболочки сустава. При отсутствии лечения болезнь прогрессирует, распространяется на окружающие мягкие ткани и остальные пальцы.
Лечение
Наиболее часто исправления деформации стопы применяют оперативное вмешательство, объем и вид которого определяются врачом. Для замедления прогрессирования деформации Тейлора и снятия сопутствующей симптоматики пациенту назначается консервативное лечение.
Важно помнить, что выбрать метод лечения и его объем может только специалист, исходя из степени тяжести протекания заболевания и общей клинической картины. Ниже рассмотрим оба метода терапии
Консервативное лечение и профилактика деформации Тейлора
Обычно терапия “стопы портного” начинается с лечения без операции. Комплексный подход к терапии является залогом стойкого эффекта. Назначить прием определенных видов медикаментов и перечень упражнений при деформации Тейлора может только врач.
В качестве лечения может быть применен один или несколько методов, указанных ниже:
нестероидные противовоспалительные средства: “Ибупрофен”, “Индометацин“;
подбор удобной и правильной обуви
Данный пункт является очень важным, обувь должна иметь широкий носок и маленький каблук;
прикладывание холода к пораженной области для снятия воспаления;
использование специальных ортопедических стелек, а еще можно обратить внимание на ортопедические тапочки;
гормональные препараты в виде инъекций, например, “Преднизолон”. Препараты данной группы применяются при серьезной степени повреждения;
ЛФК
Активно применяется в послеоперационный период для скорейшего восстановления стопы. Упражнения врач подбирает индивидуально, исходя из общего состояния пациента.
При деформации Тейлора рекомендуется прием следующих домашних средств:
отвар из марены красильной. Для приготовления средства необходимо 1 ч.л. корней залить стаканом кипятка, после чего поставить на водяную баню. Через 10 минут после настаивания средство нужно пить по полстакана на протяжении дня;
средство для наружного применения из цветков одуванчика и йода. Для приготовления взять 100 г одуванчика и добавить несколько капель йода, чтобы он покрыл цветки. Приготовленное средство убрать на 4 дня в темное и прохладное место. По готовности применять следующим образом: ноги распарить, вытереть насухо и нанести на «шишки» сетку из препарата;
компресс из лопуха. Компоненты: пара листьев лопуха и скипидар. Листья смазать скипидаром и обмотать пораженную область. Поверх лопуха укутать полиэтиленовой пленкой и теплой тканью
Повторять процедуру каждый день на протяжении 3 месяцев
Важно помнить, что применение такого компресса должно проводиться с осторожностью, так как кожа может получить ожог. Лопухом также можно лечить и суставы.
Хирургическое лечение
На сегодняшний день применяется несколько видов оперативного воздействия, объем и вид которых определяет врач:
- обычная операция. Суть процедуры заключается в том, что пациенту производят надрез костного экзостоза. Далее осуществляется остеотомия пятого пальца и латеральное смещение дистального фрагмента плюсневой кости. По окончании процедуры костные отломки фиксируются титановым мини-винтиком и накладывается гипсовая лангетка на стопу;
- миниинвазивная техника. Данный метод операции является малотравматичным, поэтому пациент может встать на ноги уже в первый день после операции. Вмешательство производится следующим образом: хирург осуществляет надрез 3-5 мм, где перепиливает часть кости в необходимых местах. Данные манипуляции меняют осевую ориентацию пальца и убирают лишний изгиб. В данном случае не требуются дополнительные фиксирующие крепления.
Также существуют следующие виды оперативных вмешательств, которые используют при терапии деформации Тейлора:
- экстозная резекция — иссечение выпирающей части кости сбоку от поверхности начала пятой кости плюсны и фаланги пятого пальца;
- остеотомия Хохмана — удаление части пятой плюсневой кости;
- укорочение растянутой мышцы, или операция Мак-Брайда. Применяется для молодых пациентов, у которых слабая деформация стопы и отсутствуют проявления артроза;
- реконструкция по методике ЦИТО. Операция заключается в протезировании аутоимпланта, который создается из тканей пациента. Благодаря ему происходит правильная фиксация кости.
Следите за здоровьем своих ног, используйте удобную обувь
Методы лечения деформации тейлора
При подборе метода лечения стоит обратить внимание на то, что консервативные методы и народная медицина могут устранить симптоматические проявления и прогрессию заболевания. Для полного устранения деформирующих изменений придется прибегнуть к хирургической коррекции суставных частей стоп
Важно соблюдать режим работы, отдыха, подбирать обувь для ежедневной носки и занятий спортом. Схему лечения, тактику оперативного вмешательства подбирает врач-ортопед индивидуально исходя из стадии и развитости процесса, особенностей строения стоп пациента.
Схему лечения, тактику оперативного вмешательства подбирает врач-ортопед индивидуально исходя из стадии и развитости процесса, особенностей строения стоп пациента.
Операционные
Хирургическая операция имеет целью иссечение патологического образования (шишки, экзостоза, нароста) на костных структурах с последующей остеотомией, смещением в сторону дистального фрагмента плюсневой кости. Идет укорочение пальца за счет удаленных частей. При необходимости фиксируют кости металлоконструкциями – винтами, шинами, штифтами. Для контроля в послеоперационный период выполняют рентген-снимок.
Оперативное вмешательство может быть произведено при помощи малоинвазивных методик с коррекцией кости, мягких тканей. Комбинированным доступом, наиболее щадящее вмешательство – редрессация (ступня вводится в анатомическое положение и внешне фиксируется повязками).
Среди разновидностей хирургии можно выделить: дистальная плюсневая остеотомия комбинированная с наружной кондилэктомией, косая диафизарная ротационная остеотомия, резекция головки плюсневой кости мизинца. Подбирается вид вмешательства в соответствии с тяжестью патологии.
Консервативная терапия основывается на традиционных способах воздействия:
- установление режима труда и отдыха;
- индивидуальный подбор ортопедических фиксаторов, корректоров, ортезов, ортопедических шин, вставка в обувь;
- физиотерапевтические процедуры – бальнеотерапия, парафиновые аппликации, лазер;
- терапия, электрофорез с гидрокортизоном, магнитотерапия, рефлексотерапия, массажа, иглоукалывания;
- лечебная гимнастика вне острого периода заболевания с ограничением нагрузки на ступни;
- противовоспалительные средства перорально (таблетки, драже), местно (кремы, гели, линименты) для купирования болевых ощущений, при наличии воспалительной реакции в зоне деформации, заживление раневых повреждений;
- применение новокаиновой блокады в условиях стационара при болевых нарушениях и вовлечении в процесс нервных структур.
При неэффективности консервативного лечения применяют хирургические методы воздействия на недуг.
Эффективность и обзор народных средств
Народные рецепты, которые предназначены для применения в домашних условиях, оказывают восстановительный эффект, устраняют симптоматику, помогают в период после операции. Как самостоятельный вид терапии не применяется.
Для облегчения состояния используют:
- натуральные противовоспалительные, заживляющие мази (сабельник, конский каштан, маточное молочко);
- с целью резорбции воспалительного инфильтрата, обезболивания применяют растирания настойками на спирту (барбарис, полынь, ромашка);
- прикладывают компрессы из органических компонентов, примочки (капуста белокочанная, картофель, мед, каланхоэ, тысячелистник, зверобой);
- ножные ванны с целью снятия усталости, болезненности. Применяются на ночь перед сном (морская соль, ромашка аптечная, хвойные, из сенной трухи, горчицы обыкновенной, мяты перечной).
Перед использованием нетрадиционных методик стоит предварительно проконсультироваться у врача на предмет противопоказаний, целесообразность применения.
https://youtube.com/watch?v=z2-pYuBxHW0