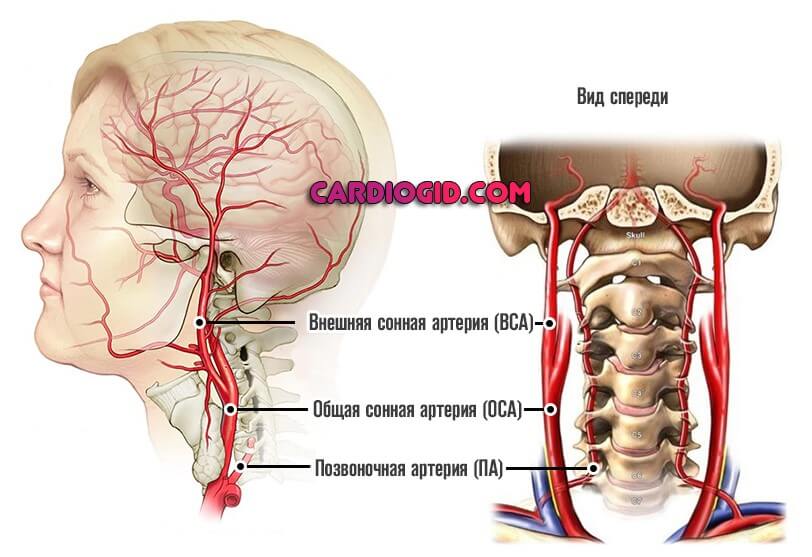
Причины нарушения мозгового кровообращения при шейном остеохондрозе
Признаки и первые симптомы болезни

- Частое головокружение.
- Слабость.
- Беспричинная потеря сознания.
- Появление “мушек” перед глазами.
- Шум в ушах.
- Периодически возникающие давящие боли в области затылка.
- Снижение концентрации.
- Ухудшение памяти.
- Общее ухудшение умственной деятельности.
Всего она делится на 3 стадии:
- На первом этапе больные ощущают общее снижение тонуса организма и трудоспособности. Мало кто обращается к врачу с подобными симптомами и совершенно напрасно.
- Второй этап характеризуется нарастающей слабостью, сильным снижением внимания возникновением головных болей.
- Во время третьего этапа человек страдает от сильного и частого головокружения, возможны приступы тошноты, сопровождающейся рвотой и потемнение в глазах с появлением характерных “мушек”. Эти симптомы указывают что сосуды перекрыты уже более чем на 2/3 и требуется срочная госпитализация.
Особенности питания при патологии
Избегайте употребления продуктов, содержащих много холестерина, жирной пищи, в рационе присутствие овощей и фруктов. Особый вред организму при сужении сосудов приносят животные жиры, жирное мясо, маргарин, спред.
Можно использовать в питании куриное филе, телятину, морскую рыбу, любые виды кисломолочных продуктов, обезжиренное молоко, крупы, специи. Хлеб и макаронные изделия нужно ограничить, избегать употребления кофе и крепкого черного чая. Полезны зеленый и травяные чаи.
Примерное меню на день:
- Завтрак – овсяная каша с тертым яблоком или нежирным сыром, 200 г нежирного кефира.
- Обед – свекольник, мясо с черносливом, зеленый чай с медом.
- Полдник – фрукты, нежирное печенье.
- Ужин – творожная запеканка, чай с чабрецом и ромашкой.
Боли в шее и голове
Боль в шее и голове при стенозе сосудов шеи может иметь разную локализацию. Некоторые пациенты ощущают боль только в одном месте (например, в затылочной области или висках), в то время как у других болевые ощущения распространяются по всей области шеи и головы. Боли могут быть как постоянными, так и приступообразными, возникать при движении головы или находиться в покое. Причины возникновения болей могут быть различными – от сужения артерий шеи до образования тромбов.
Рецепты рекомендуемых блюд
Свекольник
Очистить по 2 штуки свеклы, моркови, картофеля и 1 луковицу. Морковь тонко нашинковать, свеклу нарезать соломкой, картофель – дольками, лук – кубиками. В кастрюлю с 1,5 л кипящей воды покласть половину от общего количества свеклы и моркови, весь картофель. Отдельно в сковородке нагреть немного оливкового или сливочного масла, выкласть в нее оставшуюся свеклу, морковь и лук.
Обжарить 5 – 8 минут, добавить мелко нарезанные помидоры (4 или 5 штук). Перед измельчением томаты следует обдать кипятком и отделить кожицу. Протушить до полного размягчения помидор (около 6 минут), затем отправить содержимое сковороды в кастрюлю. Добавить соль, при желании – сахар и лимонную кислоту. Подержать на огне еще 5 минут. При подаче в тарелку покласть сметану.
Мясо с черносливом
Нарезать 700 г нежной телятины длинными полосками шириной 2-3 см и 2 луковицы кубиками. Обжарить лук в сковороде на сливочном масле, добавить мясо, немного обжарить. Затем насыпать немного муки, перемешать, добавить горячей воды столько, чтобы слегка покрыть продукты. Когда закипит, уменьшить огонь и довести до готовности мяса. При подаче добавить замоченный на 30 минут в воде чернослив.
Творожная запеканка
Промыть 50 г изюма или кураги, залить на 20 минут кипятком. В отдельной емкости смешать пару ложек манной крупы с тремя ложками сметаны, дать набухнуть в течение примерно 30 минут. Пол килограмма протертого через сито или измельченного блендером творога смешать с разбухшей манкой, 3 ст. ложками сахара, 1 ч. Ложкой ванильного сахара, 1 яйцом, щепоткой соли. Добавить обсушенный изюм, все перемешать.
При желании можно добавить чуть-чуть лимонного сока или цедры, чтобы придать приятную кислинку. Выкласть массу в смазанную маслом форму, покрыть сверху тонким слоем сметаны. Печь примерно 45 минут при 180°C. При подаче полить вареньем или ягодным соусом.
Узи с доплером
В первую очередь при цдк измеряют кровоток по венам и шейный сосудам. Также цдк позволяет определить движение посторонних жидкостей в организме.
Картирование позволяет увидеть:
- Направление движения жидкости в анализируемом участке;
- Характер движения (со направленный, хаотичный, и пр.);
- Скорость течения крови. Данный параметр особенно важен, в тех случаях, когда пациенту нужно знать о состоянии шейных сосудов. В частности в тех случаях, когда исследуемый находится в преклонном возрасте;
- Проходимость (именно на неё влияет курение, которое может значительно повлиять на итоговый результат исследования);
- Сопротивление;
- Диаметр шейного сосуда. Данный параметр важен не менее остальных по одной простой причине. Существуют нормы диаметров шейного сосуда, и если в некоторых местах или на всей своей протяженности, он отличается, это означает, что сосуд подвергся пагубному влиянию. В частности могут быть замечены холестериновые бляшки, вызывающие закупорку, которая в дальнейшем приведет к смертельному исходу.
Благодаря прохождению ультразвуковой диагностики с применением цветового допплеровского картирования можно выявить такое количество заболеваний, какое невозможно при использовании других не инвазивных методов исследования. Так в первую очередь цдк позволяет выявить такое явление как:
- Аневризма;
- Аортит;
- Атеросклероз и пр.
И это далеко не весь список патологических изменений, которые видны только при прохождении цветового допплеровского картирования. Например, частым показанием для прохождения подобной узи-диагностики является наличие ишемической болезни сердца, или тахикардии. Даже весьма безобидные симптомы могут свидетельствовать о серьезных патологических изменения в организме.
Что такое атеросклероз
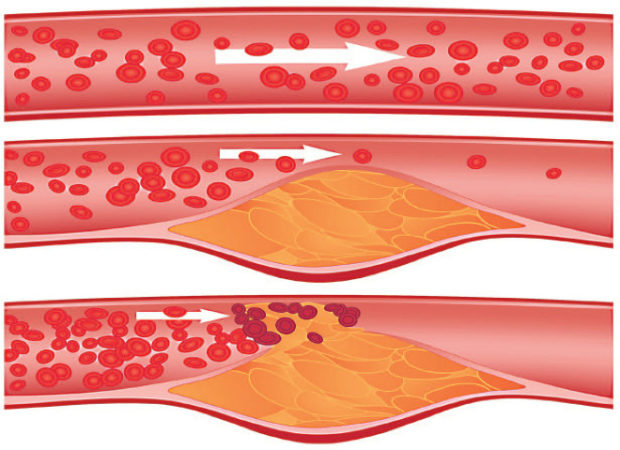
Атеросклерозом называют хроническое поражение кровеносных сосудов мышечно-эластического и эластического вида, которое возникает на фоне нарушенного белкового и липидного обмена. Сопровождается болезнь отложением на стенках сосудов холестерина и фракциями липопротеидов.
Болезнь начинает развиваться, когда нарушается целостность внутренней стенки сосуда. При нарушенном липидном обмене происходит образование вредного холестерина из липопротеидов низкой и очень низкой плотности, который начинает откладываться в месте повреждения. Это приводит к появлению на сосудной стенке желтых уплотнений.
На второй стадии происходит образование атеросклеротических бляшек из соединительных тканей, которые постепенно заполняют просвет артерии. При разрыве происходит полная закупорка сосуда, которая ведет к инфаркту. Если бляшка продолжает уплотняться, то развивается ишемия сердца. На последней стадии болезни бляшка уплотняется солевыми отложениями минеральных соединений, что повышает ломкость сосуда. Атеросклеротические бляшки способны частично сузить просвет, а также привести к окклюзии или его полной закупорке.
Заболевание подразделяют на 2 вида. При нестенозирующем атеросклерозе сосудов шеи бляшки растут вдоль сосудистой стенки. При стенозирующем нарост происходит внутри.
Причины атеросклероза
Атеросклероз способен вызвать нарушения работы мозга и привести к инвалидности. Развивается болезнь из-за неправильного жирового обмена, а к распространенным причинам атеросклероза сосудов шеи относят:
- Наследственность;
- Стрессы, депрессию;
- Лишний вес;
- Отсутствие физических нагрузок, гиподинамию;
- Гипертонию 2 и 3 степени;
- Сахарный диабет;
- Хронические заболевания печени и ССС;
- Нарушение работы щитовидной железы;
- Нарушение режима отдыха;
- Вредные привычки;
- Возраст.
Еще один важный фактор — пол. У мужчин возникает недуг чаще и раньше, чем у женщин. Объясняется это тем, что женщины обычно ведут более подвижный образ жизни, быстрее реагируют на эмоции, следят за питанием и имеют большую продолжительность жизни.
Симптомы развития патологии
Ранняя стадия атеросклероза сосудов шеи не имеет выраженной или специфической симптоматики, и ее часто путают с усталостью, переутомлением, авитаминозом. На этом этапе болезнь можно выявить только по результатам общего анализа крови, если в титрах появляется повышенное содержание холестерина.
При прогрессировании атеросклероза шеи появляются такие симптомы, как:
- Головокружения;
- Сильные боли в области шеи;
- Головные боли;
- Слабость;
- Рассеянность;
- Бессонница.
Стеноз сосудов по мере развития ухудшает кровообращение головного мозга, что приводит к нарушению памяти и быстрой усталости, снижению остроты зрения и слуха. На поздних стадиях признаки атеросклероза сосудов головы и шеи усиливаются и проявляются в виде:
- Внезапной слепоты одного глаза;
- Онемением и покалыванием в руках и ногах, которое сопровождается потерей контроля двигательных функций;
- Потерей сознания;
- Проблем с речью, формированием предложений и сложностей в выражении мыслей;
- Трудностей с поиском привычных вещей;
- Потерей ориентации в пространстве;
- Снижения работоспособности и невозможности долго концентрироваться на чем-то;
- Нарушения кратковременной и длительной памяти.
Болезнь приводит к ряду осложнений. Атеросклероз магистральных артерий вызывает постепенное сосудное сужение, стеноз легких, инфаркт и инсульт.
Если сосуды головного мозга сужены или закупорены, то развивается ишемический инсульт, а если происходит кровоизлияние в результате разрыва сосуда — то геморрагический.
Диагностика
При подозрении на сосудистую патологию в области шейного отдела позвоночника в обязательном порядке следует пройти дополнительное обследование. Оно состоит из лабораторных и инструментальных методов, а наибольшее значение имеют визуализационные способы, позволяющие оценить степень сужения сосудов. Чаще всего рекомендуют пройти такое исследование:
- Биохимический анализ крови (липидный спектр, коагулограмма).
- УЗИ с допплерографией.
- Рентгенография позвоночника.
- Реоэнцефалография.
- Компьютерная томография.
По результатам обследования можно сделать заключение о тех или иных изменениях в сосудистой системе. Для более полной картины рассмотрим подробнее наиболее часто используемый метод – УЗИ.
Этот способ диагностики сосудистых изменений приобрел широкую популярность благодаря своей простоте, безопасности и высокой точности. Исследование можно проводить в амбулаторных условиях сразу после назначения врача – оно не требует предварительной подготовки.
УЗИ позволяет оценить состояние внутренней стенки сосуда, а сопутствующая допплерография – характер кровотока и его скорость. Это один из ведущих методов определения окклюзионно-стенотических изменений в сонной и позвоночной артериях. Он дает возможность выявить атеросклеротические бляшки, их размер, оценить степень сужения просвета сосуда. Легко диагностируются врожденные аномалии – аневризмы или мальформации – которые также могут привести к цереброваскулярным расстройствам.
Среди показаний к УЗИ сосудов шеи находятся не только атеросклероз и дегенеративно-дистрофические заболевания позвоночника, но и другие состояния:
- Гипертоническая болезнь.
- Сахарный диабет.
- Перенесенный ранее инсульт.
- Транзиторная ишемическая атака.
- Зрительные нарушения.
УЗИ сосудов является общедоступным методом, который есть на оснащении у большинства лечебных учреждений. Его выполнение не займет много времени – хорошему специалисту достаточно даже нескольких минут, чтобы увидеть и оценить нарушения. Результат выдается в виде графического изображения пораженной области с соответствующим заключением.
После проведения дополнительного исследования врач ставит клинический диагноз и назначает соответствующее лечение. Характер терапевтических мероприятий и их объем будут зависеть от вида заболевания, выраженности патологических изменений и сопутствующих состояний. Пациент всегда должен помнить, что любую болезнь гораздо легче предотвратить, чем потом лечить. Поэтому еще на этапе профилактики следует придерживаться всех рекомендаций врача в отношении здорового образа жизни.
Диагностика
Раньше сужение сосудов считалось болезнью пожилых людей, но в последнее время этот недуг может атаковать и молодых. Если болезнь все же выявлена, она требует длительного и системного приема медикаментов.
При обращении к терапевту, в первую очередь назначит вам диагностическое исследование. После этого понадобится консультация невропатолога и кардиолога:
- На первом осмотре доктор может определить шум в сонных артериях, сбои в работе всей нервной системы.
- Далее нужно пройти ультразвуковое сканирование. Это позволит узнать, есть ли бляшки и тромбы в сосудах, а также с какой скоростью двигается кровь и насколько чистые сосуды.
- Если же и этих исследований будет недостаточно, специалист назначит пациенту дополнительные процедуры: СКТ-ангиографию или МР-ангиографию. После этой диагностики можно увидеть головной мозг и тщательно исследовать артерии.
Лечение: препараты, операция и рекомендации
Показания и противопоказания
Эффективность данной процедуры немногим отличается от магниторезонансной томографии – очень информативного, но крайне затратного финансово метода. УЗИ шеи дает полную информацию о состоянии каждого межпозвоночного сустава, диска и его отростков.
Ультразвуковое исследование шейных позвонков способно определить наличие заболеваний, симптомы которых угрожают жизни и здоровью человека. Проводить его нужно в следующих случаях:
- если возникают проблемы с дыханием;
- если беспокоят провалы в памяти;
- при искривлении отделов позвоночного столба;
- при повышении/понижении артериального давления;
- если часто беспокоят головокружения и мигрень;
- если в области суставов и позвоночника появляется ощущение дискомфорта и боль;
- при нарушении работы органов зрения и слуха;
- при снижении или потере чувствительности кожи лица и конечностей.
Обследование шейного отдела показывает любые травмы шеи, костную ткань, сплетения сосудов, нервов, хрящи, межсуставную жидкость. При помощи ультразвука можно диагностировать онкологические образования, грыжи и многое другое.
Чаще всего показанием для УЗИ головы служит подозрение на наличие деформации, сужение сосудов, закупорку артерий. В медицине исследование помогает:
- уточнить степень нарушения кровоснабжения в результате травм головы;
- выявить начало развития патологии сосудов мозга;
- показать стеноз кровеносных сосудов в результате перенесенных инфекций;
- подобрать результативное лечение мигрени, уточнить участок спазма;
- оценить мозговую гемодинамику после перенесения трансплантации;
- выявить причину нарушенного кровоснабжения головы;
- следить за состоянием мозгового кровотока после проведенного хирургического вмешательства;
- выявляет наличие микроэмболий.
Образ жизни и лечение в домашних условиях
Симптомы сужения позвоночных артерий
Симптомы заболевания проявляются с возрастом. В молодости недостаточное снабжение мозга кислородом компенсируется резервами организма: повышением давления, усилением кровотока мелких (окольных) сосудов (коллатеральный кровоток), образованием анастомозов (соединений между сосудами).
- головные боли;
- головокружения;
- потеря ориентации в пространстве;
- обмороки;
- неуверенность походки;
- тошнота и рвота.
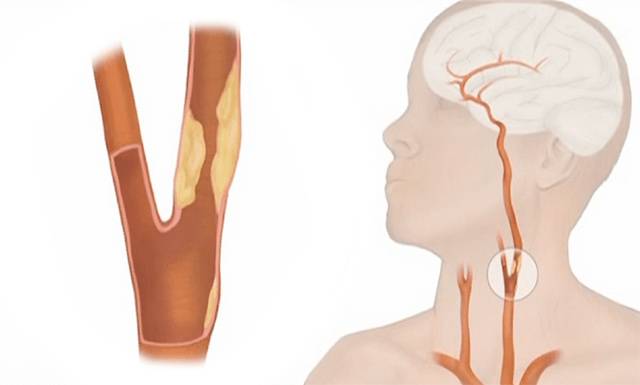
Позвоночные артерии расположены в специальных каналах шейных позвонков, так природа анатомически защитила их от повреждений. При патологии шейного отдела позвоночника возможна деформация сосудов.
Деформацию сосудов могут вызвать резкие повороты, запрокидывание головы при занятиях спортом. Левая артерия шире правой вертебральной артерии и поставляет большее количество крови в мозг. Нарушения в левой артерии сопровождаются яркими симптомами.
При патологии, кроме общих симптомов стеноза заметны:
- носовые кровотечения;
- ухудшение остроты зрения;
- снижение слуха;
- повышение артериального давления;
- ухудшение чувствительности конечностей;
- частные перепады (смена) настроения, эмоциональная неустойчивость.
Сужение просвета сосудов шеи на 50% ведет к серьезным последствиям, как инсульт головного мозга и энцефалопатия.
Вертебробазилярная недостаточность (ВБН) (из-за внешнего сдавливания сосудов) может возникнуть, если у пациента:
- аномалии мышц шеи;
- спайки в зоне шеи и плеча;
- травмы и смещения позвонков шеи;
- дегенеративно-дистрофические поражения суставов шеи;
- венозная дисциркуляция (нарушение оттока крови);
- добавочные шейные ребра.
Инсульт мозга – поражение мозга в результате нарушения или прекращения снабжения кровью его отдельных участков, приводящее к отмиранию клеток.
Энцефалопатия головного мозга — патология, при которой недостаточно поступления в ткани мозга крови и кислорода, погибают нервные клетки. Появляются участки распада, застоя крови и кровоизлияний, формируется отек мозга.
У больных молодого и среднего возраста сужение сосудов возникает из-за сдавливания остеофитами (костными наростами) позвоночных артерий. У пожилых людей заболевание провоцирует атеросклероз, появление бляшек в русле артерий.
Как лечить атеросклероз сосудов шеи
Отследить развитие атеросклероза сосудов шеи на начальной стадии достаточно сложно, поэтому после 40 лет есть необходимость ежегодно проходить регулярное обследование на определение липидного спектра крови (общего холестерина, ЛПНП и триглицеридов), особенно если есть избыток массы тела, наследственная предрасположенность к заболеваниям сердца и сосудов, сахарному диабету или дислипидемии. При любом дисбалансе в анализе на липиды крови, следует начать с изменения образа жизни: добавить больше физической активности, отказаться от курения, скорректировать питание, минимизировать употребление алкогольной продукцию.
Лечение атеросклероза сосудов шеи направлено на нормализацию показателей холестерина, ЛПНП и триглицеридов для предотвращения роста атеросклеротических бляшек. Назначение медикаментозных препаратов зависит от степени повышения показателей липидов крови и степени сердечно-сосудистого риска. Как правило, пациентам с низким и умеренным сердечно-сосудистым риском, у которых уровень холестерина до 6 ммоль/л назначается коррекция образа жизни и в обязательном порядке липидоснижающая диета. Для достижения целевых показателей дополнительно к диете также может быть назначен курс натурального препарата Вазоспонин. Вазоспонин не относится к группе статинов. Благодаря механизму действия Вазоспонина, его назначение 3-6 месячным курсом в сочетании с липидснижающей диетой способствует снижению уровня холестерина, ЛПНП.
Уровень холестерина более 6-6,5 ммоль/л является показанием для назначения статинов. Однако, с возрастом, при наличии сопутствующих заболеваний сердечно-сосудистой системы, повышенного давления, статины не всегда справляются с нормализацией уровня холестерина в крови и в этой ситуации их можно также комбинировать с Вазоспонином. Назначение Вазоспонина 3-6 месячным курсом в комплексной терапии с препаратами из группы статинов способствует достижению целевых показателей холестерина в крови.
Классификация
В зависимости от степени сужения поперечника сонных артерий выделяют 4 степени стеноза правой, левой артерии:
- До 50% –нарушение гемодинамики незначительны, кровь притекает через дополнительные ветви.
- От 50 до 70% – признаки выраженного стеноза.
- От 70 до 80% – субкритическое сужение с высоким риском нарушения кровоснабжения головного мозга.
- Более 80% – критическое сужение, высокая вероятность инсульта участков головного мозга.
Учитывая распространенность (протяженность) поражения сосудистой стенки, выделяют пролонгированный стеноз – при нарушении сосудистой стенки на протяжении более 1.5 см, очаговый – уменьшение поперечника сосуда на протяжении до 1.5 см.
Классификация
Проводится по группе оснований. Первое и одно из самых важных — тип прогрессирования. Исходя из критерия, выделяются:
Хроническая форма
Не развивается стремительно. Протекает исподволь, длительное время
Потому пациент не сразу обращает внимание на нарушение
Самочувствие сначала в норме либо изменено незначительно.
Признаки развиваются при перекрытии сосуда более, чем на 15-20%. Обычно это головные боли, другие неврологические моменты, которые однозначно ни о чем не говорят.
Пациент списывает дискомфорт на усталость, погоду, на что угодно. Но к врачу не обращается, кроме редких случаев.
Внимание:
Эффективное лечение возможно до тех пор, пока не начались органические изменения в головном мозге. Стеноз 50 процентов и более гарантированно ведет к ишемическому инсульту с формированием неврологического дефицита.
Подострая стадия
Сопровождается транзиторными ишемическими атаками. Это еще не инсульт, но по всем признакам — очень похоже.
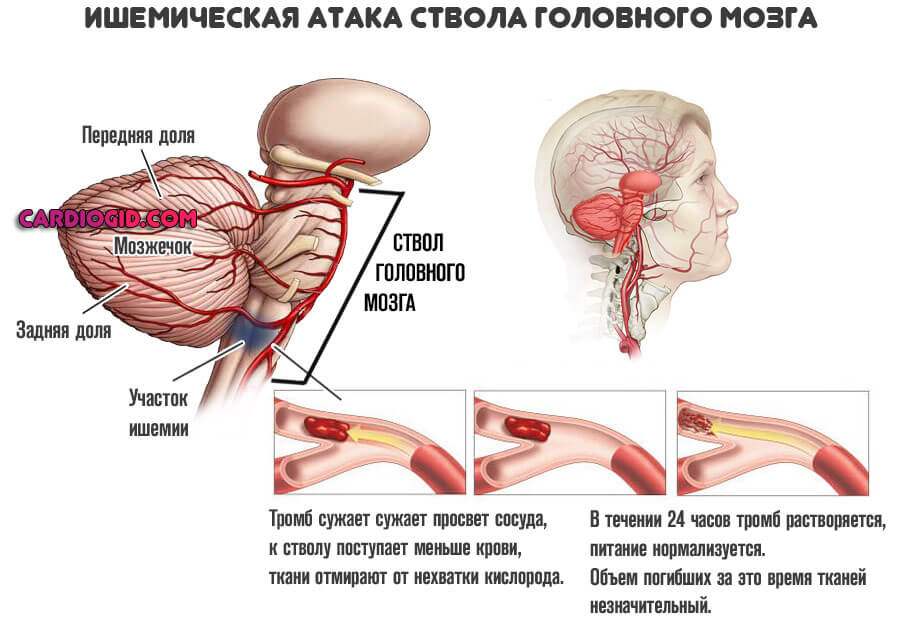
Разница в отсутствии некроза церебральных структур, быстром спонтанном отступлении патологического процесса, восстановлении. Возможны множественные микроинсульты на протяжении заболевания.
Острый синдром сонной артерии
Развивается стремительно при перекрытии просвета на 70% и более. Сопровождается явлениями ишемии, некроза головного мозга. Собственно инсульт.
Поскольку по сонной артерии поступает большой объем крови, вероятность обширной деструкции нервных тканей максимальна.
Примерно в 65% случаев неотложное состояние заканчивается смертью.
Еще в 30% — тяжелым неврологическим дефицитом. Только в оставшихся 5% ситуаций есть шансы на полное восстановление, и то не всегда.
Исходя из локализации
Можно выделить еще два типа:
Стеноз ВСА. Это поражение внутренней сонной артерии справа или слева. Участка, расположенного уже в области головного мозга.
Ввиду трудного доступа, вероятность благоприятного исхода несколько ниже, чем в остальных ситуациях.
Коррекция также проводится хирургическими методами. Многие типичные симптомы становятся неочевидными, что делает сложной и диагностику.
Стеноз ОСА. Общей сонной артерии. Представлен собственно сужением наружных тканей сосуда, локализованных в боковой части шеи (с правой и левой сторон).
Другие классификации используются реже.
Представленные выше играют большую роль в практическом аспекте. Потому как врачи имеют возможность заранее проработать тактику диагностики и терапии, определиться с примерными прогнозами для сохранения жизни, трудоспособности.
Проявления и диагностика стеноза сонных артерий
Лечение стеноза сонной артерии
Наиболее распространённым методом лечения стеноза является стентирование артерии. Стентирование относится к хирургическим методам лечения, поэтому, как и любое другое хирургическое вмешательство, требует высокой квалификации врача в диагностике, принятии решения о необходимости/возможности операции и непосредственно введении стента.
Стент – это металлический каркас, вводимый напрямую в артерию. В месте сужения он разворачивается и расширяет стенки сосуда, насколько это необходимо. Стент остаётся в артерии. Только первые дни его наличие может доставлять неудобство ввиду изменения кровотока, но со временем пациент перестает его ощущать и возвращается к нормальной жизни без риска возникновения инсульта. Врач выдаёт определённые рекомендации по дальнейшему образу жизни, чтобы не допустить повторного стеноза.
Наши врачи понимают всю важность качественного ведения пациента и послеоперационного наблюдения, поэтому обращаясь к нам, вы можете рассчитывать на комплексный подход в диагностике, лечении и послеоперационном периоде. Для реализации такого подхода отделение неврологии ФНКЦ располагает мощной диагностической базой и сильным составом специалистов с богатым опытом лечения стенозов, дополнительно проходящих курсы повышения квалификации на регулярной основе
Отделение плотно сотрудничает с кардиохирургической службой и выделенным в отдельное подразделение отделением сосудистой хирургии.
Лечение стенозов сонных артерий
Для лечения стеноза сосудов шеи и вызванных ими расстройств кровотока в голове применяют медикаментозные методы и хирургические операции.
Консервативная терапия направлена на улучшение деятельности мозга, защиту его от пагубного влияния гипоксии, для чего назначаются ноотропные и метаболические препараты – пирацетам, милдронат, витамины группы В.
Обязательным компонентом медикаментозной терапии становится коррекция артериального давления. Гипертоники должны принимать антигипертензивные препараты постоянно, по схеме, предложенной врачом. Гипотоникам следует быть осторожными и тоже контролировать давление, так как его снижение вызовет усугубление кислородного голодания мозга.
При атеросклеротических бляшках в сонных артериях, а это самая частая причина патологии, показаны препараты, нормализующие жировой обмен (статины), необходима диета и рациональная двигательная активность.
Медикаментозное лечение может несколько улучшить мозговую деятельность при некритическом стенозе и играет вспомогательную роль после хирургического вмешательства, но при декомпенсированном сужении артерии, повторяющихся ишемических атаках или перенесенном инсульте без операции не обойтись.
Показаниями к хирургическому лечению являются:
- Стенозы артерий более 70%, даже не сопровождающиеся явной клинической симптоматикой;
- Состояния после перенесенного инсульта, связанного с поражением сонных артерий;
- Повторяющиеся ТИА при стенозе 50% и более.
Операция при стенозе сонной артерии направлена на восстановление нормального кровотока и может быть радикальной либо малоинвазивной. Радикальные вмешательства проводят открытым путем, малоинвазивные – без большого кожного разреза.
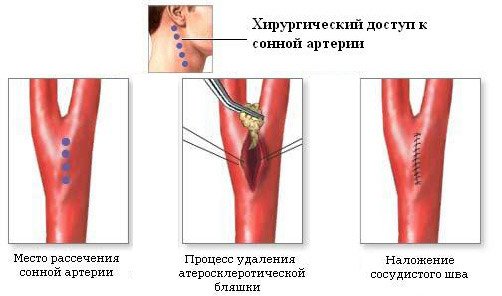
Радикальное лечение – каротидная эндартерэктомия – открытая операция, при которой на шее делается разрез в зоне прохождения сосуда, артерия выделяется, хирург находит место сужения и производит удаление бляшек вместе в участком сосудистой стенки, затем целостность сосуда восстанавливается путем пластики, а рана ушивается. При сопутствующем перегибе, петлеобразовании, извитости может быть удален весь пораженный фрагмент артерии. Операция требует общего наркоза.
каротидная эндартерэктомия
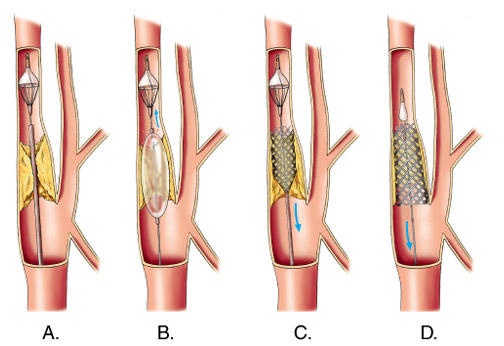
Стентирование – более щадящий метод лечения, который заключается во введении в просвет сосуда специальной трубочки, которая расширяет его и поддерживает в расправленном виде, обеспечивая ток крови. Цель такой операции – предупредить возможные сосудистые катастрофы и минимизировать проявления хронической гипоксии, поэтому показана она при субкритических сужениях.
Стентирование проводят под местным обезболиванием с постоянным контролем давления и пульса пациента. Бедренная артерия, через которую вводится проводник, пунктируется, в нее помещается катетер и контрастное вещество для точного определения места установки стента. Операция проводится под рентгеноскопическим контролем, но доза получаемого излучения при этом минимальна и не представляет опасности.
схема стентирования
Стент устанавливается в месте стеноза левой или правой сонной артерии, он расправляется, возможно применение специальных баллонов, раздувающих сосуд в месте сужения. Для профилактики тромбоэмболических осложнений с поражением более мелких артериальных сосудов мозга во время операции в артерии устанавливают специальные фильтры, не препятствующие кровотоку, но задерживающие мельчайшие частицы кровяных сгустков.
После установки стента фильтры и катетер извлекаются, а стент остается в месте стеноза. Вмешательство длится не более часа, после чего пациент может быть направлен в реанимацию на некоторое время либо сразу переведен в палату. Первые сутки рекомендован строгий постельный режим, ограничений по приему пищи и жидкости в послеоперационном периоде нет.
Длительность госпитализации при хирургическом лечении определяется индивидуально. После стентирования больной проводит в стационаре 2-3 дня, после чего может отправиться домой. Открытая операция требует более длительного наблюдения – около недели, в конце которой снимают кожные швы.
Профилактика стеноза сонных артерий на фоне атеросклеротического поражения включает специальную диету, рациональную двигательную активность, борьбу с лишним весом, отказ от курения и медикаментозное лечение уже имеющейся сердечно-сосудистой и обменной патологии. Помимо этого, следует регулярно посещать врачей для планового медосмотра.