патогенный микроорганизм
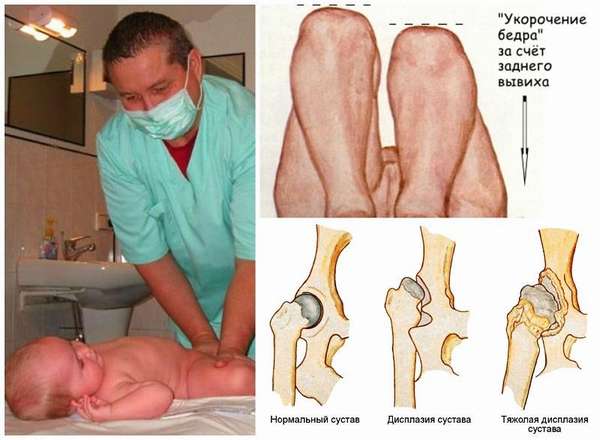
Патологические изменения заболевания включают в себя центр окостенения развивающегося (костного) сухожилия, который нерегулярен в расщепленном остеофите, и суставной хрящ изначально нормальный, но пациент поддерживает основную кость в ходе заболевания. Он вялый, поэтому он деформируется и деформация сустава является постоянной. На ранней стадии он демонстрирует дегенеративные изменения у взрослых и остеоартрит. Его нельзя диагностировать до позднего детства. Ребенок жалуется на скованность суставов, боль и мокроту. Утиная ступенька (состояние) у такого ребенка короткая, короткая и короткая, обычно локтевая, контрактура сгибания коленного сустава, но на интеллект это не влияет.
Дисплазия Мейера как причина боли в бедре у детей
Прогноз и продолжительность жизни
Важно определить спондилоэпифизарную дисплазию как можно раньше. Тогда прогноз на дальнейшую жизнь человека будет благоприятным
На поздних стадиях развития болезни у пациента в большинстве случаев проявляются рецидивы.
У детей в возрасте от 8 до 18 лет спондилодисплазия провоцирует воспалительный процесс в области хрящевых тканей суставов. Лечение сложное и длительное, сопровождается болевым синдромом. При достижении положительных результатов после правильно подобранной терапии человеку становится легче. У него появляется возможность жить абсолютно нормально без боли.
Избавиться полностью от спондилоэпифизарной дисплазии можно только в детском возрасте. Тогда ребенок будет расти без визуальных и внутренних патологических изменений. Инвалидность пациент получает, если изменения в суставах значительные.
Множественная эпифизарная дисплазия, болезнь Фейербанка
В основе заболевания лежит нарушение оссификации эпифизов. Имеется уменьшение размеров эпифизов. В тазобедренных и коленных суставах эпифизы имеют узкое основание. Ядра окостенения фрагментированы. Головки бёдер уменьшены в размерах. Дистальный отдел большеберцовой кости деформирован в виде клина, блок таранной кости искривлен. Кости предплюсны уменьшены в размерах и деформированы. Ребенок рождается нормальным и в течение первого года развивается без нарушений. С началом ходьбы отмечается затруднение движений и низкая двигательная активность. Ребенок с трудом переходит из положения сидя в вертикальное положение и приступает к ходьбе. Во время ходьбы есть девиация туловища. Развивается увеличение поясничного лордоза, появляется вальгус нижних конечностей. Образуется плосковальгусная стопа. У ребенка неуклюжая ходьба с короткими шагами. Затруднены бег и прыжки. С 5-6 лет начинается развитие артрозоартрита тазобедренных и коленных суставов и появляются жалобы на артралгию.
Лечение осуществляют путем ЛФК для предотвращения развития тугоподвижности суставов, а также массажа, физиотерапии. Иммобилизация конечностей противопоказана в связи с развитием контрактуры суставов. Результаты лечения хуже при неоссифицированной головке бедренной кости и разрушенном хрящевом покрытии. При плосковальгусных стопах назначают профилактическую обувь. При деформации голеностопного сустава и стопы показано изготовление сложной индивидуальной обуви.
Преодоление бесплодия, обусловленного аплазией матки
Женщины, страдающие синдромом Рокитанского–Кюстнера, не в состоянии самостоятельно выносить беременность. Однако они имеют нормально функционирующие яичники, в которых созревают яйцеклетки. В связи с этим для рождения генетически родного ребенка применяется метод суррогатного материнства: эмбрионы, полученные после оплодотворения яйцеклеток пациентки спермой ее мужа, переносят в полость матки суррогатной матери. Пункция яичников осуществляется в этом случае либо лапароскопическим путем, через прокол брюшной стенки, либо через свод неовлагалища, если предварительно был проведен кольпопоэз.
Специалисты Нова Клиник имеют большой успешный опыт проведения программ суррогатного материнства у пациенток с синдромом Рокитанского-Кюстнера-Майера, включающий полное медицинское и юридическое сопровождение процедуры вплоть до получения свидетельства о рождении ребенка в органах ЗАГС.
Агенезия или аплазия влагалища
Врожденный дефект, при котором влагалище перестает развиваться. У некоторых пациентов может быть более короткое влагалище, часть влагалища или полное отсутствие влагалища. Встречается у одной из 5000 женщин. Пациентки с агенезией влагалища иногда имеют другие аномально сформированные части своего репродуктивного тракта, такие как отсутствие матки или маленькую (рудиментарную) матку в дополнение к почечным аномалиям или проблемам, затрагивающим позвоночник, ребра или конечности. Лечение хирургическое – восстановление (реконструкция ) влагалища или создание его части или всего органа из кожи, участка кишки или брюшины.
Атрезия влагалища
Атрезия влагалища представляет собой поперечную влагалищную перегородку — более или менее протяженный участок ткани, который образуется в процессе развития плода в утробе матери и блокирует влагалище. Менструальная кровь собирается в верхней части влагалища (гематокольпос) и матке ( гематометра). Иногда в поперечной влагалищной перегородке имеется небольшое отверстие, из-за которого у женщины появляются регулярные менструальные периоды, но эти периоды могут длиться дольше, чем обычно четыре-семь-десять дней. Поперечная влагалищная перегородка требует хирургического вмешательства для удаления фиброзной ткани, блокирующей влагалище и восстановления целостности органа. Это может быть достаточно сложная операция если перегородка влагалища расположена высоко в верхней и средней трети влагалища.
Диагностика
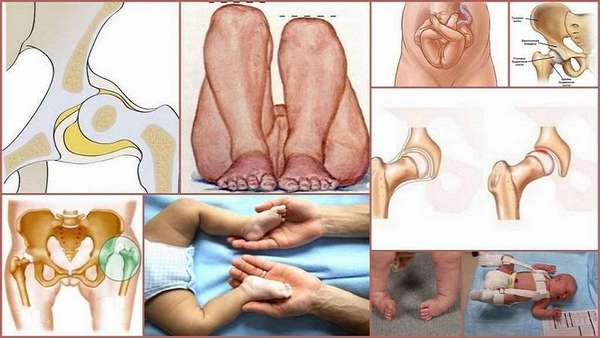
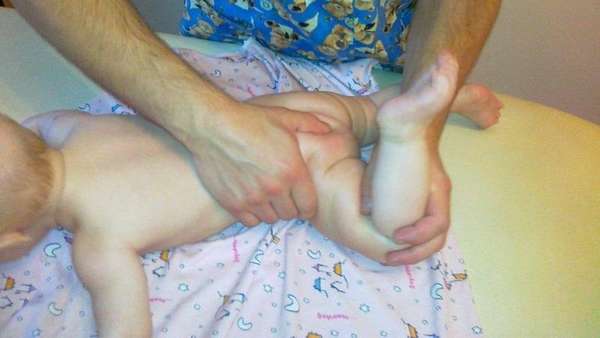
Внешний осмотр и пальпация проводится с использованием ортопедических тестов для определения синдрома соскальзывания, симптомов ограниченного отведения нижних конечностей, асимметричных кожных складок и укорочения конечности.
Выявленные отклонения детально исследуются с помощью методов инструментальной диагностики:
- УЗИ тазобедренных суставов. Благодаря отсутствию лучевой нагрузки УЗИ можно проводить многократно для оценки состояния соединительнотканных структур в динамике. Метод позволяет выявить отклонения в строении соединительной ткани, вычислить угол углубления тазобедренного сустава;
- рентгенологическое исследование – устанавливает анатомические взаимоотношения костей бедра и таза, размещение головки бедра по отношению к краям вертлужной впадины. Рентгенография не уступает по достоверности УЗД, но имеет ряд недостатков (лучевая нагрузка, дополнительные манипуляции для визуализации, отсутствие возможности оценки состояния отклонения в строении костей, хрящей, сочленений). Рентгенографией подтверждаются также вторичные проявления коксартроза у взрослых;
- магниторезонансную и/или компьютерную томографию назначают при планировании хирургического вмешательства и используют для получения клинической картины в различных проекциях;
- артрография и артроскопия – инвазивные методы диагностики, их назначают в тяжелых случаях дисплазии для получения детальной информации о суставе.
Теперь о болезни (дисплазии) Майера. Австрийский ортопед Майер в 1964 году впервые описал атипичную (не характерную) клинико – рентгенологическую картину болезни Пертеса. Ее причина заключается в нарушении перехода клеток предшественников (мезенхимальной ткани и остеобластов) головки бедренной кости у детей в зрелую костную клетку – остеоцит.
Группой риска по ее развитию являются дети до одного года, которые состоят у врача ортопеда на учете с диагнозом: эпифизарная дисплазия (отставание в созревании) тазобедренных суставов. Заболевание чаще всего регистрируется у мальчиков в возрасте до 5 лет.
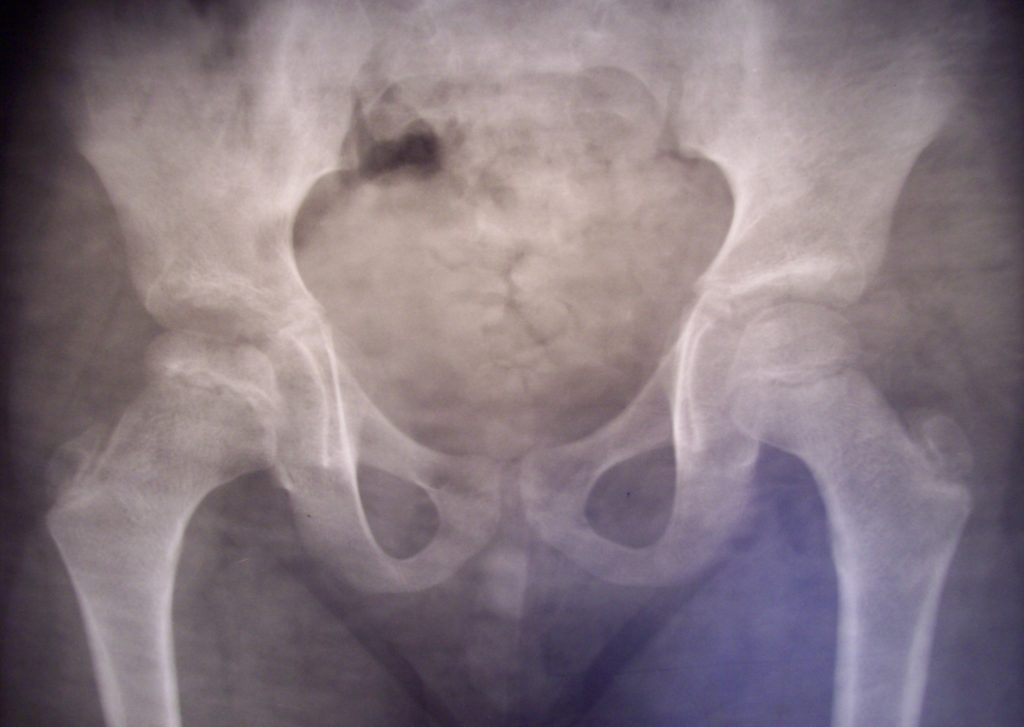
Рентгенограмма пациента К. 9 месяцев, диагноз: Эпифизарная дисплазия правого тазобедренного сустава.
Клиническая картина у детей с болезнью Пертеса и Майера практически одинакова. Однако, у пациентов с болезнью Майера ведущие симптомы менее выражены. Болезненные ощущения в паховой области могут беспокоить около 2 – 3 месяцев и спонтанно прекратится. Нарушение походки – не постоянная хромота, так же носит кратковременный характер, без ограничений движений в пораженном тазобедренном суставе.
Для уточнения диагноза и тактики лечения врач – ортопед обязан рекомендовать рентгенологическое обследование и КТ – исследование. Рентгенологическая картина этих заболеваний в начальных стадиях очень схожа. Уточнить объем, расположение и глубину остеонекроза сможет только КТ – исследование. Его очаг чаще расположен в центральной или передней части головки бедра, с глубиной поражения 15 – 25 %, в сочетании со снижением высоты головки бедренной кости.
Рентгенограмма и КТ – исследование пациента К. 4 года, диагноз: болезнь Майера справа до начала лечения (25% остеонекроза пораженной головки).
Лечение в начальных стадиях болезней Пертеса и Майера должно быть одинаковым: охранный режим, разгрузка пораженной нижней конечности, медикаментозное лечение – уничтожение очага остеонекроза при помощи “Алфлутопа” и физиотерапевтических процедур до повторного рентгенологического исследования.
Родители должны знать, что по данным российской и зарубежной научной литературы около 40 – 50 % болезни Майера без лечения реализуется в болезнь Пертеса в течении 4 – 6 месяцев.
Оценить дальнейшую тактику лечения можно по результатам повторного рентгенологического контроля через 4 – 6 месяцев. Уменьшение очага разрушения будет свидетельствовать о болезни Майера. Она не требует применения ортопедических изделий и гипсовых повязок – распорок резко ограничивающих движений в тазобедренных суставах. Разрешается дозированные нагрузки на больную ногу, плавание, езда на велосипеде, лечебная физкультура. На фоне этого лечения замещение остеонекроза нормальной костной ткани происходит через 6 – 9 месяцев.
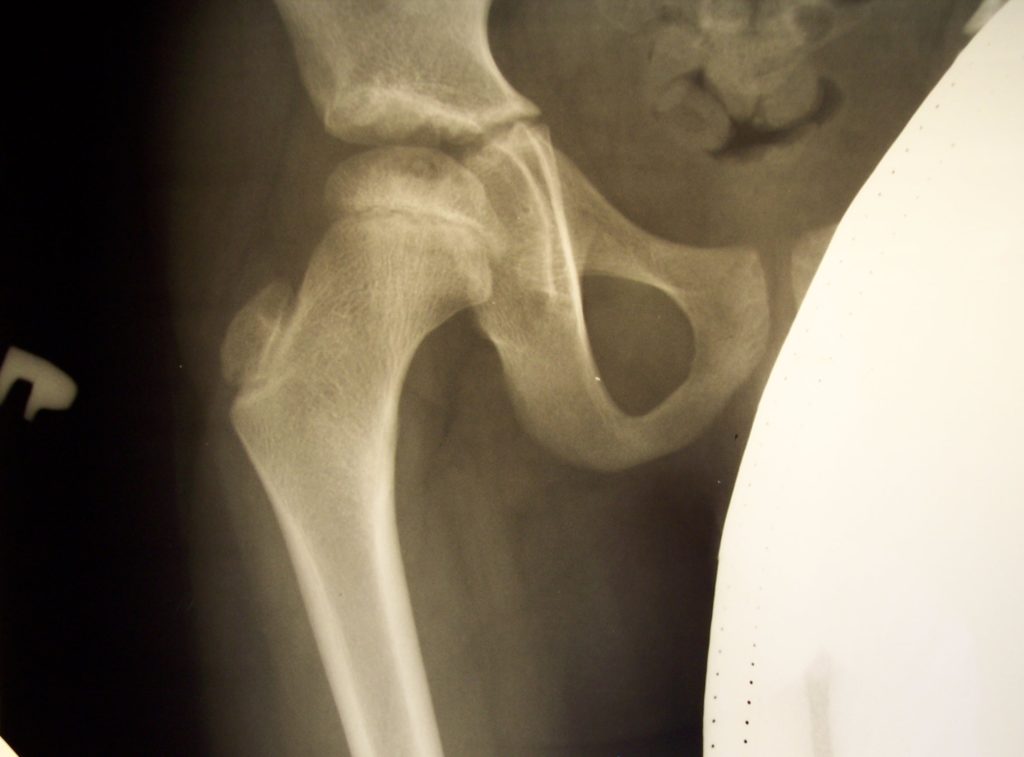
Рентгенограмма и КТ – исследование пациента К. 5 лет, диагноз: болезнь Майера справа (полное замещение очага остеонекроза).
Тогда нагрузку ребенка можно не ограничивать. Правда, необходим рентгенологический контроль 2 раза в год еще в течении 2 лет, для оценки формы головки бедра, а так же КТ – исследование 1 раз в год до полного скелетного созревания.
Неперфорированная (заращенная) девственная плева
Состояние, возникшее до рождения, при котором девственная плева (тонкая мембрана, которая окружает отверстие влагалища) не открывается и, следовательно, полностью закрывает вход во влагалище, блокируя выделение крови при менструации. Как правило, у девочек-подростков с неперфорированной девственной плевой не приходят месячные, а возникают боли внизу живота и области таза, а у некоторых также могут быть боли при дефекации и трудности с мочеиспусканием. Лечение неперфорированной девственной плевы хирургическое — девственная плева рассекается для создания входа во влагалище нормального размера, чтобы из него могла вытекать кровь. Закрытая девственная плева чаще всего диагностируется после полового созревания у девочек с нормальным в других отношениях развитием.
Лечение
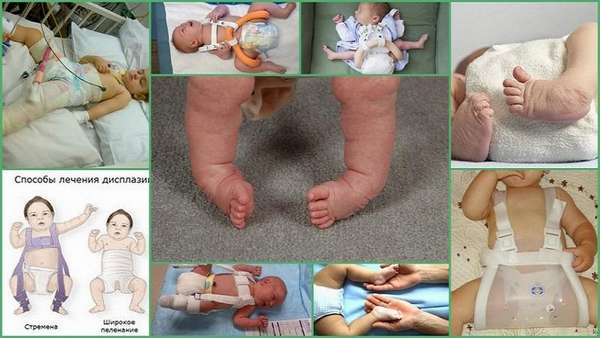
Лечение дисплазии тазобедренного сустава у новорожденных начинается с того, что малыша на определенное время ограничивают в движении. После чего дети могут отставать в развитии, поскольку ткани в суставах развиваются не так стремительно, как у здорового человека.
После установки диагноза рекомендовано проводить консервативное или хирургическое лечение патологии.
Первое заключается в том, что конечностям малыша придают правильное положение. Для этого новорожденных:
- пеленают ребенка до достижения трех месяцев;
- полгода применяют специальные подушки и стремена;
- устраняют дефекты развития путем применения шин.
На ранних сроках заболевания пеленание дает хорошие результаты, поскольку способствует правильному формированию ткани тазобедренного сустава, предотвращения вывиха бедра.
Пеленание и стремена
Врачи рекомендуют лечить болезнь с помощью пеленания по причине того, что происходит иммобилизация тазобедренных суставов, которая ускоряет рост хрящевой ткани сустава. Малыш находится в позе лягушки с отведенными под прямым углом ножками, благодаря чему происходит правильное развитие хрящевой ткани головки бедренной кости.
Лечение дисплазии тазобедренных суставов продолжают с использованием шин и распорок. Наибольшей популярностью пользуются стремена Павлика. Это специальный бандаж, который сшит из хлопчатобумажной ткани и мягких ремешков, закрепляемых на груди малыша. Свой положительный эффект они оказывают до четырех месяцев жизни ребенка.
Кроме стремян, врачи широко используют шины. Например, применение шины Фрейка показано при дисплазии тазобедренного сустава без вывиха, при подвывихе. Чтобы определить размер шины для малыша, следует развести его ножки и измерить расстояние между поколенными ямками.
Шины
Кроме того, заболевание лечится с помощью шины Виленского, которая представляет собой конструкцию из двух ремней со шнуровкой и металлической распоркой между ними. Первое одевание шины Виленского необходимо проводить под контролем врача.
Количество применяемых шин для лечения заболевание на самом деле разнообразно, и их применение зависит от рекомендаций доктора, и степени развития недуга. Только врач определяет, сколько необходимо носить конструкции для того, чтобы полностью исправить дефекты.
Несовершенный остеогенез
Несовершенный остеогенез заключается в извращении развития костной ткани. Основное проявление заболевания — это повышенная ломкость костей, которая приводит к деформации скелета. При ранней форме заболевания переломы начинаются во внутриутробном периоде, происходят при родах, поворотах тела в постели, при попытке подъема на ноги и при ходьбе. При поздней форме заболевания число переломов за всю жизнь меньше, чем при ранней, и достигает 5-6. По мере созревания организма число переломов уменьшается. Множественные переломы приводят к деформации и укорочению конечностей, уплощению костей в сагиттальном направлении. Бедра искривлены с углом кнаружи и кзади, голени деформированы вперед и вовнутрь. Выраженные деформации конечностей приводят к их укорочению. Возникает диспропорция между их длиной и нормальными размерами туловища. Внутренняя торсия голени и приведение переднего отдела стопы являются причиной поворота носков внутрь, что нарушает устойчивость ходьбы, способствует падениям и новым травмам. Ходьба ограничена в связи с искривлением конечностей, а также в связи с опасностью очередного перелома. В ходьбе имеется увеличение времени опоры на ногу, уменьшение амплитуды движения во всех суставах нижней конечности и уменьшение силы пропульсии. Костным изменениям сопутствует повышенная эластичность связок. Дети с несовершенным остеогенезом предрасположены к кифозу, сколиозу и базиллярной импрессии.
В лечении заболевания применяют консервативный и оперативный методы. При переломах делают их репозицию и фиксацию в гипсовой повязке. Для профилактики повторных переломов назначают лонгеты, туторы, ортезы или ортопедические аппараты. При искривлении ног изготовляют ортопедическую обувь для достижения опороспособности конечности. В более старшем возрасте при значительных деформациях конечности производят сегментарную остеотомию костей с фиксацией стержнем, пластиной или копмпрессионно-дистракционным аппаратом.
Лечение эпифизарной дисплазии
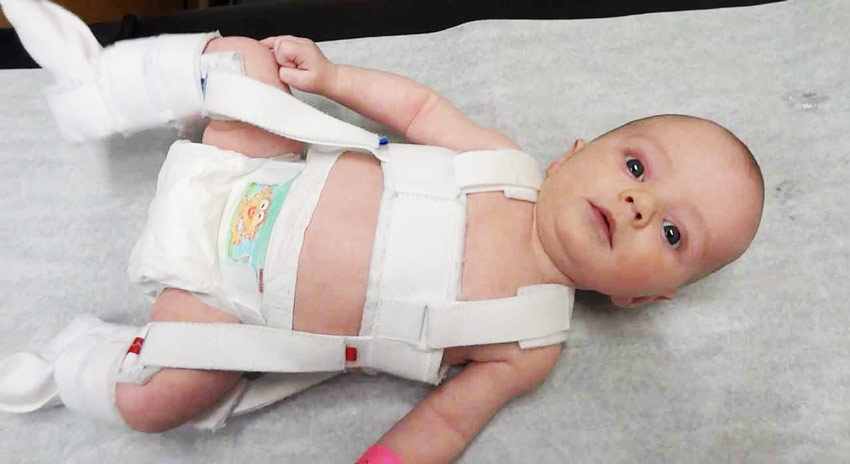
Для лечения маленьких детей применяются стремена Павлика.
Лечебный комплекс начинается сразу после постановки диагноза. Когда пациент младше полугода, его нужно плотнее пеленать и применять стремена Павлика. Но если такое лечение не дало результат, используют отводящие шины. Для пациентов старше 6-ти месяцев назначают лейкопластырное вытягивание. Для укрепления скелета и организма в целом проводится лечебная физкультура, которая позволяет ребенку хорошо развиваться.
Также возможно лечение эпифизарной формы дисплазии с помощью оперативного вмешательства, но в случаях, когда пациенту не менее года. Этот способ необходим, если традиционные консервативные методы не дают необходимого результата, а недуг продолжает прогрессировать. Но чтобы этого избежать, ребенка лечат на первых этапах, пока не присоединились другие болезни.
https://youtube.com/watch?v=neMJT10nV6Y
История
Множественная эпифизарная дисплазия была описана отдельно Seved Ribbing и Harold Arthur Thomas Fairbank в 1930-х годах.
В 1994 году группа Ральфа Оельмана картировала MED в перицентромерной области хромосомы 19, используя анализ генетического сцепления. Группа Майкла Бриггса сопоставила PSACH с той же областью. Ген COMP был впервые связан с MED и PSACH в 1995 году. В 1995 году группа под руководством Ноултона провела «генетическое и физическое картирование с высоким разрешением множественных эпифизарных дисплазий и мутаций псевдоахондроплазии в хромосоме 19p13.1-p12».
Исследования COMP привели к модели патологии MED на мышах. В 2002 году группа Свенссона создала мышь без COMP для изучения белка COMP in vivo. У этих мышей не было выявлено никаких анатомических, гистологических или даже ультраструктурных аномалий и никаких клинических признаков PSACH или MED. Недостаток COMP не компенсировался никаким другим белком семейства тромбоспондинов. Это исследование подтвердило, что заболевание не вызвано снижением экспрессии COMP.
В 2007 году группа Пирога-Гарсиа создала еще одну модель мыши, несущую мутацию, ранее обнаруженную у человека. С помощью этой новой модели они смогли продемонстрировать, что снижение пролиферации клеток и усиление апоптоза являются важными патологическими механизмами, вовлеченными в MED и PSACH. В 2010 году эта модель мыши позволила по-новому взглянуть на миопатию и тендинопатию, которые часто связаны с PSACH и MED. У этих пациентов наблюдается повышенное напряжение скелетных мышц, о чем свидетельствует увеличение миофибрилл с центральными ядрами. Миопатия у мутантных мышей является следствием лежащей в основе тендинопатии, потому что передача сил изменена по сравнению с нормальным состоянием. Существует более высокая доля фибрилл большего диаметра коллагена, но площадь поперечного сечения целых мутантных сухожилий также была значительно меньше, чем у сухожилий дикого типа, что приводило к слабости и жесткости суставов, легкому утомлению и слабости
Это исследование важно, потому что эти заболевания часто ошибочно принимают за неврологические проблемы, поскольку врач может обнаружить мышечную слабость. Сюда входит множество болезненных и бесполезных клинических неврологических обследований перед постановкой правильного диагноза
В этой работе исследователи предлагают педиатру сделать рентген до начала неврологического обследования, чтобы исключить дисплазию.
Мутация COL91A была обнаружена в 2001 году.
Симптомы
Основной признак спондилоэпифизарной дисплазии верхних и нижних конечностей – это короткие руки и ноги по причине непропорционального соотношения размеров плеча с бедрами. Патологическим изменениям не подвержены стопы и кисти. Их деформация происходит в редких случаях.
К сопутствующим симптомам спондилодисплазии относятся:
- короткая шея, которая перестает расти,
- постепенно уменьшающаяся подвижность позвоночника,
- ущемление спинного мозга,
- развитие кифоза,
- сдавливание корешков нервных окончаний,
- выраженная миопия,
- грудная клетка приобретает бочкообразную форму.
На небе образуется расщелина. Через некоторое время перечисленные патологические изменения провоцируют другие нарушения в теле человека. Сюда относится искривление позвоночника, развитие выраженного лордоза. Деформируются также суставы в области колена. Выраженная миопия в некоторых ситуациях приводит к дегенеративным изменениям, связанным с сетчаткой.
В 7 лет у детей появляются следующие признаки спондилодисплазии:
- задержка в росте,
- искривление позвоночника,
- мышечная слабость,
- увеличивается печень,
- ухудшается зрительное восприятие.
Родители замечают задержку не только в физическом, но и в умственном развитии ребенка. Многие дети жалуются на боли в спине. В некоторых ситуациях поражается опорно-двигательный аппарат, но внутренние органы остаются без изменений.
Постепенная деформация позвоночника становится визуально заметной, человек сильнее сутулится и на спине образуется горб. Пациенты жалуются на возникновение болезненных ощущений, особенно в вечернее время или после небольшой физической нагрузки. Бывают случаи, когда нарушается функционирование сердца и легких, возникает острое или подострое сдавливание позвоночника.
Разновидности
Уход
Лица с симптомами заболевания должны быть осмотрены ортопедом для оценки возможности лечения (физиотерапия для укрепления мышц, осторожное использование обезболивающих, таких как нестероидные противовоспалительные препараты). Хотя лечения нет, иногда для облегчения симптомов используется хирургическое вмешательство
Хирургическое вмешательство может потребоваться для лечения смещения бедра (остеотомия таза или шейки бедра) и, в некоторых случаях, порока развития (например, genu varum или genu valgum). В некоторых случаях может потребоваться полная замена бедра. Однако операция не всегда необходима или целесообразна.
Следует избегать занятий спортом, связанных с перегрузкой суставов, а также настоятельно рекомендуется плавание или велосипедные прогулки. Следует избегать езды на велосипеде у людей, слабость связок.
Предлагается контроль веса.
Для предотвращения боли в бедре полезно использование костылей, других деамбулаторных средств или инвалидной коляски. Боли в руке при письме можно избежать, используя ручку с широким захватом.
Методы лечения
Любая форма спондилоэпифизарной дисплазии представляет собой генетическое заболевание. В большинстве случаев лечению патология не поддается, врачи проводят симптоматическую терапию. Пациентам назначают обезболивающие и противовоспалительные лекарства, а также средства, укрепляющие костную ткань.
Если диагноз удалось установить сразу после появления малыша на свет, врачи назначают дополнительно лечебную физкультуру, массаж. Больным старшего возраста они стараются всеми методами облегчить состояние здоровья, чтобы те могли элементарно ухаживать за собой сами.
Ортопедические приспособления
Для укрепления связочного аппарата и фиксации суставов новорожденным и детям до 6 месяцев рекомендуют использовать специальные ортопедические средства – стремена Павлика. Приспособления, поддерживающие скелет, уменьшают боли и деформацию. Носить ортопедические средства необходимо длительное время, чтобы качество жизни пациента при спондилоэпифизарной дисплазии улучшилось.
Хирургия
Хирургическое вмешательство применяют в крайне тяжелых ситуациях, поскольку любые операции на позвоночнике создают риск для жизни пациента. Хирург встраивает металлическую пластину, которая выравнивает позвоночный столб.
Хирургическое вмешательство показано пациентам в следующих ситуациях:
- при сильном болевом синдроме, который невозможно устранить обезболивающими средствами,
- при искривлении позвоночника на 75 градусов,
- если появились осложнения, которые нарушают работу сердца, легких, кровообращение.
Также в случае не эффективного лечения врачи вправляют вывихи под общим наркозом, после чего накладывают пациенту кокситную гипсовую повязку. Операция позволяет приостановить деформацию структур, улучшить подвижность определенных сочленений. Пластика суставов и костей выполняется строго при отсутствии противопоказаний.
ЛФК и массаж
Лечение спондилоэпифизарной дисплазии верхних и нижних конечностей предусматривает занятия лечебной физкультурой:
- Для сохранения правильной осанки в стоячем положении соприкасаться с гимнастической стеной ягодицами, икрами и пятками.
- Сохраняя исходное положение, как указано в пункте 1, отойти от стены на 2 шага.
- Лечь на спину, выпрямить голову, туловище и ноги, руки выровнять по бокам. Поднять голову и плечи, сохраняя прямое положение тела. Вернуться в исходную позицию.
- Лечь и поясничную область прижать к полу. Встать, соблюдая правильную осанку и держа поясницу в неизменном положении.
Врачи рекомендуют также массаж, чтобы предупредить осложнения. Поглаживающие, пощипывающие и растирающие движения улучшают кровообращение и предупреждают застойные явления. Лечение пациента допустимо проводить в домашних условиях, но лучше пользоваться услугами квалифицированного мануального терапевта.
Новорожденным и детям до 6 месяцев врачи рекомендуют иммобилизирующий ошейник. Комплексная терапия позволяет добиться неврологического восстановления.
Дети с диагнозом спондилоэпифизарная дисплазия находятся под постоянным наблюдением врачей. Во время роста организма увеличиваются физиологические изгибы позвоночника. Грудной кифоз и поясничный лордоз будут постоянно прогрессировать, поэтому установить степень развития патологий и последствия врачам трудно.
Болезнь Майера
Теперь о болезни (дисплазии) Майера. Австрийский ортопед Майер в 1964 году впервые описал атипичную (не характерную) клинико – рентгенологическую картину болезни Пертеса. Ее причина заключается в нарушении перехода клеток предшественников (мезенхимальной ткани и остеобластов) головки бедренной кости у детей в зрелую костную клетку – остеоцит.
Группой риска по ее развитию являются дети до одного года, которые состоят у врача ортопеда на учете с диагнозом: эпифизарная дисплазия (отставание в созревании) тазобедренных суставов. Заболевание чаще всего регистрируется у мальчиков в возрасте до 5 лет.
Рентгенограмма пациента К. 9 месяцев, диагноз: Эпифизарная дисплазия правого тазобедренного сустава.
Клиническая картина у детей с болезнью Пертеса и Майера практически одинакова. Однако, у пациентов с болезнью Майера ведущие симптомы менее выражены. Болезненные ощущения в паховой области могут беспокоить около 2 – 3 месяцев и спонтанно прекратится. Нарушение походки – не постоянная хромота, так же носит кратковременный характер, без ограничений движений в пораженном тазобедренном суставе.
Для уточнения диагноза и тактики лечения врач – ортопед обязан рекомендовать рентгенологическое обследование и КТ – исследование. Рентгенологическая картина этих заболеваний в начальных стадиях очень схожа. Уточнить объем, расположение и глубину остеонекроза сможет только КТ – исследование. Его очаг чаще расположен в центральной или передней части головки бедра, с глубиной поражения 15 – 25 %, в сочетании со снижением высоты головки бедренной кости.
Рентгенограмма и КТ – исследование пациента К. 4 года, диагноз: болезнь Майера справа до начала лечения (25% остеонекроза пораженной головки).
Лечение в начальных стадиях болезней Пертеса и Майера должно быть одинаковым: охранный режим, разгрузка пораженной нижней конечности, медикаментозное лечение – уничтожение очага остеонекроза при помощи “Алфлутопа” и физиотерапевтических процедур до повторного рентгенологического исследования.
Родители должны знать, что по данным российской и зарубежной научной литературы около 40 – 50 % болезни Майера без лечения реализуется в болезнь Пертеса в течении 4 – 6 месяцев.
Оценить дальнейшую тактику лечения можно по результатам повторного рентгенологического контроля через 4 – 6 месяцев. Уменьшение очага разрушения будет свидетельствовать о болезни Майера. Она не требует применения ортопедических изделий и гипсовых повязок – распорок резко ограничивающих движений в тазобедренных суставах. Разрешается дозированные нагрузки на больную ногу, плавание, езда на велосипеде, лечебная физкультура. На фоне этого лечения замещение остеонекроза нормальной костной ткани происходит через 6 – 9 месяцев.
Рентгенограмма и КТ – исследование пациента К. 5 лет, диагноз: болезнь Майера справа (полное замещение очага остеонекроза).
Тогда нагрузку ребенка можно не ограничивать. Правда, необходим рентгенологический контроль 2 раза в год еще в течении 2 лет, для оценки формы головки бедра, а так же КТ – исследование 1 раз в год до полного скелетного созревания.
Микроперфорированная девственная плева.
Микроперфорированная девственная плева представляет собой тонкую мембрану, которая почти полностью закрывает отверстие во влагалище молодой женщины. Менструальная кровь обычно может вытекать из влагалища, но отверстие очень маленькое. Подросток с микроперфорированной девственной плевой может не осознавать, что у нее очень маленькое отверстие. Если она может поместить тампон во влагалище, она не сможет удалить его, когда он наполнится кровью. Лечение этого состояния — небольшая операция по удалению лишней ткани в отверстии влагалища для создания нормального размера отверстия для вытекания менструальной крови.
диагностика
Диагностика и диагностика множественной эпифизарной дисплазии
диагностика
Диагноз этого заболевания в основном зависит от рентгенографии.
Дифференциальный диагноз
1, гипотиреоз (кретинизм), изменения остеофита аналогичны, но кожа пациента сухая, умственное развитие задерживается, возраст кости значительно задерживается, тело позвонка в грудном отделе, может иметь особые показатели, форма крючка, пациент принимает щитовидную железу Симптомы превратятся после симптомов.
2, острые остеофиты гипоплазия, весь эпифиз проявляется в виде ряда рассеянных центров, более очевидных, чем это заболевание, осыпь может стать рассеянных пятен, врожденная катаракта (50%).
3, болезнь Моркио-Брейлфорда и спинальная эпифизарная дисплазия (спондилоэпифизарная дисплазия) и двусторонние плоские бедра.
4, болезнь Кашин-Бека в детстве: идентификация этого заболевания и болезнь Кашина-Бека в детстве в основном полагаются на рентгенологическую диагностику, изменения костей и суставов у детей с болезнью Кашин-Бека и заболеванием, будь то клинические симптомы, признаки или рентгенологические показатели, существует много Сходство и сходство, но ранняя кальцификация болезни Кашина-Бека у детей является одной из характеристик расширения или метафизарного отверждения, однако в зоне раннего обызвествления или метафиза этого заболевания нет явного закаливания.